Dépenses de santé : le poids des restes à charge invisibles
Dr Blandine Esquerre
Maladie chronique, handicap, perte d’autonomie nécessitent un arsenal thérapeutique et des dépenses inhérentes, qui ne sont pas toujours prises en charge par l’assurance maladie et autres complémentaires. Une première estimation de leur nature et leur montant a fait l’objet d’un article publié dans le Bulletin épidémiologique hebdomadaire du 7 avril. *
Invisibles mais indispensables
Le reste à charge (RAC) annuel moyen des Français est évalué par les pouvoirs publics via l’indicateur de consommation de soins et de biens médicaux (CSBM). On l’estime entre 270 et 280 euros par habitant. Mais cet indicateur ne repère pas bon nombre de dépenses jugées indispensables par les patients : matériel médical, nutrition, accompagnement humain, médecines complémentaires et de santé mentale, activité physique. Ce sont les RACIDLS : restes à charge invisibles des dépenses liées à la santé.
Dans un contexte de diminution de certains remboursements, d’augmentation des franchises, des participations forfaitaires et des dépassements d’honoraires, France assos santé a souhaité préciser ce reste à charge invisible, par une enquête en ligne effectuée via ses réseaux associatifs, en 2024.
Nuances de gris
Quelques 3100 répondants ont fait état des dépenses non remboursées qu’ils ont pu effectuer (ou pas) pour leur prise en charge, durant l’année écoulée. Le montant moyen était de 1560 euros par répondant, avec une forte variabilité entre les individus (médiane : 640 euros ; écart interquartile : 1500 euros).
Plus de 90% des répondants ont déclaré au moins une dépense de ce type. Les plus citées ont été les médecines complémentaires et soins de santé mentale (64%), le petit matériel médical (55%), nutrition et activité physique (53%), frais de transports (49%), produits « de confort » (43%).
L’existence de ces RACIDLS se solde souvent pour les plus précaires par un renoncement, creusant les inégalités sociales de santé dans notre pays : si 53% des répondants ont déclaré avoir renoncé au moins une fois, la proportion monte à 69% pour ceux dont le revenu mensuel est inférieur à 2000 euros.
Les auteurs plaident donc pour une prise en compte par l’institution, à côté des indicateurs classiques, de l’expérience déclarée des usagers, afin que les zones grises du système de santé le soient un peu moins.
« les outils actuels de suivi des dépenses de santé, fondés sur des nomenclatures administratives ou des données de remboursement, ne capturent qu’une partie des réalités vécues«
*Restes à charge invisibles des dépenses liées à la santé chez les personnes malades chroniques, en situation de handicap ou en perte d’autonomie : observations et implications auprès de 3 100 usagers du système de santé recrutés via un canal associatif
// Invisible out-of-pocket health-related expenses among people living with chronic illness, disability, or loss of autonomy: Observations and implications from 3,100 health system users recruited through patient associations
Féreuze Aziza1, Sophie Calmettes1, Karine Pouchain-Grepinet2, Raphael Lenoir3, Alexine Geller4, Hervé Servy5, Nicolas Naïditch6 (nicolas.naiditch@expectpatient.com)
1 France assos santé, Paris
2 APF France handicap, Paris
3 Fédération nationale des accidentés du travail et des handicapés (Fnath), association des accidentés de la vie, Paris
4 Union nationale des associations familiales (Unaf), Paris
5 Sanoïa, Aubagne
6 ExpectPatient, Noisy-le-Grand
Soumis le 15.09.2025 // Date of submission: 09.15.2025
Mots-clés : Restes à charge invisibles des dépenses liées à la santé | Inégalités sociales de santé | Abandon des soins par les patients | Déterminants de la consommation de soins | Politique de santé
Keywords: Invisible out-of-pocket expenses | Social health inequalities | Patient dropouts | Determinants of health care use | Health policy
Résumé
Les restes à charge invisibles des dépenses liées à la santé (RACIDLS) désignent des dépenses de santé non remboursées, souvent absentes des dispositifs de suivi statistique, mais perçues comme nécessaires par les usagers. Cette étude visait à estimer leur montant et leur nature chez des personnes vivant avec une maladie chronique, un handicap ou une perte d’autonomie, engagées dans des réseaux associatifs.
Une enquête en ligne a été conduite auprès de 3 100 répondants, recrutés via les réseaux de France assos santé. Un questionnaire ad hoc, élaboré avec le groupe de travail inter-associatif « Assurance maladie », a permis de recueillir des données déclaratives sur les dépenses non remboursées engagées au cours des 12 derniers mois, ainsi que sur les renoncements associés.
Le montant annuel moyen déclaré des RACIDLS était de 1 560 euros, avec une médiane à 640 euros. Les dépenses les plus fréquentes concernaient les médecines complémentaires, le petit matériel médical, ainsi que la nutrition et l’activité physique. Près de 53% des répondants déclaraient avoir renoncé à au moins un soin ou un produit non remboursé, cette proportion atteignant 69% chez les personnes aux revenus inférieurs à 2 000 euros par mois.
Bien que l’échantillon ne soit pas représentatif, les résultats mettent en évidence des dépenses perçues comme essentielles, mais invisibilisées dans les indicateurs classiques. Ils soulignent l’intérêt de compléter les approches institutionnelles par des dispositifs prenant en compte l’expérience déclarée des usagers, afin de mieux appréhender les inégalités d’accès aux soins.
Tableau 1 : Caractéristiques sociodémographiques des répondants
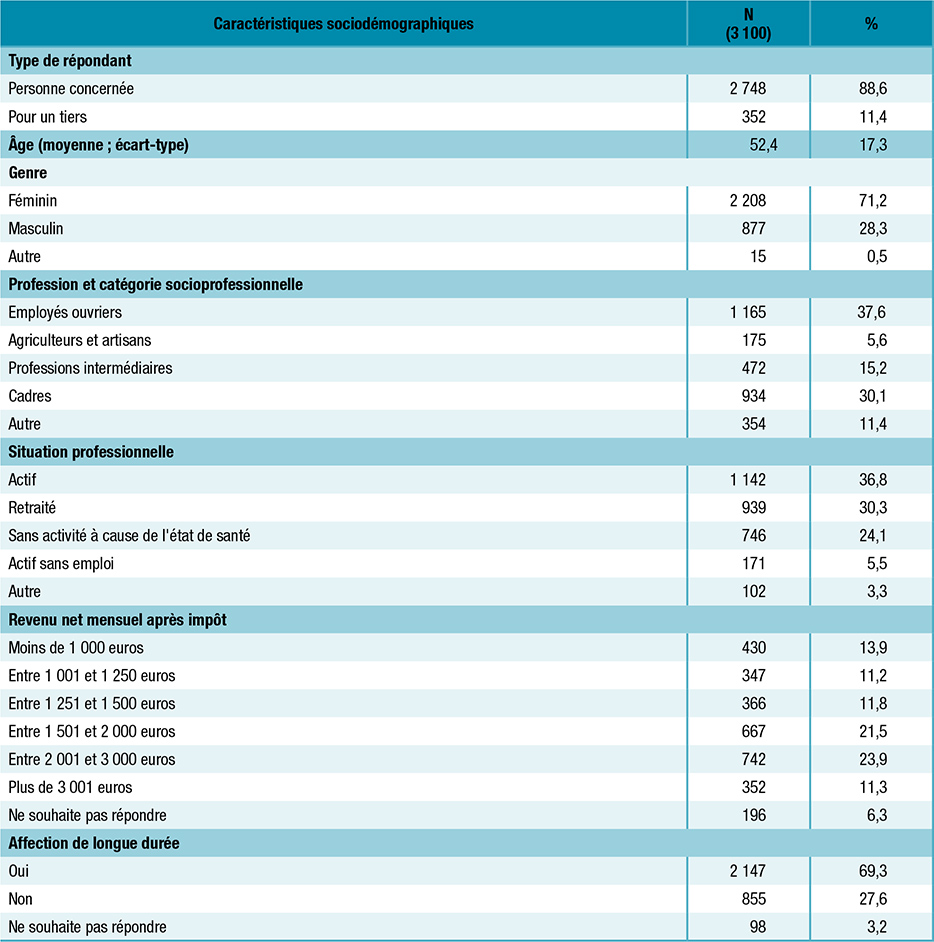
Tableau 2 : Situation de santé des répondants
Montant des RACIDLS et des RAC
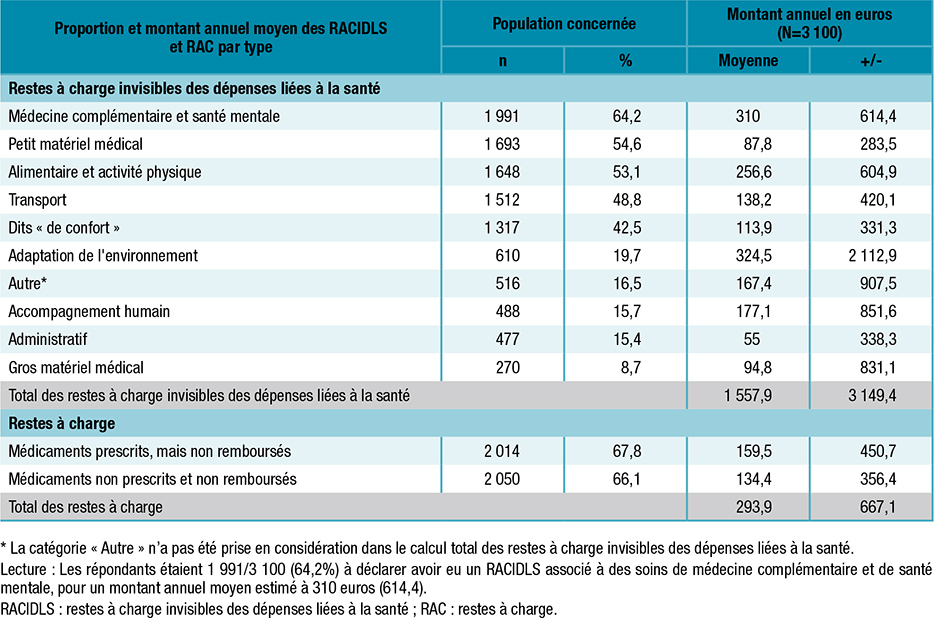
Le montant annuel moyen déclaré des RACIDLS, toutes catégories confondues, était estimé à environ 1 560 euros par répondant (+/-3 150 euros). La médiane s’élevait à 640 euros, avec un écart interquartile d’environ 1 500 euros, traduisant une forte variabilité entre les situations individuelles. Le 1er décile était de 0 euro et le 9e de 3 650 euros.
Les postes les plus coûteux concernaient notamment l’adaptation de l’environnement avec un montant moyen de 2 110 euros, le gros matériel médical (830 euros), ou encore l’accompagnement humain (850 euros), bien que ces dépenses aient été déclarées par une minorité de répondants. À l’inverse, des postes plus fréquents comme les médecines complémentaires (310 euros en moyenne) ou le petit matériel médical (280 euros) représentaient des montants unitaires plus modérés, mais cumulables.
Concernant les médicaments non remboursés, le montant annuel moyen estimé était d’environ 290 euros (+/-670 euros), avec une médiane à 100 euros (IQR : 310 euros). Environ deux tiers des répondants déclaraient avoir engagé de telles dépenses, qu’il s’agisse de médicaments prescrits mais non pris en charge, ou de médicaments en vente libre.
Les répondants déclarant bénéficier d’une ALD rapportaient des RACIDLS légèrement plus élevés que ceux n’en déclarant pas (environ 1 620 euros vs 1 530 euros), cette différence étant statistiquement significative (p<0,01). Toutefois, cette différence doit être interprétée avec prudence, en raison du caractère non représentatif de l’échantillon.
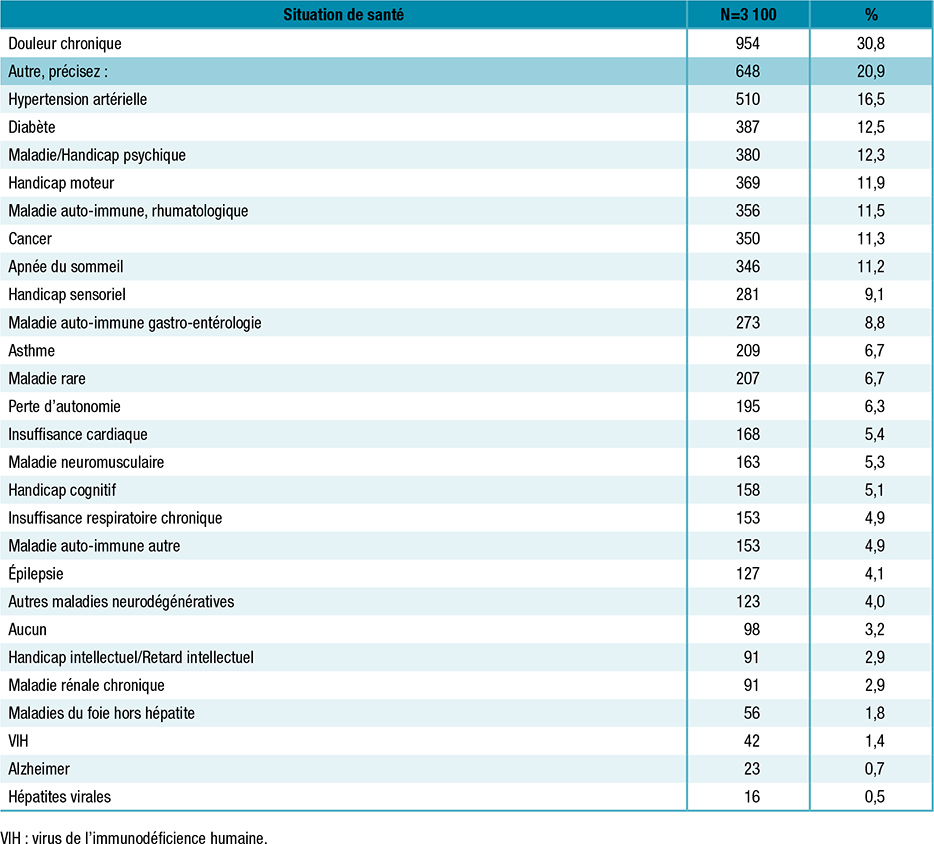
Tableau 3 : Proportion et montant annuel moyen des restes à charge invisibles liés à la santé et restes à charge associés aux médicaments
Types et fréquence des restes à charge invisibles des dépenses liées à la santé
La quasi-totalité des répondants (plus de 90%) a déclaré au moins une dépense relevant des RACIDLS. Les catégories les plus fréquemment citées étaient les suivantes :
–les médecines complémentaires et soins de santé mentale (environ 64%) ;
–le petit matériel médical (environ 55%) ;
–les dépenses liées à la nutrition ou à l’activité physique (environ 53%) ;
–les frais de transport (environ 49%) ;
–les produits dits « de confort » (environ 43%).
Des postes de dépenses plus spécifiques, tels que l’adaptation de l’environnement ou l’accompagnement humain, étaient moins fréquemment rapportés (environ 15 à 20%), mais représentaient parfois des montants élevés.
Ces résultats illustrent la diversité des dépenses non remboursées rencontrées par les répondants, et leur fréquence élevée dans certaines catégories essentielles au quotidien.
Renoncement
Parmi les 3 100 répondants, environ 53% ont déclaré avoir renoncé à au moins un soin ou produit non remboursé, ou avoir eu recours à une solution jugée moins adaptée, au cours des 12 derniers mois.
Les formes de renoncement les plus fréquentes concernaient les médecines complémentaires, les soins de bien-être ou de santé mentale (pour 68% des répondants concernés), les soins ou produits dits « de confort » non remboursés (ce qui inclut les prothèses capillaires, les crèmes et lotions, ou encore les séances d’épilation spécialisée pour traiter les effets indésirables de certains traitements), et autre (44%) ; ainsi que les dépenses spécifiques liées à la nutrition ou à l’activité physique (44%). Des renoncements moins fréquents ont également été rapportés, concernant le matériel médical, l’adaptation de l’environnement, ou les frais de transport.
Les données indiquent une disparité importante selon le niveau de revenu déclaré. Parmi les personnes déclarant un revenu mensuel net inférieur à 2 000 euros, environ 69% déclaraient avoir renoncé à des soins ou produits. Cette proportion tombait à environ 25% pour les répondants ayant un revenu supérieur à 2 000 euros (p<0,01). Ces résultats suggèrent une incidence différenciée des RACIDLS selon les conditions économiques individuelles sur le renoncement. Le montant total déclaré des RACIDLS ne différait pas significativement selon le niveau de revenu (seuil de 2 000 euros), avec des montants moyens proches entre les deux groupes (1 548 euros vs 1 587 euros ; p=0,66).
……
Ces constats renforcent l’idée que les outils actuels de suivi des dépenses de santé, fondés sur des nomenclatures administratives ou des données de remboursement, ne capturent qu’une partie des réalités vécues. Pour documenter les zones grises du système de santé, notamment en matière d’accès réel aux soins et de renoncements invisibles, il apparaît nécessaire de compléter ces dispositifs par des enquêtes incluant la parole des usagers.