Sandy Bonin – Egora
La Cour des comptes veut revoir le maillage hospitalier
Dans son rapport public annuel pour 2026 sur le thème de la cohésion territoriale et de l’attractivité des territoires, présenté ce mercredi 25 mars à la presse, la Cour des comptes appelle à garantir l’accès aux services essentiels et à réorganiser le maillage de l’offre de soins hospitaliers en permettant notamment des autorisations d’activité multisites.
Par Sandy Bonin
« L’accessibilité des soins hospitaliers constitue, pour nos concitoyens, une préoccupation importante. Elle est, en effet, une condition pour éviter les retards de prise en charge et les pertes de chance de guérison », écrit la Cour des comptes dans son rapport public annuel pour 2026.
La Cour constate qu’avec « près de 2 500 sites, le maillage hospitalier est dense, avec toutefois des différences entre territoires, et a peu évolué ». Pour autant, une meilleure « adéquation » entre l’offre et la demande de soins, « dans un contexte financier contraint » est nécessaire. Car la situation financière des établissements de santé s’est « dégradée », déplore le rapport.
La distance domicile-hôpital est stable mais varie selon le type de pathologie relèvent les Sages de la rue Cambon qui notent que l’offre en obstétrique est la plus proche (25 km) contrairement aux transplantations d’organes (119 km). En 2024, la moitié des séjours hospitaliers a été réalisée à moins de 30 minutes du domicile des patients. Mais, les difficultés de recrutement des professionnels de santé, tout particulièrement des médecins, « contraignent fortement le maintien d’une offre de proximité », constate le rapport qui note que l’absence de personnel soignant pour assurer la continuité des soins « dans le respect des conditions de qualité et sécurité peut entraîner des fermetures de service ».
Evolutions du nombre de spécialités
Si 7 spécialités hospitalières étaient recensées en 1947, la Cour en dénombre 44 aujourd’hui ce qui nécessite des plateaux techniques lourds et l’emploi de personnels fortement spécialisés.
« Concilier la garantie de l’expertise avec la proximité est tout l’objet de ce rapport », estiment les Sages.
Délivrance de médicaments à l’unité : la Cour des comptes ne recommande pas sa généralisation
Les exigences en matière de qualité et de sécurité des soins nécessitent de regrouper l’offre autour des grands pôles hospitaliers. Pour autant, « pour améliorer l’accès aux soins, les activités hospitalières doivent être organisées à l’échelle des territoires et non plus, site par site », pointe la Cour des comptes. Mais « faute d’une stratégie de réorganisation de l’offre hospitalière clairement définie, les outils mis à la disposition des ARS pour piloter la répartition des activités hospitalières peinent à produire leurs effets », déplorent les Sages qui recommandent « de fusionner les établissements de santé d’un GHT pour constituer une personne morale unique et de renforcer la gradation des soins en leur sein ».
D’ici à 2028, la Cour appelle à la définition d’une « nouvelle stratégie d’évolution de l’offre hospitalière fondée sur la gradation des soins ». Elle recommande une évaluation de la qualité des parcours de soins et estime qu’il est nécessaire de recentrer le fonds d’intervention régional sur sa mission de recomposition de l’offre de soins. Enfin elle propose d’introduire la possibilité pour les ARS de délivrer des autorisations d’activité multisites.
Auteur de l’article
Sandy Bonin,Cheffe de rubrique Actualités
La Cour des Comptes appelle à réformer le maillage hospitalier
Quentin Haroche
Dans son dernier rapport, la Cour estime que le maillage hospitalier français est trop dense et appelle à fusionner des établissements.
Baptême du feu pour Amélie de Montchalin. L’ancienne ministre du Budget, qui occupe le poste de présidente de la Cour des Comptes depuis le 23 février dernier, a publié ce mercredi le tout premier rapport annuel de la Cour de son mandat. Au programme, des développements sur les transports, l’école, le logement, l’aménagement du territoire mais également tout un chapitre consacré à la « réorganisation du maillage de l’offre de soins hospitaliers ».
Sur cette question qui soulève régulièrement la polémique (on sait que les soignants concernés, les élus locaux et les populations sont rarement favorables aux fermetures d’hôpitaux et aux fusions d’établissements), le rapport de la Cour débute en dressant un tableau apparemment idyllique de l’offre hospitalière en France. Notre pays comptait en effet en 2023 2 380 établissements hospitaliers (soit seulement 4 % de moins qu’en 2015) qui assurent un accès aux soins en apparence idéal pour les Français. Plus de 90 % de la population française vit ainsi à moins de 15 minutes en voiture d’un hôpital ou d’une clinique, faisant de la France l’un des pays européens avec l’offre hospitalière la plus dense, derrière l’Allemagne (94 % des Allemands vivent à moins de 15 minutes d’un hôpital) mais loin devant la Suède (67 % des Suédois).
Un maillage hospitalier dense… voire trop dense
Ainsi les trois quarts des séjours hospitaliers en obstétrique, en pathologie digestive ou en infectiologie se font à moins de 40 minutes en voiture du domicile. Seuls les soins nécessitant un plateau technique important ou les soins très spécialisés, comme la radiothérapie ou la transplantation, se réalisent dans les trois quarts des cas à plus d’une heure du domicile. Pour couronner le tout, les Français se montrent satisfaits de l’offre de soins hospitalière : 78 % d’entre eux indiquent avoir obtenu un rendez-vous hospitalier facilement, 56 % avoir attendu moins d’un mois, 73 % déclarent avoir pu réaliser des examens rapidement.
Mais derrière cette situation en apparence parfaite se cache une réalité moins glorieuse, révèle le rapport de la Cour. De plus en plus d’hôpitaux de proximité, notamment dans les régions rurales, rencontrent des difficultés à recruter suffisamment de professionnels de santé pour faire fonctionner l’ensemble de leurs services, notamment aux urgences, en anesthésie, en gynécologie-obstétrique et en pédiatrie. L’hyper spécialisation de la médecine pousse de plus en plus de praticiens à se tourner vers les grands centres hospitaliers, au détriment des établissements de proximité.
De plus, la situation budgétaire des hôpitaux se dégrade fortement : le déficit total des établissements hospitaliers a atteint les 2,4 milliards d’euros en 2024, soit une hausse de 324 % depuis 2019. Tout ceci dans un contexte où la population vieillit et la demande de soins augmente : on compte 25 millions de patients atteints de maladies chroniques en 2023, soit 7 % de plus qu’en 2015, ce qui représente un coût annuel de 126 milliards d’euros pour la collectivité.
Un constat qui fait dire à la Cour des Comptes que l’offre hospitalière en France n’est pas seulement dense, mais surtout trop dense. Ou, dans le jargon administratif de la Cour, « l’organisation actuelle de l’offre de soins hospitaliers n’est plus soutenable, tant sur le plan des ressources humaines que financières ».
La Cour pour une « gradation de l’offre de soins »
La Cour appelle donc à une restructuration de l’offre hospitalière, qu’elle appelle en réalité de ses vœux depuis une dizaine d’années mais qui n’a été que timidement mise en place. Elle estime en premier lieu qu’il est nécessaire de réaliser une gradation de l’offre de soins entre les hôpitaux. Pour la Cour, trop d’hôpitaux et surtout de grands centres hospitaliers, continuent à assurer des soins de proximité. Il serait donc temps de catégoriser précisément le rôle de chaque hôpital (et les membres de la cour rappellent qu’ils avaient déjà formulé cette préconisation en 2018) : aux « petits » hôpitaux de proximité les soins du même nom, aux « grands » centres hospitaliers les soins les plus techniques.
Surtout, la Cour demande aux hôpitaux de mieux coordonner leurs actions et leurs différents champs de compétence. L’offre de soins ne doit ainsi pas être organisée au sein de chaque établissement de santé pris isolément, mais au niveau des territoires (un terme très cher aux technocrates). « Une gouvernance hospitalière consolidée à l’échelon territorial est un facteur favorisant la mise en place des filières mais elle est encore insuffisamment développée » plaide la Cour. Les auteurs du rapport regrettent ainsi que création des groupements hospitaliers de territoire (GHT) ne se traduit que dans 20 % des cas par la mise en place d’une direction commune à l’ensemble des hôpitaux membres du groupe.
En d’autres termes, la Cour recommande un rapprochement des hôpitaux d’un même territoire pour une meilleure organisation des soins. Jusqu’à une fusion de ces hôpitaux ? Oui répond la Cour qui appelle, d’ici 2028, à la définition d’une « nouvelle stratégie d’évolution de l’offre hospitalière fondée sur la gradation des soins » qui pourra passer par la « fusion des établissements de santé d’un même GHT pour constituer une personne morale unique ».
Si le sujet est éminemment technique, il demeure qu’il entraine des conséquences pratiques indéniables sur l’activité professionnelle des soignants et sur l’accès aux soins des patients. Les syndicats hospitaliers ne manqueront pas de réagir à ces propositions.
La Cour des Comptes appelle à réformer le maillage hospitalier
Quentin Haroche
26 mars 2026
Dans son dernier rapport, la Cour estime que le maillage hospitalier français est trop dense et appelle à fusionner des établissements.
Baptême du feu pour Amélie de Montchalin. L’ancienne ministre du Budget, qui occupe le poste de présidente de la Cour des Comptes depuis le 23 février dernier, a publié ce mercredi le tout premier rapport annuel de la Cour de son mandat. Au programme, des développements sur les transports, l’école, le logement, l’aménagement du territoire mais également tout un chapitre consacré à la « réorganisation du maillage de l’offre de soins hospitaliers ».
Sur cette question qui soulève régulièrement la polémique (on sait que les soignants concernés, les élus locaux et les populations sont rarement favorables aux fermetures d’hôpitaux et aux fusions d’établissements), le rapport de la Cour débute en dressant un tableau apparemment idyllique de l’offre hospitalière en France. Notre pays comptait en effet en 2023 2 380 établissements hospitaliers (soit seulement 4 % de moins qu’en 2015) qui assurent un accès aux soins en apparence idéal pour les Français. Plus de 90 % de la population française vit ainsi à moins de 15 minutes en voiture d’un hôpital ou d’une clinique, faisant de la France l’un des pays européens avec l’offre hospitalière la plus dense, derrière l’Allemagne (94 % des Allemands vivent à moins de 15 minutes d’un hôpital) mais loin devant la Suède (67 % des Suédois).
Un maillage hospitalier dense… voire trop dense
Ainsi les trois quarts des séjours hospitaliers en obstétrique, en pathologie digestive ou en infectiologie se font à moins de 40 minutes en voiture du domicile. Seuls les soins nécessitant un plateau technique important ou les soins très spécialisés, comme la radiothérapie ou la transplantation, se réalisent dans les trois quarts des cas à plus d’une heure du domicile. Pour couronner le tout, les Français se montrent satisfaits de l’offre de soins hospitalière : 78 % d’entre eux indiquent avoir obtenu un rendez-vous hospitalier facilement, 56 % avoir attendu moins d’un mois, 73 % déclarent avoir pu réaliser des examens rapidement.
Mais derrière cette situation en apparence parfaite se cache une réalité moins glorieuse, révèle le rapport de la Cour. De plus en plus d’hôpitaux de proximité, notamment dans les régions rurales, rencontrent des difficultés à recruter suffisamment de professionnels de santé pour faire fonctionner l’ensemble de leurs services, notamment aux urgences, en anesthésie, en gynécologie-obstétrique et en pédiatrie. L’hyper spécialisation de la médecine pousse de plus en plus de praticiens à se tourner vers les grands centres hospitaliers, au détriment des établissements de proximité.
De plus, la situation budgétaire des hôpitaux se dégrade fortement : le déficit total des établissements hospitaliers a atteint les 2,4 milliards d’euros en 2024, soit une hausse de 324 % depuis 2019. Tout ceci dans un contexte où la population vieillit et la demande de soins augmente : on compte 25 millions de patients atteints de maladies chroniques en 2023, soit 7 % de plus qu’en 2015, ce qui représente un coût annuel de 126 milliards d’euros pour la collectivité.
Un constat qui fait dire à la Cour des Comptes que l’offre hospitalière en France n’est pas seulement dense, mais surtout trop dense. Ou, dans le jargon administratif de la Cour, « l’organisation actuelle de l’offre de soins hospitaliers n’est plus soutenable, tant sur le plan des ressources humaines que financières ».
La Cour pour une « gradation de l’offre de soins »
La Cour appelle donc à une restructuration de l’offre hospitalière, qu’elle appelle en réalité de ses vœux depuis une dizaine d’années mais qui n’a été que timidement mise en place. Elle estime en premier lieu qu’il est nécessaire de réaliser une gradation de l’offre de soins entre les hôpitaux. Pour la Cour, trop d’hôpitaux et surtout de grands centres hospitaliers, continuent à assurer des soins de proximité. Il serait donc temps de catégoriser précisément le rôle de chaque hôpital (et les membres de la cour rappellent qu’ils avaient déjà formulé cette préconisation en 2018) : aux « petits » hôpitaux de proximité les soins du même nom, aux « grands » centres hospitaliers les soins les plus techniques.
Surtout, la Cour demande aux hôpitaux de mieux coordonner leurs actions et leurs différents champs de compétence. L’offre de soins ne doit ainsi pas être organisée au sein de chaque établissement de santé pris isolément, mais au niveau des territoires (un terme très cher aux technocrates). « Une gouvernance hospitalière consolidée à l’échelon territorial est un facteur favorisant la mise en place des filières mais elle est encore insuffisamment développée » plaide la Cour. Les auteurs du rapport regrettent ainsi que création des groupements hospitaliers de territoire (GHT) ne se traduit que dans 20 % des cas par la mise en place d’une direction commune à l’ensemble des hôpitaux membres du groupe.
En d’autres termes, la Cour recommande un rapprochement des hôpitaux d’un même territoire pour une meilleure organisation des soins. Jusqu’à une fusion de ces hôpitaux ? Oui répond la Cour qui appelle, d’ici 2028, à la définition d’une « nouvelle stratégie d’évolution de l’offre hospitalière fondée sur la gradation des soins » qui pourra passer par la « fusion des établissements de santé d’un même GHT pour constituer une personne morale unique ».
Si le sujet est éminemment technique, il demeure qu’il entraine des conséquences pratiques indéniables sur l’activité professionnelle des soignants et sur l’accès aux soins des patients. Les syndicats hospitaliers ne manqueront pas de réagir à ces propositions.
Rapport public annuel de la Cour des comptes – 2026 – Cohésion territoriale et attractivité des territoires
Remis le : 25 mars 2026 https://www.vie-publique.fr/rapport/302553-rapport-de-la-cour-des-comptes-2026-cohesion-territoriale
Le rapport public annuel 2026 analyse, au sein de quatorze chapitres thématiques, la contribution de plusieurs politiques publiques majeures à la cohésion et à l’attractivité des territoires.
La première partie analyse l’accès aux services essentiels, pour les habitants comme pour les entreprises. Elle étudie successivement :
- Le maillage de l’offre de soins hospitaliers,
- L’accès aux soins en outre-mer,
- L’adaptation de la carte des collèges aux enjeux de la démographie et de la mixité sociale,
- Le parcours d’accès au logement social dans les territoires,
- L’équité dans l’accès numérique aux services publics.
La deuxième partie se consacre à l’analyse des politiques publiques en matière de mobilités dans les territoires ruraux et périurbains, de réindustrialisation des territoires, de couverture numérique, de disparités territoriales d’accès à l’emploi, et de sécurité.
La dernière partie étudie les articulations existantes entre les différents acteurs publics, qui contribuent à renforcer l’efficacité de la dépense publique en faveur de la réduction des inégalités et des écarts de développement entre territoires.
https://www.vie-publique.fr/files/rapport/pdf/302553.pdf
Réorganiser le maillage de l’offre de soins hospitaliers
L’accessibilité des soins hospitaliers(1) constitue, pour nos concitoyens, une préoccupation importante. Elle est en effet une condition pour éviter les retards de prise en charge et les pertes de chance de guérison.
Elle dépend de plusieurs facteurs : la connaissance de l’offre de soins par les patients, sa proximité géographique, sa disponibilité effective et, aussi, son adéquation aux exigences de qualité et de sécurité des soins.
Avec environ 2 500 sites, la France métropolitaine se caractérise par une forte densité géographique de ses établissements de santé. Afin de mieux tenir compte de situations territoriales contrastées, les pouvoirs publics ont confié aux agences régionales de santé (ARS), depuis 2010, la responsabilité de piloter l’organisation territoriale(2) de l’offre de soins hospitalière. Cette évolution s’est inscrite dans la recherche d’une plus forte concertation avec l’ensemble des acteurs concernés (professionnels de santé, collectivités territoriales, citoyens)
1. Dans le cadre du présent chapitre, seuls ont été considérés, au titre de l’activité hospitalière, les soins de médecine, de chirurgie et d’obstétrique (MCO) des établissements de santé publics et privés, en France métropolitaine. Le chapitre 2 (partie I) de ce rapport présente l’accès aux soins en outre-mer. 2. Les ARS définissent leurs territoires de santé qui peuvent être infrarégionaux, régionaux ou interrégionaux.
Entre 2015 et 2024, le maillage hospitalier a peu évolué malgré les profondes transformations des modalités de dispensation des soins et l’évolution des besoins de santé (I).
Il est désormais nécessaire de mieux piloter l’offre hospitalière au niveau territorial afin de satisfaire aux impératifs de proximité, de qualité et de soutenabilité financière (II).

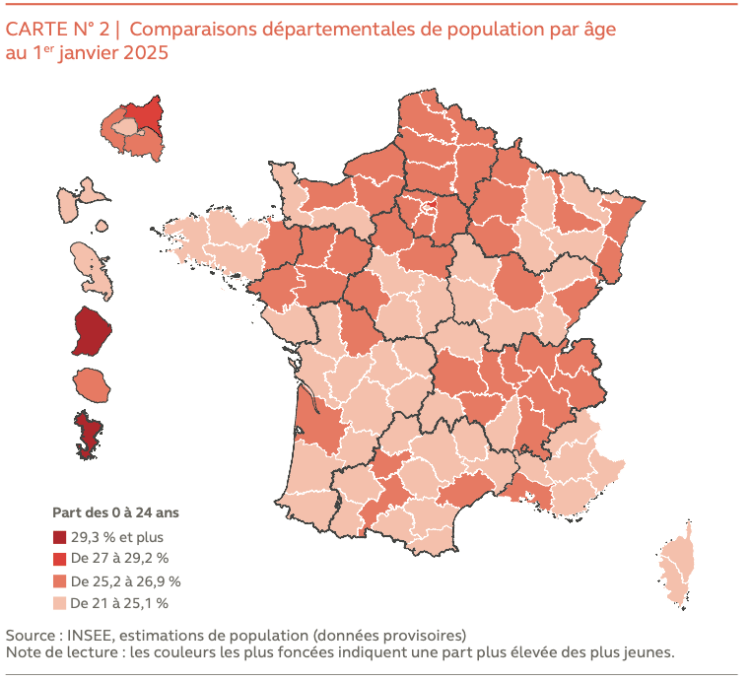
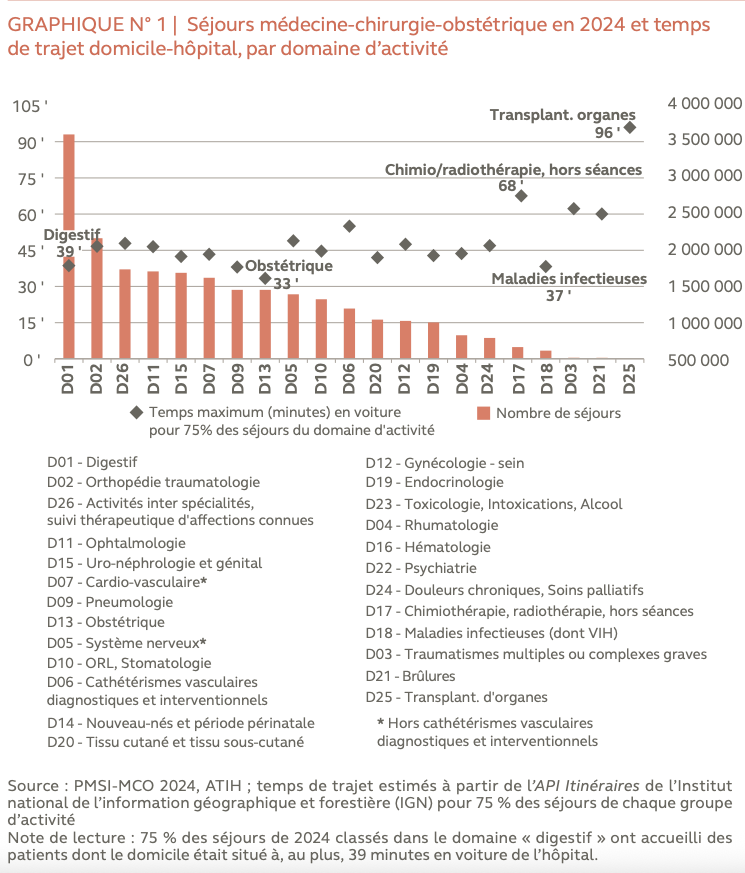
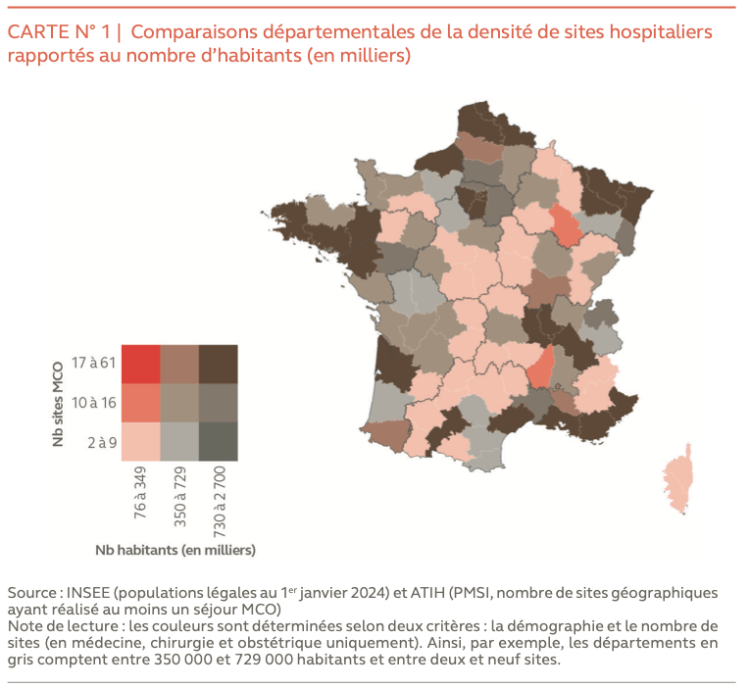
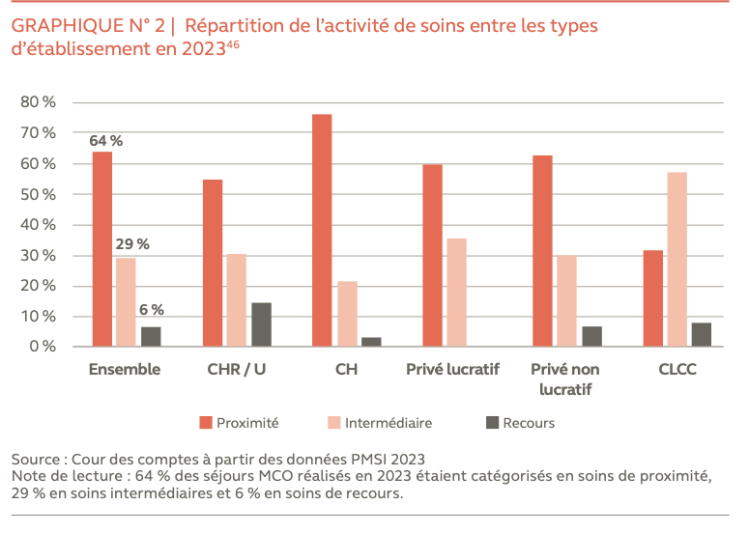


Commentaire Dr Jean SCHEFFER
Toujours le même raisonnement, avec des distances moyennes et un temps moyen de 25 minutes jusqu’à une maternité ! Conclusion: on peut supprimer beaucoup de maternités, sauf que certaines sont à plus de 45 minutes temps maximum toléré pour éviter des complications.
« L’offre hospitalière en France n’est pas seulement dense, mais surtout trop dense ». On peut donc supprimer de nombreux hôpitaux et les transformer en centre d’accueil de soins non programmés. Quels sont ceux qui seront supprimés et sur quels critères ?
Pas un mot sur l’exception géographique si chère à tous nos militants qui défendent l’accès aux soins et nos hôpitaux enclavés, je pense à Die, Saint-Girons, Lavelanet, Lourdes, Saint-Affrique, … Pourtant le rapport dit bien p 72: » la proximité d’un service de soins est le critère majeur pour le choix du lieu de vie ». Cependant un dispositif d’établissement en isolement géographique a été créé mais 90% des établissements sont en déficit.
Nous relevons des phrases lourdes de menace pour nos hôpitaux de proximité
« Au total, l’organisation actuelle de l’offre de soins hospitaliers n’est plus soutenable, tant sur le plan des ressources humaines que financières » (24)
24-Exemples : CRC Pays-de-la-Loire, CH Erdre-et-Loire ; CRC Île-de-France, CH de Versailles et CH d’Argenteuil, février 2016, ou CRC Bourgogne-Franche-Comté, GHT du Jura et GHT UnYon.
« Le maintien de la qualité des pratiques médicales exige un volume minimal d’activité » (35).
35 -Pr Guy Vallancien, L’évaluation de la sécurité, de la qualité et de la continuité des soins chirurgicaux dans les petits hôpitaux publics en France, avril 2006, IRDES. Volume d’activité et qualité des soins dans les établissements de santé : enseignements de la littérature, 2008.
« Ces conditions ne sont plus réunies dès lorsque les équipes ne sont pas au complet, tant sur le plan de l’effectif que sur celui de la diversité des compétences ou des disciplines, alors même que les normes en la matière ont été renforcées pour l’obtention de certaines autorisations (36).
36. Cour des comptes, Rapport sur l’application des lois de financement de la sécurité sociale annuel– Chapitre VI « Les médicaments anti-cancéreux : mieux réguler en préservant un accès rapide aux traitements innovants », mai 2025 ; Politique de périnatalité, mai 2025
« une organisation « graduée » est nécessaire pour offrir un parcours alliant la proximité pour les soins de premier recours et la spécialisation pour les activités. les plus complexes techniquement ».
La Cour a identifié plus de 250 sites hospitaliers (47) maintenus par nécessité d’accès aux soins, dont 230 sont en déficit Un dispositif d’établissement en isolement géographique(48) a été mis en place et permet d’allouer des financements dérogatoires. Au-delà de ce dispositif, les ARS devraient recenser, pour chaque établissement de santé de leur ressort, la qualité des soins qui y sont réalisés, leurs missions principales et leur situation financière afin de concevoir une offre de soins soutenable, en adéquation avec les besoins du territoire
47 -Ces établissements seraient pour plus de 60 % publics, 30 % privés à but lucratif et moins de 10 % privés non lucratifs. 70 % d’entre eux, tout statut confondu, réalisent en moyenne 2 800 séjours de chirurgie et 900 séjours d’obstétrique par an. 48 -Article R. 162-33-16-2 du code de la sécurité sociale.
Aucune mention n’est faite pour compenser le manque de praticiens ou de personnel soignant. Il suffirait pour lse médecins de créer le « Clinicat-Assistanat pour Tous », à l’image de l’assistanat partagé CHU-CHG (voir: « Vision Globale -Solution globale »: https://1drv.ms/w/s!Amn0e5Q-5Qu_sAoKetf_T8OKk2Io?e=GfjeRj?e=4YzGt2 )
Quant à la qualification des personnels il suffit d’organiser régulièrement des stages de formation dans les grands centres (gros CHG ou CHU).