Santé : tout un système à revoir
ÉDITORIAL
Le Monde
Emmanuel Macron, qui a promis de faire de la santé l’une des priorités de son second quinquennat, doit d’urgence dégager les moyens pour donner aux soignants les rémunérations qu’ils méritent, et repenser l’articulation entre tous les acteurs de notre système de soins.
Publié hier à 10h16 Temps de Lecture 2 min. Read in English
https://www.lemonde.fr/idees/article/2022/06/08/sante-tout-un-systeme-a-revoir_6129351_3232.html
La lancinante répétition des « cris d’alarme » de médecins et d’infirmières, suivis de « Ségur » et autres « plans d’urgence » pour l’hôpital, l’indique clairement : le système de santé français dans son ensemble souffre d’une crise profonde. L’actuelle paralysie de certains services d’urgences n’en est que le symptôme le plus alarmant. Que, dans de grandes villes, doivent fermer certaines nuits « les urgences », porte d’entrée dans des hôpitaux qui eux-mêmes craquent en raison de la pénurie de praticiens et des déficiences de l’articulation avec la médecine de ville, donne la mesure de la gravité de la situation et de l’échelle des problèmes à résoudre.
En matière de politique sanitaire, « combler le trou de la Sécu » a longtemps constitué un objectif central. L’un des principaux moyens utilisés pour l’atteindre, la stagnation des rémunérations du personnel hospitalier, a aujourd’hui un coût immense : en érodant l’attractivité des métiers du soin, elle a abouti à une pénurie générale. Faute de médecins urgentistes, près d’un service d’urgences sur cinq fonctionne sur un mode dégradé. Des services hospitaliers ferment par manque d’infirmiers. Dans certaines régions, trouver un généraliste acceptant de devenir « médecin traitant » est impossible.
Lire aussi : Crise de l’hôpital : face à la catastrophe annoncée, comment sauver les urgences ?
Provoqué par la crise du Covid, le Ségur de la santé a, en 2020, rompu avec des décennies de gel des salaires en consacrant 10 milliards d’euros à leur revalorisation. Dix-neuf autres milliards d’investissement ont été programmés sur dix ans. Mais ni l’organisation de l’hôpital ni le rôle du secteur hospitalier privé et des médecins libéraux n’ont été débattus.
Les remèdes à la pénurie et à l’épuisement des soignants, au manque d’attractivité de l’hôpital et à la fuite vers l’intérim ou le secteur libéral passent par de nouveaux efforts financiers immédiats. Il est indécent qu’une nuit de travail pour une infirmière ne lui rapporte que 9,63 euros de revenu supplémentaire. L’instauration de ratios entre le nombre d’infirmiers et de patients doit permettre de revenir à des conditions de travail dignes. Voté par le Parlement, l’Objectif national des dépenses d’assurance-maladie (Ondam) ne doit plus obéir à de stricts critères budgétaires mais aux besoins de santé de la population, dans un système où l’éducation et la prévention doivent devenir prioritaires.
Car l’attribution de moyens supplémentaires ne saurait suffire. La nouvelle grande « concertation » sur la santé promise pour cet été ne peut faire l’impasse sur des problématiques aussi sensibles que l’organisation des carrières des soignants, le filtrage de l’accès aux urgences par le « 15 » ou le rétablissement des gardes des médecins libéraux. Parmi les autres pistes à explorer : l’association des régions et des départements au pilotage et au financement de politiques de santé adaptées aux besoins locaux, la priorité à donner aux zones sous-dotées dans le conventionnement des médecins et l’élargissement des compétences des pharmaciens et des infirmiers.
Emmanuel Macron, qui a promis de faire de la santé l’une des priorités de son second quinquennat, ne peut se contenter d’attendre les conclusions d’un énième rapport. Il doit d’urgence dégager les moyens pour redonner aux soignants les rémunérations qu’ils méritent. Au-delà, c’est à la réforme de l’articulation entre tous les acteurs de notre système de soins qu’il doit s’atteler, s’il ne veut pas rester dans l’histoire comme ayant présidé au dépérissement de ce trésor national.
Le Monde
Crise de l’hôpital : face à la catastrophe annoncée, comment sauver les urgences ?
La ministre de la santé, Brigitte Bourguignon, rencontre depuis dix jours les acteurs de la santé, qui appellent à agir sans attendre. Si certaines mesures font l’unanimité, comme la revalorisation du travail de nuit, d’autres provoquent déjà de vifs débats.
Par Camille StromboniPublié hier à 02h19, mis à jour hier à 11h56
Temps de Lecture 7 min.
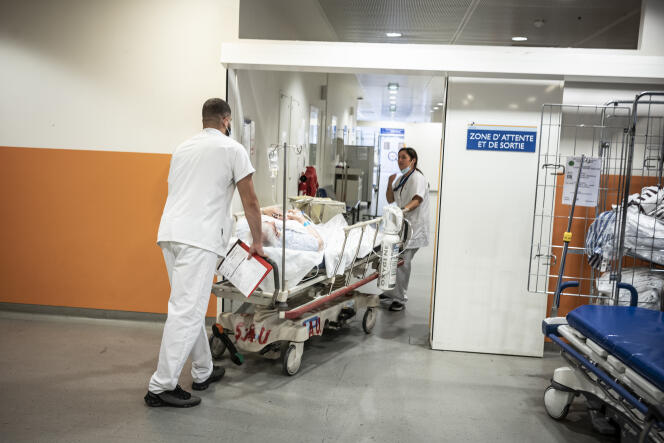
Est-ce parce que la mission de sauvetage promet d’être particulièrement compliquée que la réponse du gouvernement paraît encore brouillonne ? Alors qu’une crise d’ampleur secoue l’hôpital, et au premier rang ses services d’urgences, la méthode de l’exécutif reste hésitante.
Brigitte Bourguignon, nouvelle ministre de la santé, a annoncé, lors de sa première prise de parole, le 25 mai, l’ouverture d’une séquence d’échanges bilatéraux avec les professionnels de santé de « quinze jours », devant aboutir à des mesures pour tenir l’été à l’hôpital. Mais de quelle marge de manœuvre dispose vraiment la nouvelle locataire de l’avenue de Ségur ?
Entre-temps, une « mission flash » d’un mois sur les soins urgents et non programmés a été lancée par le président de la République, confiée au docteur François Braun, du syndicat Samu-Urgences de France, qui ne rendra ses conclusions qu’à la fin juin. Sans compter la grande « concertation » sur la santé avec les professionnels et les citoyens, promise lors de la campagne présidentielle, et prévue durant l’été.
Lire aussi : Hôpital : la crise ne cesse d’enfler aux urgences
Sur le terrain, le cri d’alarme est pourtant général : impossible d’attendre ! Dans le bureau de la ministre, les représentants des urgentistes, de la communauté hospitalière ou encore des médecins libéraux se succèdent depuis une dizaine de jours. Avec une question centrale : comment réussir à passer la période estivale, traditionnellement tendue pour les établissements hospitaliers ? Cette année, les difficultés montent de toutes parts depuis plusieurs semaines déjà, et beaucoup prédisent une catastrophe.
Un sujet présidentiel
Le flou domine encore largement concernant les pistes envisagées par le gouvernement, et même sur son calendrier, selon les premiers reçus avenue de Ségur. Ils décrivent une ministre « attentive » et « à l’écoute ». « Sans doute n’a-t-elle pas encore une feuille de route très claire, ni des arbitrages, juge un représentant hospitalier. A partir du moment où une grande conférence a été annoncée par Emmanuel Macron sur la santé, ça va forcément être un sujet présidentiel, ce qui explique peut-être sa grande prudence. »
Au ministère de la santé, on temporise, en faisant état d’une discussion « franche », « sans tabou », « dénuée de toute instrumentalisation politique ». « Les échanges vont se poursuivre dans les prochains jours, pour coconstruire les réponses nécessaires pour l’été, au plus près des territoires, mais aussi structurelles », indique-t-on.
Une réserve que les acteurs expliquent aussi par un terrain inflammable : après deux ans de crise épidémique, les urgences sont en première ligne face à une crise d’une ampleur inédite, tandis que les fermetures de lits dans les hôpitaux se sont multipliées à tous les étages faute de personnel infirmier. Avant même le début de la période estivale, de nombreux services – au moins 120 selon SAMU-Urgences de France, au 20 mai – se trouvent obligés de fonctionner en mode dégradé.
Lire la tribune* : « Aux urgences, un service sur cinq est en danger de fermeture cet été. Il y aura donc des morts »
Le carrefour des maux du système de santé
Ce n’est pas pour rien que les « missions », « rapports » et autres « diagnostics » s’empilent déjà sur ces services, « porte d’entrée » de l’hôpital, depuis des années – rapport d’une commission d’enquête sénatoriale début 2022, rapport Mesnier-Carli de 2019, rapport du docteur Grall en 2015… Les urgences cristallisent les dysfonctionnements de l’ensemble du système de santé, au carrefour de la ville et de l’hôpital. Outre la pénurie de médecins qui les touche de plein fouet, ce sont les difficultés de la médecine de ville à répondre aux besoins sur de nombreux territoires, en particulier à la demande de soins non programmés, qui s’y répercutent directement. Ce que les urgentistes appellent « l’amont ». Le nombre de « passages » annuels aux urgences n’a ainsi cessé d’augmenter : 21 millions étaient comptabilisés en France métropolitaine en 2019, contre 17 millions dix ans plus tôt, selon les données statistiques du ministère de la santé.

« Nous payons la pénurie de médecins généralistes et des politiques de santé qui n’ont jamais misé sur l’éducation, la prévention, la réduction des risques, estime Joël Pannetier, urgentiste au Mans. Les patients ont pu longtemps “surconsommer du généraliste”, mais, maintenant que l’offre ne suffit plus, ce flux arrive à l’hôpital, et cela fait des années que les urgences se réorganisent, réduisent la voilure, diminuent les effectifs pour accueillir tous les patients… jusqu’au moment où la branche casse. Et c’est maintenant. »
Lire l’entretien : Déserts médicaux : « Le problème majeur reste la répartition des médecins sur le territoire »
Au centre hospitalier du Mans, entouré, sur le territoire sarthois, de quatre services d’urgences plus petits, qui ferment de plus en plus, on prévoit déjà de devoir tenir avec un urgentiste de moins par jour cet été. Pour le docteur Pannetier, il faut prendre le problème de manière globale, en partant de la médecine de ville, en passant par les urgences, les services d’hospitalisation, les soins de suite et de réadaptation, jusqu’aux Ehpad, à l’accompagnement du retour à domicile. Sans oublier le point noir de la psychiatrie. « C’est à l’échelle du parcours du malade qu’il faut réfléchir, en regardant à chaque étape ce que l’on peut faire, dit-il. Si on ne s’occupe que des urgences, ça ne marchera pas. »
Des fermetures de lits
La seconde problématique majeure des services d’urgences se situe « en aval » : il s’agit du manque de lits pour hospitaliser leurs patients, qui provoque engorgement et stagnation des brancards dans des conditions « indignes » que ne supportent plus de nombreux soignants, ce qui accentue la fuite des personnels. Déjà en 2018 l’étincelle du mouvement inédit des hospitaliers, qui a duré près d’un an, était partie des urgences, pour dénoncer les conditions de travail et la mise en danger des patients. Des mobilisations que seule la crise liée au Covid-19 a stoppées net, le « pacte de refondation des urgences » lancé par Agnès Buzyn, alors ministre de la santé, n’ayant eu que peu de résultats, à entendre les urgentistes. La mise en place d’un « besoin journalier minimum en lits » pour les urgences, par exemple, n’a toujours pas vu le jour sur le terrain.
« L’aval est un problème aussi grave que l’amont, pointe Louis Soulat, chef de service au CHU de Rennes et vice-président de Samu-Urgences de France. On en prend encore plus conscience avec les fermetures massives de lits : pour le bassin rennais, ce sont 23 % qui doivent fermer cet été, deux fois plus que l’an dernier ! Pour le CHU, on passe de 7 % à 17 %, c’est énorme. »
Revaloriser la « permanence des soins »
Dans la communauté médicale, l’unanimité domine quant à la nécessité de mesures immédiates. Au premier rang, la revalorisation de la « permanence des soins », soit le travail en soirée, la nuit et le week-end, aujourd’hui très faiblement rémunéré et dont la pénibilité pèse lourdement sur l’attractivité de ces services qui tournent vingt-quatre heures sur vingt-quatre. « Il s’agit aussi de revaloriser le temps additionnel pour les médecins et les heures supplémentaires des soignants, défend Rémi Salomon, à la tête de la Conférence des présidents de commission médicale d’établissement de CHU. On a besoin d’un signal fort et général, dès maintenant. C’est une rupture d’accès aux soins que l’on risque cet été, il y a déjà aujourd’hui des pertes de chances réelles pour certains patients. »


Le responsable parisien s’inquiète du « désengagement » et du « découragement » qu’il entend chez de nombreux collègues : « A force de répéter les mêmes choses sans être entendus, les soignants partent, et ils ne reviendront pas facilement à l’hôpital. »
Contraindre ou inciter ?
D’autres mesures possibles sont moins consensuelles. Comme le rétablissement de l’obligation de garde pour les médecins libéraux, défendue notamment par la Fédération hospitalière de France (FHF). « Sur chaque territoire, les agences régionales de santé doivent dès maintenant organiser la discussion avec les cliniques, les maisons de santé et tous les médecins libéraux, pour organiser les plannings et éviter tout moment de creux qui se répercuterait sur l’hôpital », alerte Frédéric Valletoux, président de la FHF.
Ce « chiffon rouge » du retour d’une obligation supprimée au début des années 2000 provoque toujours l’opposition des principaux intéressés : « Nous refusons que les généralistes soient les boucs émissaires de cette crise des urgences », s’énerve Jacques Battistoni, à la tête de MG France, principal syndicat chez les médecins généralistes.

Pour le responsable, cela « ne résoudra rien », alors que les libéraux travaillent déjà plus de cinquante heures par semaine et que de nombreux territoires souffrent d’une pénurie de médecins qui s’aggrave. Le responsable approuve néanmoins, comme d’autres syndicats de libéraux, l’idée d’une obligation collective, territoire par territoire, cet été : « Les médecins doivent essayer de s’organiser entre eux, de mutualiser des remplaçants. C’est déjà le cas souvent, mais il faut l’assurer plus largement », dit-il.
Lire notre reportage : Aux Tarterêts, une maison de santé pour faciliter l’accès aux soins
Selon son confrère de la Confédération des syndicats médicaux français (CSMF), Franck Devulder, la ministre Brigitte Bourguignon ne serait pas favorable à une contrainte ou une obligation individuelle, mais à l’incitation. « Il faut une politique de droits et de devoirs », défend le gastro-entérologue, qui dit accepter aussi la mise en place de « lignes d’astreintes pour les spécialistes dans les établissements de santé », avec les « moyens », soit une « revalorisation » de la participation des médecins à la permanence des soins.
Le rôle du 15 en question
Autre débat sensible qui monte au sein de la communauté des urgentistes : faut-il généraliser un filtrage plus important à l’entrée des urgences, via une obligation de passer par le 15 ? C’est le fonctionnement qui s’est imposé, faute de personnels suffisants, dans certains services la nuit ces dernières semaines, comme au CHU Pellegrin à Bordeaux, rejoignant l’une des revendications historiques de certains urgentistes de voir les patients ne relevant pas de l’urgence, mais plus de la « bobologie », pris en charge par d’autres acteurs
Lire aussi : Au SAMU de Bordeaux, répondre aux appels quand les urgences fonctionnent au ralenti
« Ce modèle dans lequel tout le monde vient aux urgences quand il veut, pour ce qu’il veut, n’est plus gérable, estime Mathias Wargon, chef de service à l’hôpital Delafontaine, à Saint-Denis (Seine-Saint-Denis). Les urgences ne sont pas faites pour ça, et on ne s’occupe pas bien des patients qui relèvent de la médecine générale classique. » « Il faut renforcer la régulation médicale pour sécuriser l’accès aux urgences, en premier lieu l’identification des urgences vitales », prône Louis Soulat, du syndicat Samu-Urgences de France, « à peu près sûr d’avoir été entendu » sur cette mesure par le ministère.

L’idée d’une régulation systématique par le 15 provoque néanmoins l’opposition d’autres soignants, comme ceux du Collectif inter-urgences, qui s’inquiètent d’une « restriction de l’accès aux soins », faute de réelles alternatives pour les patients sur de nombreux territoires. « Cela va freiner le recours aux soins, y compris pour des personnes qui en ont besoin », craint Fabien Paris, infirmier aux urgences de Saint-Nazaire (Loire-Atlantique) et membre du collectif.
La solution des antennes de jour
D’autres sujets particulièrement clivants ne manquent pas de revenir dans le débat. Faut-il aller vers une fermeture des petits services, avec peu de passages, qui n’arrivent plus à trouver des urgentistes et ne fonctionnent qu’en pointillé, principalement avec des intérimaires ? Certains rapports l’ont préconisé par le passé, Agnès Buzyn l’avait un temps envisagé. Le député La République en marche Thomas Mesnier (médecin de profession), porte-parole du parti Horizons et candidat en Charente aux législatives, l’a remis sur la table, en appelant à briser les « tabous », dans Le Journal du dimanche du 5 juin. Il préconise ainsi la transformation de ces services en « antennes de jour, bien dotées en personnel », ou encore la mise en place de SMUR « sans docteurs », soit des équipes d’infirmiers pour « pallier l’absence de médecins ».
En savoir plus sur l’hôpital publicTest gratuit
« Je sais que les solutions miracles n’existent pas face à des problèmes accumulés depuis des décennies », avait assuré Brigitte Bourguignon, lors de sa prise de fonction. Les acteurs de la santé attendent néanmoins qu’elle dépasse le stade du diagnostic, car il y a urgence.
Camille Stromboni
« Aux urgences, un service sur cinq est en danger de fermeture cet été. Il y aura donc des morts »
TRIBUNE
Frédéric Adnet – Chef de service des urgences de l’hôpital Avicenne
Des unités engorgées et une « gestion déshumanisée » des ressources humaines ont pour conséquence la désertion des personnels hospitaliers, alerte, dans une tribune au « Monde », Frédéric Adnet, chef de service des urgences de l’hôpital Avicenne à Bobigny.
Publié le 01 juin 2022 à 18h00 – Mis à jour le 02 juin 2022 à 06h34 Temps de Lecture 4 min.
Frédéric Adnet est chef de service des urgences de l’hôpital Avicenne de Bobigny et directeur médical du SAMU de la Seine-Saint-Denis.
L’hôpital public va mal, les services d’urgences vont très mal. Symptôme et conséquence d’une crise hospitalière profonde, accélérée par la pandémie de la Covid-19, les urgences sont au bord de la rupture. Par manque de personnels hospitaliers, un service sur cinq est en danger de fermeture cet été.
Il y aura donc des morts… Toutes les études scientifiques le démontrent, l’engorgement aux urgences est un facteur associé à une surmortalité indue. Les urgences sont pourtant la vitrine et la porte d’entrée de l’hôpital. Le départ massif de soignants et de médecins a déstabilisé nos établissements, avec des fermetures de lits et de services, ce qui rend inévitable le goulet d’étranglement que constituent nos urgences.
Se remettre en configuration de crise Covid
Ce désamour profond, viscéral des personnels de l’hôpital résulte d’une gestion déshumanisée des ressources humaines, transformant l’administration de nos hôpitaux en management entrepreneurial, dont la seule boussole reste la rentabilité. Critère absurde, puisque nos recettes aggravent le déficit de l’Assurance-maladie, et donc les comptes de la nation, en s’appuyant sur la fameuse tarification à l’activité (T2A), aux effets mortifères. On arrive clairement au bout d’un cycle, appelant une réforme structurelle de fond, maintes fois annoncée par nos différents ministres, mais jamais réalisée ni même initiée.
Comment passer l’été sans trop de « casse » ? Avec les vacances de nos personnels hospitaliers, la situation va s’aggraver. Afin de limiter les dégâts, il faut donc, en urgence, se remettre en configuration de crise, exactement comme pour la crise due au Covid-19. Les agences régionales de santé et les directions hospitalières doivent réactiver nos fameuses cellules de crise, en instaurant des organisations de « bed management »(gestion de lits), par le recensement journalier, à l’échelle départementale, de tous les lits disponibles et l’information en temps réel des établissements en crise. Oui, ce « dispatching » pourrait être efficace, mais ne nous y trompons pas, affronter cette nouvelle crise imposera d’autres sacrifices pour un personnel en souffrance et épuisé. Le recours à de nouvelles déprogrammations pour libérer des lits redevient ainsi une option envisageable.
Lire aussi l’enquête (2020) : « La seule chose qui compte, c’est d’avoir plus de malades » : l’hôpital et la course aux financements
Comment en est-on arrivé là ? Dans mon service, je demande toujours aux infirmiers, aides-soignants, cadres de santé les raisons de leur départ. Deux types d’arguments : d’abord, le manque d’attractivité « factuel » de l’institution ; ensuite, le sentiment d’un manque de reconnaissance humaine. Manque d’attractivité : les difficultés de logement à cause de loyers hors-sol déconnectés des revenus de nos soignants, d’où des trajets plus longs et plus chers. Il faut prendre ce problème à bras-le-corps en réservant, en contractualisant avec les mairies, des logements abordables pour nos soignants.
En savoir plus sur l’hôpital publicTest gratuit
Etre considéré comme un pion
D’autre part, les rémunérations, bien que revalorisées par le Ségur de la santé en 2021, sont toujours aussi peu attractives au vu de l’investissement et de la dureté du travail des soignants. Et la valorisation du travail de nuit et des gardes reste bien en deçà des attentes des personnels. Ces conditions de travail sont toujours alignées sur le moins-disant, au nom de l’efficacité, avec toujours plus de lits gérés par une seule infirmière, sans tenir compte des spécificités médicales ou de la lourdeur de la prise en charge. Et les médecins n’ont plus leur mot à dire.
« Epuisement, manque de reconnaissance salariale avec, souvent, une direction sourde… Autant de sacrifices sur l’autel de la rentabilité : on a détruit tout ce qui ne rapportait pas »
Sans compter la fameuse mutualisation des soignants, affublée souvent du doux mot de polycompétence, qui se traduit en fait par le déplacement brutal et souvent à la dernière minute des infirmiers d’un service vers un autre. En clair, pour combler les trous. Alors que ces mêmes soignants ne demandent qu’à valoriser leurs spécificités, leurs spécialités dans un domaine précis de la médecine où ils excellent, comme les infirmières de soins spécialisés en diabétologie, les services ultraspécialisés de neurovasculaire ou de chirurgie thoracique. Etre considéré comme un pion ajoute de la souffrance, voire de la maltraitance, au travail.
Enfin, il y a le reste, ces petits riens qui font toute la différence. Sentir que l’hôpital vous aime pourrait signifier des services où l’on se sent bien, où il existe de vraies salles de détente du personnel, des salles de garde décentes, des repas qui pourraient rester à un niveau atteint lors de la crise due au Covid-19, des services où il existe un esprit et une solidarité d’équipe dans des locaux rénovés et propres : un coup de pinceau peut changer bien des choses !
Mépris
N’oublions pas le télétravail, inaccessible aux soignants et actuellement glorifié par les proches ou des personnels administratifs, qui accentue le sentiment de pénibilité du travail posté. Les cadres de santé souffrent aussi, victimes d’une profession dévalorisée, malades d’une double polyvalence : il n’est pas rare, aujourd’hui, de voir des cadres de santé responsables de services de spécialités différentes et qui, en plus, sont responsables d’équipes de jour et de nuit. Epuisement, manque de reconnaissance salariale, avec, souvent, une direction sourde… Autant de sacrifices sur l’autel de la rentabilité : on a détruit tout ce qui ne rapportait pas.
Lire aussi : Au moins 120 services d’urgences font face à de graves « difficultés » avant l’été, « du jamais-vu »
Un symbole, anecdotique, mais significatif. Les personnels soignants paramédicaux, infirmiers, aides-soignants, agents hospitaliers sont affublés par les directions hospitalières d’un acronyme : PNM (personnel non médical), par opposition aux PM (personnel médical). Désigner la diversité de ces professions par le simple fait qu’ils ne sont pas médecins ? Comment nos têtes pensantes n’ont-elles pas perçu tout le dédain contenu dans ce terme ! Comment se sentir valorisé dans sa profession lorsque l’on vous nomme « non-médecin » ? Nomme-t-on les artisans des « non-ingénieurs » ? Ce mépris contribue à forger un état d’esprit qui concourt à la désertion massive et jamais vue des personnels hospitaliers que l’on constate aujourd’hui.
Lire aussi : AP-HP : « Les directions doivent courir après des soignants en désamour hospitalier »
Et la relève ? On constate malheureusement que la plupart des élèves infirmiers hésitent de plus en plus à rejoindre l’hôpital, quand ils n’abandonnent pas tout bonnement leurs études.
Mais ne vous inquiétez pas, les services d’urgences continueront à assurer leur rôle, comme le faisait l’orchestre jouant à bord du Titanic…
Frédéric Adnet est chef de service des urgences de l’hôpital Avicenne de Bobigny et directeur médical du SAMU de la Seine-Saint-Denis.
Frédéric Adnet(Chef de service des urgences de l’hôpital Avicenne)
Crise aux urgences : le gouvernement annonce de « premières mesures » avant l’été
La ministre de la santé, Brigitte Bourguignon, réactive le doublement de la rémunération des heures supplémentaires pour les soignants et un dispositif pour que les élèves infirmiers soient employables dès la sortie d’école.
Par Camille Stromboni (avec AFP) Publié hier à 15h18, mis à jour à 09h23
Temps de Lecture 3 min.

Face aux urgentistes réunis en congrès à Paris, la nouvelle ministre de la santé était particulièrement attendue, alors que les services des urgences sont en première ligne dans la crise que traverse l’hôpital depuis plusieurs semaines. Heures supplémentaires payées double, élèves infirmiers « immédiatement » employables à la sortie d’école : Brigitte Bourguignon a annoncé mercredi 8 juin de « premières mesures » afin de surmonter un « été difficile » à l’hôpital, sans attendre les conclusions de la « mission flash » sur les urgences lancée par le président de la République, quelques jours plus tôt.
« L’été sera difficile » et il faudra « trouver des solutions pour que les Français ne soient pas privés de soins », a déclaré Mme Bourguignon, qui a reconnu un « risque de rupture d’accès aux soins réel ». Cent vingt services d’urgences sont déjà contraints de fonctionner en mode dégradé, en réduisant leurs effectifs ou en fermant la nuit ou le week-end, selon un décompte réalisé au 20 mai par l’association SAMU-Urgences de France.
Lire l’enquête : Crise de l’hôpital : face à la catastrophe annoncée, comment sauver les urgences ?
« Le gouvernement prend ses responsabilités face à la crise », a affirmé la ministre. L’exécutif a « décidé de réactiver le doublement de la rémunération des heures supplémentaires du personnel non médical, et du temps de travail additionnel des médecins, pour l’ensemble de la période estivale ». Ce dispositif a été mis en place pendant la crise du Covid-19, durant laquelle les ressources humaines étaient déjà l’un des points critiques pour le maintien de l’offre de soins.
La ministre a aussi annoncé « un dispositif exceptionnel » pour que « les élèves infirmiers et aides-soignants ayant achevé leur formation initiale en juin et juillet [puissent]commencer à exercer immédiatement, sans attendre la remise officielle de leur diplôme ».
Une mesure qui devrait néanmoins avoir un impact limité sur les effectifs, à entendre les étudiants : il s’agit, pour les élèves infirmiers, « d’une à deux semaines entre la sortie d’école et le diplôme », selon Mathilde Padilla, présidente de la Fédération nationale des étudiants en sciences infirmières. « Cela reposera sur le volontariat, et il faudra toujours être encadré par une infirmière », ajoute la représentante.
Les soignants retraités « volontaires pour reprendre une activité » cet été bénéficieront pour leur part de « facilités de cumul [avec] leur pension de retraite », a aussi annoncé Brigitte Bourguignon. Les agences régionales de santé ont par ailleurs été sommées de « remobiliser les dispositifs territoriaux de gestion de crise » pour coordonner hôpitaux publics, cliniques privées et professionnels libéraux.
Lire les réponses à vos questions : Mobilisation dans les hôpitaux : « La crise hospitalière est devant nous, et les mesures budgétaires ne résoudront certainement pas tout »
Une réponse « en trois temps »
« Il y a eu quelques annonces, c’est positif, réagit Philippe Revel, chef du pôle urgences adultes SAMU-SMUR du CHU de Bordeaux. Il faut garder un état d’esprit positif, sinon on n’y arrivera pas cet été. » Les urgences du CHU Pellegrin font partie des services touchés de plein fouet par la crise, avec une fermeture décidée la nuit depuis le 18 mai, les patients étant appelés à passer par le 15 de manière systématique avant de se déplacer.
Pour le responsable de la CGT-Santé Christophe Prudhomme, qui appelait la veille à une mobilisation avec huit autres organisations syndicales et collectifs soignants, la réponse gouvernementale est néanmoins loin d’être à la hauteur. « On réactive les mêmes mesures que celles proposées pour passer les vagues Covid, mais ce ne sont pas des solutions, juge-t-il. Les soignants ont besoin de souffler cet été, on leur dit déjà de ne pas prendre plus de deux semaines de congé, et là, on leur propose des mesures pour travailler plus, ce n’est pas sérieux, beaucoup n’acceptent déjà plus de faire des heures supplémentaires… »
Ces « premières mesures seront bientôt complétées par les propositions de la mission Braun », a ajouté Brigitte Bourguignon. Emmanuel Macron a chargé le médecin François Braun, président de SAMU-Urgences de France et référent santé du candidat La République en marche lors de la campagne, d’une « mission flash » sur les urgences et les soins non programmés, dont les résultats sont attendus d’ici au 1er juillet. La réponse à la crise sera rythmée « en trois temps », a rappelé la ministre, le troisième temps correspondant à la grande conférence « avec les parties prenantes » sur la santé, attendue pour cet été. « Nous parlerons de tout, sans totem, ni tabou », a soutenu Brigitte Bourguignon, assurant qu’une « attention particulière » sera portée à la reconnaissance de la pénibilité du travail de nuit.
Si la nécessité de revaloriser ce que l’on appelle « permanence de soins » (soir, nuit, week-end) emporte une large adhésion dans les rangs des soignants, d’autres mesures provoquent d’ores et déjà un vif débat dans la communauté médicale, comme la mise en place d’une régulation systématique par le SAMU pour accéder aux urgences, ou encore le déploiement d’équipes d’infirmiers pour pallier le manque d’urgentistes dans certaines situations.
Lire la tribune : « Aux urgences, un service sur cinq est en danger de fermeture cet été. Il y aura donc des morts »
Des témoignages d’infirmières tentées par une reconversion : « Sans le vouloir, on arrivait à des situations déshumanisantes »
Epuisées par deux années de pandémie, et plus largement par leurs conditions de travail, un certain nombre de soignantes cherchent à se réorienter. Une entreprise, Infirmière Reconversion, les aide à passer le cap.
Par Pierre Kron
Publié hier à 11h09, mis à jour hier à 15h36
Temps de Lecture 4 min.

Première sonnerie. Anne-Sophie Minkiewicz réajuste son casque téléphonique. Deuxième sonnerie, suivie d’un clic sur son profil Skype. Son pseudo : « Anne-Sophie_Infirmière Reconversion ». Une nouvelle fenêtre s’ouvre. « Ça a l’air d’aller, depuis notre dernière visio ? », se réjouit-elle. Le sourire de Marine apparaît sur l’écran. Six mois après son bilan de compétences auprès de l’organisme de Mme Minkiewicz, la jeune infirmière a pris le temps de réfléchir à sa reconversion. Elle veut en finir avec le manque de reconnaissance et de personnel à l’Ehpad. « A court terme, le projet est de devenir infirmière en entreprise », explique-t-elle.
Ces velléités de reconversion des infirmières diplômées d’Etat (IDE), Anne-Sophie Minkiewicz en a fait un métier florissant. La blouse l’attire depuis qu’elle a 5 ans. Elle l’a d’ailleurs enfilée entre 2006 et 2009. Mais l’insuffisance de moyens et de temps l’ont poussée à claquer la porte de l’Assistance publique-Hôpitaux de Paris (AP-HP). « Sans le vouloir, on arrivait à des situations déshumanisantes, maltraitantes… », se souvient la trentenaire.
Lire aussi : Crise de l’hôpital : face à la catastrophe annoncée, comment sauver les urgences ?
Onze années plus tard, dont la majeure partie exercée dans la spécialité « conduite du changement », Mme Minkiewicz veut « prendre soin de ces infirmières dont personne ne prend soin ». Au départ seule à la barre, la demande exponentielle lui a permis de transformer Infirmière Reconversion en start-up : douze coachs (tous anciens personnels de santé), et bientôt 300 infirmières preneuses de son programme de deux mois (finançable par le compte personnel de formation).
« On en est à 60 000 postes d’infirmiers vacants », remarque Thierry Amouroux, du Syndicat national des professionnels infirmiers.
Un succès emblématique d’un mal-être plus profond dans le corps infirmier, exacerbé par les vagues de Covid-19. Sur les 764 260 IDE comptabilisées en janvier 2021 (dont deux tiers en établissements de santé), Thierry Amouroux, porte-parole du Syndicat national des professionnels infirmiers, évoque des dizaines de milliers de blouses raccrochées. « Après la fin progressive des plans blancs, on en est à 60 000 postes d’infirmiers vacants. Le différentiel entre les diplômés et ceux qui exercent vraiment s’élève à 180 000 professionnels. » Et quels que soient leur ancienneté, leur service, leur établissement, les motifs des départs se recoupent.
Gestion « peu humaine », salaire peu élevé
Partir, Aude Grillault y pensait depuis son entrée dans le métier. « Déjà en école d’infirmière, on était une dizaine à se demander ce qu’on ferait dans cinq ans », se souvient la jeune femme de 32 ans. Quelques mois de stages lui suffisent pour prendre conscience de la charge qui l’attend. Horaires fluctuants et à rallonge, gestion « peu humaine » et parfois irresponsable des cadres, salaire peu élevé… Comme nombre de ses collègues, l’infirmière vacataire se voit comme « un pion, que l’on déplace d’un service, d’une garde à l’autre, sans lui demander son avis ». Diplômée en 2016, elle tient en travaillant majoritairement dans les salles de réveil, « plus confortables ». Jusqu’à un burn-out en 2019.
Lire aussi : Crise à l’hôpital : petits rassemblements, grand ras-le-bol
La première vague de la pandémie, en mars 2020, bouche graduellement l’horizon. « Devant l’urgence », plus le temps de penser à la reconversion. Aude Grillault reprend du service en réanimation. Etonnée, elle ne retrouve pas le calvaire laissé derrière elle. « Il n’y avait plus de question de moyens, on était en nombre suffisant, encadrés. Si ces conditions du Covid étaient en place en permanence, j’y serais encore », ironise-t-elle. Toutefois, doucement mais sûrement, les affres de l’hôpital reprennent le dessus. Un bilan de compétences et un diplôme universitaire plus tard, elle fait ses adieux définitifs au métier début 2022.
Dans les locaux d’Infirmière Reconversion, le parcours d’Aude Grillault est monnaie courante. L’épuisement ainsi que le retour « à l’anormal » après la crise sanitaire ont été, pour beaucoup, les gouttes d’eau de trop. Anne-Sophie Minkiewicz a enregistré un pic de demandes « affolées » dans la nuit de l’annonce de l’obligation vaccinale. « Les infirmières couvaient déjà ces projets, décrypte la trentenaire à la tête de la start-up. Pour certaines, ça a été presque un prétexte. » Le tout sans profil type. « Que ce soit celles à 30 ans qui ne se voient pas faire ça pour toujours, ou celles à 50 ans qui ne se voient pas finir leur vie professionnelle en subissant », détaille Mme Minkiewicz.
Lire aussi : Hôpital : la crise ne cesse d’enfler aux urgences
Malgré la diversité des péripéties, la fondatrice d’IR y décèle un dénouement commun. « En dehors des 20 % qui font de tout – vitrailliste, conseillère funéraire… –, 80 % restent dans des métiers du “prendre soin” au sens large, car elles aiment leur métier », explique Anne-Sophie Minkiewicz. Pour une moitié, elles ne quittent pas le milieu infirmier, mais sortent des « gros soins purs et durs » pour des laboratoires, des milieux « sociaux »(établissements médico-sociaux, ESAT…)… Pour l’autre, elles se tournent vers l’enseignement, ou d’autres métiers du soin.
« Du chiffre avant l’humain »
Arrivée à la cinquantaine, Léna Messerly a penché pour cette dernière option. Après une vingtaine d’années dans un service de dialyse en Bretagne, elle quitte ce système qui la place « de plus en plus devant un ordinateur, et de moins en moins devant des patients ». En 2019, à la suite d’une formation financée de sa poche, elle crée son autoentreprise de sophrologie. L’ex-infirmière renoue enfin avec sa vocation. « Les gens ont besoin qu’on les écoute, être disponible, ça fait partie du soin, affirme-t-elle. Alors je prends enfin le temps. »
D’autres s’engagent dans ce chemin de la reconversion plus progressivement, mais finissent par arriver au même point. Dans la clientèle de Mme Minkiewicz, le public se scinde grossièrement en deux : 50 % d’infirmières d’établissements de santé et 50 % de libérales. « Mais, souvent, le choix du libéral se fait quand l’infirmière en a marre de l’hospitalier, analyse-t-elle. Et, pour un certain nombre d’entre elles, cela recule juste le départ. »
Lire aussi : « La prochaine ou le prochain ministre de la santé saura-t-il entendre le cri des soignants ? »
Ce schéma, Céline Gonzales-Davoust l’a expérimenté avant la crise sanitaire. En 2014, cette infirmière quitte l’hôpital, « où il fallait faire du chiffre avant l’humain », après quatre ans. Mais le choix du libéral la fait « crouler sous le poids des charges ». Dernière tentative : un foyer pour personnes âgées en situation de handicap. Un an et demi à être« trimballée » pour remplacer un mi-temps.
Céline Gonzalez-Davous claque toutes les portes en 2018. Depuis, la quadragénaire a vu son retour à l’emploi freiné par la crise sanitaire, sans vraiment d’aides de Pôle emploi. Pourtant, quand l’idée de retrouver sa blouse la traverse, l’hésitation n’est que passagère. « Treize heures minimum en dehors de la maison, sans horaires négociables, à bientôt 50 ans… Le problème, ce sont les conditions de travail : il n’y en a pas. »
Pierre Kron
Voir aussi:
Premières annonces pour les urgences de Brigitte Bourguignon https://environnementsantepolitique.fr/2022/06/08/33003/