« La santé mentale sans consentement »
*La psychiatrie publique en France, un système à bout de souffle

Par Luc Bronner (Mantes-la-Jolie [Yvelines], Marseille, Montpellier, Rennes, envoyé spécial)
Publié le 10 janvier 2025 à 06h00, modifié le 13 janvier 2025 à 15h12, https://www.lemonde.fr/societe/article/2025/01/10/les-crises-aigues-de-la-psychiatrie-publique-des-services-pepites-coexistent-avec-des-endroits-d-ou-tout-espoir-est-absent_6490744_3224.html
Temps de Lecture 13 min.
Enquête
« La santé mentale sans consentement » (1/3).
Les difficultés auxquelles le secteur est confronté, dont le manque de praticiens, révèlent des fractures dans une discipline chargée d’une mission délicate depuis deux siècles : soigner des patients, parfois contre leur gré, tout en respectant leurs droits.
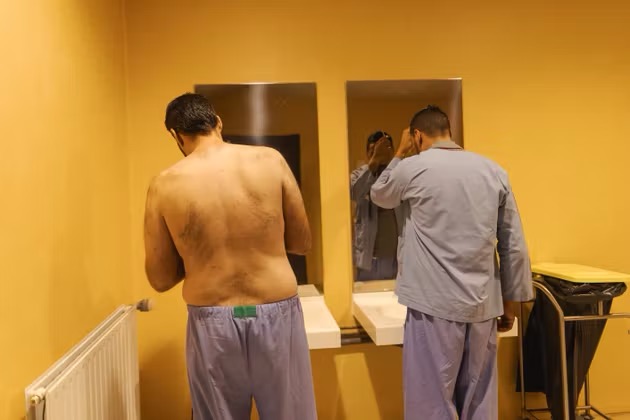
Des pyjamas bleus obligatoires pour les patients. Comme des uniformes. Pas de téléphone portable. Pas de télévision dans les chambres. Des horaires à respecter pour le lever, le repas, les pauses et l’extinction des lumières. Un minimum d’affaires personnelles. Des chambres interdites d’accès une partie de la journée et fouillées par le personnel tous les soirs. Le recours régulier à l’isolement. C’est un soignant qui lâche le morceau : « Certains détenus préfèrent repartir en détention plutôt que de rester ici. » Ici ? L’unité de soins intensifs psychiatriques (USIP) de Montpellier. Un bâtiment sécurisé avec des murs qui dépassent 6 mètres. Quinze patients au maximum. Quatre chambres d’isolement occupées presque en permanence.

L’unité est destinée aux malades en crise. L’homme qui arrive attaché sur un brancard, ce soir de la fin de novembre 2024, est en plein délire. Une dizaine de soignants de l’USIP sont présents, dont deux membres d’une équipe mobile de sécurité, au moment où il faut le détacher et l’installer dans une chambre d’isolement.
« Vous êtes ici en sécurité, lui assure Mathieu Lacambre, psychiatre et chef du service. On va vous voir deux fois par jour, le temps que vous alliez bien. »
La discussion s’engage.
« Vous étiez en communication avec d’autres personnes ? On vous donne des ordres ?, demande le médecin.
— Le diable, répond le patient.
— On peut le repousser ?
— Non.
— C’est quelque chose que vous ressentez comme une présence, comme une force ? Le diable, en particulier, vous m’avez bien dit qu’il était là ?
— Ça fait 100 millions d’années. »
Le patient reçoit une sédation – une piqûre dans la fesse administrée après que les infirmiers et les aides-soignants l’ont immobilisé et retourné sur le ventre. « Vous voulez me tuer ? », hurle le patient. Dans ses affaires, placées à l’écart, une Bible. « Il combat le démon à travers lui, s’interroge Mathieu Lacambre en sortant de la chambre, désormais fermée à clé. D’un côté, le diable, de l’autre, les anges, tout cela se mélange et il doit le combattre. Le délire est un mécanisme de défense, c’est un moyen de se protéger de la réalité. » Ce patient restera probablement plusieurs semaines, voire plusieurs mois, dans l’unité. A la fin de son séjour, dans les derniers jours uniquement, il aura le droit de quitter l’uniforme-pyjama.

Ce malade, et les quatorze autres dans l’unité, ont un profil très particulier : une partie vient de détention, les autres de garde à vue, suspectés d’un délit ou d’un crime, ou bien des urgences générales. Leur point commun, c’est de traverser une crise aiguë, d’être hospitalisés sans leur consentement et d’être considérés comme dangereux pour eux-mêmes ou pour autrui. « On compte chacune des cuillères à la fin du goûter pour réduire les risques d’agression », explique une infirmière, Justine Le Mouel, dotée, comme tous ses collègues, d’un équipement d’appel d’urgence en cas de violences. Le matin, au moment de se laver, les patients viennent utiliser des bâtonnets en coton et du déodorant sous l’œil vigilant des soignants.
Le dispositif, qui existe depuis 2004 à Montpellier, est volontairement contraignant et rigide. « Notre approche, c’est d’être dans la clinique du risque, souligne M. Lacambre. Plus on est disponibles, plus on aide à gérer la crise. On essaie de laisser le moins de choses au hasard, la journée est très ritualisée, on apporte un cadre aux patients. La privation de liberté, pour ces patients, dans ce moment-là, c’est un moyen de soin. »
« Environnement favorisant »
L’architecture du bâtiment a été conçue pour obliger les malades à bouger, donc à sortir de leur chambre, même s’ils n’en ont pas envie, pour rejoindre l’espace collectif, avec une télévision et une table de ping-pong, ou bien, à heures fixes, le jardin intérieur, où ils peuvent fumer. « Certains arrivent en état de désorganisation, complète Jonathan Dos Santos Peixoto, infirmier, un des anciens du service. Ici, on repose avec eux des rituels dans leur quotidien. Le cadre est rigide pour qu’ils aient quelque chose à faire toutes les heures : se lever, faire leur lit, débarrasser la table au repas. »

Une quinzaine de départements sont désormais dotés de ces unités de soins intensifs ; plusieurs projets sont dans les cartons des hôpitaux et des agences régionales de santé. Ces dispositifs visent à recevoir les patients que les services traditionnels de psychiatrie ne parviennent plus à prendre en charge – ou qu’ils ne le veulent plus. Leur admission est transitoire, à la différence de la dizaine d’unités pour malades difficiles qui accueillent les patients les plus dangereux pendant des années. « Les patients viennent pendant une période parce que leur état de santé n’est plus compatible avec le service de secteur. Ils se retrouvent dans un environnement favorisant : moins de patients, donc moins de stimulations, plus de soignants, donc plus de temps pour chacun, ça permet d’obtenir un apaisement psycho-comportemental », plaide Clémence Bied, responsable d’une USIP à Bron (métropole du Grand Lyon) et présidente de l’association nationale regroupant ces unités.
Une vision purement sécuritaire, rétorquent les critiques. Un modèle qui consiste, selon eux, à enfermer et à isoler un peu plus les patients, en l’absence de tout cadre légal. « Le retour des maisons de force », se sont insurgés, à plusieurs reprises, des syndicats de psychiatres et des associations de familles, dénonçant l’absence de réglementation et d’évaluation indépendante de ces dispositifs d’enfermement. Le Contrôleur général des lieux de privation de liberté (CGLPL), une autorité dotée de moyens d’investigation, s’inquiète, de son côté, par la voix de son secrétaire général, André Ferragne, d’une « organisation quasi carcérale », de « règles de vie restrictives », de « privations d’objets personnels », de « restrictions sur les relations extérieures » et d’une « pratique intensive de l’isolement ».
Cela pourrait ressembler à un conflit de territoire. Le sujet illustre, en réalité, l’état de tensions et de divisions de la discipline. Parce que la psychiatrie se trouve soumise à des injonctions contradictoires entre l’enfermement et le soin, entre la protection des droits des patients et la sécurisation de la société face aux risques, réels ou fantasmés, des maladies mentales. Parce que le manque de médecins tend à concentrer sur les hôpitaux publics de plus en plus de malades en rupture, en crise grave, faute de prise en charge en amont. Parce que le nombre de soins psychiatriques sans consentement − décidés à la demande d’un tiers (famille ou ami), d’un directeur d’hôpital ou sur ordre du représentant de l’Etat (préfet) – a fortement augmenté depuis dix ans, même si une partie des traitements peut aussi s’effectuer à domicile.

Dit autrement, la discipline traverse une phase critique. Bien plus qu’une simple crise des ressources comme d’autres services publics : une crise de son modèle, une crise d’identité, aussi. Les patients et leurs familles connaissent mieux que quiconque le paradoxe de la psychiatrie française, construite, depuis les années 1960, sur l’idée ambitieuse d’une couverture par secteurs géographiques de l’ensemble du territoire afin de proposer une offre de soins égalitaire et complète, au plus proche des patients. Mais cette ambition se heurte à la grande diversité des pratiques médicales, donc à une approche en réalité très inégalitaire.
« Sur notre territoire, des services pépites coexistent avec des endroits d’où tout espoir est absent », constate Emmanuelle Rémond, présidente de l’Union nationale des associations de familles et amis de personnes malades et/ou handicapées psychiques (Unafam), à partir des remontées effectuées auprès de ses 350 points d’accueil dans toute la France. L’association dénonce « l’extrême hétérogénéité de la qualité des soins » et ses conséquences en chaîne : « retards diagnostiques », « traitements inadéquats », « interventions inappropriées et stigmatisantes », « non-prise en compte des avancées de la science », « non-respect des droits », « mise à l’écart de leur entourage ».
Système à bout de souffle
Les dizaines de rapports du Contrôleur général des lieux de privation de liberté témoignent des mêmes disparités : des établissements exemplaires qui côtoient des services en déshérence, avec un patrimoine vieillissant, des conditions d’hébergement jugées indignes et, parfois, le non-respect des droits des malades. Cela se sait parmi les patients et leurs proches. L’avancée historique de la sectorisation est alors vécue par une partie des familles comme un piège individuel – il arrive, dans les grandes agglomérations, que des parents déclarent de fausses adresses pour relever d’un secteur plus innovant, comme pour l’école.
Lire l’analyse (2014) | De la psychiatrie à la santé mentale : déstigmatiser les malades ou euphémiser la maladie ?
Le système est à bout de souffle, s’alarment les médecins les plus expérimentés. « Aujourd’hui, nous ne pouvons plus garantir un juste soin pour tous. Lorsque j’ai débuté ici, en 1995, la démographie médicale et les conditions d’exercice le permettaient. Cela n’est plus le cas », regrette Marie-José Cortès, cheffe de pôle à Mantes-la-Jolie (Yvelines) et présidente du Syndicat des psychiatres des hôpitaux, après avoir animé la réunion du matin dans l’unité d’accueil des patients en crise. « On a asséché la psychiatrie de secteur. Donc, le modèle ne fonctionne plus. Donc, cela justifie qu’il faille le remplacer par autre chose – et là s’engouffre notamment le secteur privé », se désole Delphine Glachant, psychiatre en poste à l’hôpital de Landerneau (Finistère), critique sur la place prise par les neurosciences.

La faiblesse politique des ministres de la santé, ces dernières années – sept titulaires différents depuis 2022 –, n’a pas permis de donner d’impulsion forte. Sur ce sujet particulier, les gouvernements se révèlent démissionnaires depuis longtemps, pas seulement du fait d’une motion de censure : les dernières réformes importantes sur les droits des patients ont été imposées au législateur, par des questions prioritaires de constitutionnalité, par le Conseil constitutionnel. Les difficultés s’accumulent, donc.
« L’héritage d’une discipline médicale insuffisamment pilotée est lourd », diagnostiquait le professeur Frank Bellivier, délégué ministériel à la santé mentale, à la fin de novembre 2024, lors d’un colloque de l’Unafam. « Il en résulte une somme de particularismes peu lisibles pour les patients et les professionnels », constate-t-il en employant des mots inhabituellement fermes sur « l’hétérogénéité des pratiques selon les territoires, selon les services, et même selon les unités au sein d’un même service ». Les recommandations de bonnes pratiques, qui sont censées unifier les approches, n’existent quasiment pas, en particulier pour les maladies les plus graves. La culture de l’évaluation est jugée disparate, la spécialité est à la traîne sur les démarches qualité.
La Haute Autorité de santé (HAS) attribue ainsi, de fait, des notes assez passables aux établissements de santé mentale en comparaison avec les autres spécialités. Une part significative des hôpitaux publics spécialisés (25 %) ont seulement obtenu une certification « sous conditions », alors que 10 % ont été certifiés avec une mention « haute qualité de soins », selon les données publiées, en décembre 2024, par la mission d’information parlementaire sur les urgences psychiatriques. Fait rare, l’hôpital Gérard-Marchant, à Toulouse, un site historique, vient ainsi de perdre sa certification par la HAS en raison d’une « qualité des soins insuffisante ». « Dans les chambres de la zone fermée, il n’y a pas d’accès à la lumière directe naturelle et pas d’aération possible. Dans les chambres d’isolement, il a été constaté un défaut d’hygiène avec des odeurs, le plafond taché, des sanitaires dégradés », a relevé la HAS dans son rapport rendu public, début janvier.
« La thérapie qui est appliquée à un patient ne dépend pas de sa maladie mais de son médecin », résume, un peu brutalement, M. Ferragne, impliqué depuis des années dans la défense du droit des patients. « On aura beau arroser les établissements de moyens supplémentaires, si les pratiques ne changent pas, cela n’évoluera pas », complète le professeur Bellivier.


Le secteur public est entré dans un cercle vicieux. Des hôpitaux ferment des lits, des unités, des services, faute de bras, tandis que l’offre de proximité se raréfie. « C’est comme si, pour le cancer du sein, on vous disait : “Revenez dans deux ans quand la tumeur sera plus grave” », déplore Mme Rémond, la présidente de l’Unafam. Plus d’un quart des postes sont ainsi vacants dans 40 % des établissements. « Le personnel souffre, les patients souffrent. Cela se dégrade depuis une dizaine d’années », note Gilles Leproust, maire d’Allonnes (Sarthe), où est installé le principal établissement du département.
Manque de suivi régulier
« Nous couvrons un secteur de plus de 300 000 habitants, témoigne, à son tour, Yves Praud, directeur de l’hôpital spécialisé de Blain (Loire-Atlantique). Nous avions 74 lits ouverts en 2022, on n’en a plus que 20. Nous avons un effectif autorisé de 19 équivalents temps plein de psychiatres. Or, aujourd’hui, nous n’avons que 5,5 équivalents temps plein. »Un exemple parmi des dizaines d’autres. Conséquence première : faute de suivi régulier, une partie croissante des patients a recours aux urgences, contribuant à leur embolie. Conséquence seconde : les services hospitaliers qui restent ouverts concentrent les cas les plus difficiles. Au risque de privilégier une approche plus sécuritaire. « Ne voulez-vous que des services fermés de patients en soins sans consentement où l’isolement et la contention seront la règle ? », ont interpellé quatre syndicats, à l’automne 2024, en s’adressant au gouvernement du premier ministre d’alors, Michel Barnier.
Avec 15 000 psychiatres en exercice – un chiffre constant depuis dix ans –, la France ne manquait pas, jusqu’à peu, de médecins à l’échelle nationale, en comparaison avec d’autres pays. Mais ceux-ci apparaissent très inégalement répartis sur le territoire, plus nombreux en Ile-de-France, singulièrement à Paris : la capitale, à elle seule, compte 2 000 psychiatres pour 2 millions d’habitants ; le reste du territoire en recense 13 000 pour 66 millions d’habitants, soit cinq fois moins par habitant. Ce qui explique le retard dans l’appréhension de l’ampleur des difficultés sur le territoire.
Lire aussi le décryptage (2024) | Santé mentale : des jeunes psychiatres militent contre la stigmatisation
Plus inquiétant, les nouvelles générations de médecins rechignent à devenir psychiatres, alors même que la demande en matière de santé mentale est en forte augmentation et que les départs à la retraite seront nombreux dans les prochaines années. « Depuis onze ans, les postes ouverts ne sont pas tous pourvus. Les premières années, c’étaient quelques pourcents. Depuis quatre ans, cela s’est accru. Très clairement, il n’y a pas suffisamment d’internes », insiste le professeur Olivier Bonnot, président du Collège national des universitaires en psychiatrie. Pour le dernier concours classant, fin 2024, où les étudiants choisissent leurs spécialités, la discipline, moins rémunératrice que les autres, a de nouveau dû se contenter des derniers reçus. Une soixantaine de postes n’ont pas été pourvus. Autant de trous à combler, très vite, dans les hôpitaux les moins attractifs. Avec de l’intérim. Des médecins étrangers. Ou personne.

Le secteur privé est venu se positionner sur la partie la plus rentable de l’activité. Très rentable, même. « Dans le secteur privé à but lucratif, la psychiatrie demeure ainsi la discipline qui dégage le plus de bénéfices en pourcentage des recettes », rappelle, dans une note, la direction des études et des statistiques du ministère de la santé. Le résultat net du privé, pour cette spécialité, est trois fois plus élevé que pour les cliniques spécialisées dans la médecine, la chirurgie ou l’obstétrique. Or, le privé à but lucratif ne prend pas en charge les pathologies les plus lourdes. « Ils font les névroses, on fait les soins sous contrainte », glisse Nassim Messaoudi, chef de service à l’hôpital de Mantes-la-Jolie, avant de se dépêcher d’intervenir pour un patient en crise.
« Aspirateur à compétences »
« Au moment où l’on a fixé l’objectif de développer la prise en charge en ambulatoire, au moment où l’on a baissé les capacités hospitalières, le privé lucratif a développé ses capacités en nombre de lits », décrypte Pascal Mariotti, directeur de l’hôpital public Le Vinatier, à Bron, également président de l’Association des établissements du service public de santé mentale. La conséquence ? « Les ressources vont vers les troubles les plus légers et les populations les plus favorisées », critique le directeur.
Les bénéfices des uns ne font pas le bonheur des autres. Les hôpitaux publics sont confrontés à la fuite des cerveaux de soignants vers des établissements avec plus de ressources et moins de pression sur la continuité des soins, donc de gardes. « Il y a un aspirateur à compétences chez eux avec moins de contraintes et plus d’argent pour des patients moins lourds, cingle Jérôme Goeminne, directeur du grand hôpital de l’Est francilien, dont le siège est à Meaux (Seine-et-Marne). On ne peut même pas parler de concurrence, parce que les règles sont bien trop différentes entre le public et le privé. » Un discours à l’unisson de beaucoup de psychiatres du public, inquiets que les paroles officielles sur la santé mentale, promue « grande cause nationale » en 2025, masquent une affectation des ressources vers les pathologies les plus légères. « Attention ! Nous avons un noyau de malades que l’on ne peut pas oublier », alerte le professeur Jean-Louis Senon, une des figures de la psychiatrie française.
Confrontée à la misère et à la précarité, bien plus que les cliniques, la psychiatrie publique se retrouve en première ligne des évolutions sociétales, notamment les actes de violence contre les soignants, parmi les plus touchés du personnel de santé. Cela conduit à des mouvements de grève réguliers à l’échelle locale, lesquels passent, jusqu’à présent, sous le radar du monde politique. Des soignants déposent des plaintes individuelles et parfois collectives. Cela conduit les plus jeunes, en tout cas une partie, à refuser le modèle sacrificiel de la médecine et à réclamer de meilleures conditions de travail, donc moins de contraintes. Cela peut aussi conduire des équipes dépassées à recourir à des mesures coercitives plus souvent. « Donnez-nous plus de soignants et il y aura beaucoup moins d’isolement et de contention à l’échelle nationale », plaide ainsi Pierre-Noël Vasse, infirmier expérimenté à Mantes-la-Jolie.


La discipline se retrouve aussi sur un équilibre fragile quand d’autres piliers du secteur public flanchent et déportent leurs difficultés. A commencer par la pédopsychiatrie, aujourd’hui en situation critique, après avoir perdu un tiers de ses effectifs de médecins en dix ans. « Il y a de plus en plus de départements complètement dépourvus de pédopsychiatres », relève Charles-Olivier Pons, président de l’Union syndicale de la psychiatrie, en poste à Dole (Jura), où la moitié seulement des emplois sont pourvus. Il passe une partie de sa semaine à parcourir des centaines de kilomètres pour rejoindre ses différents lieux d’exercice dans le département.
« J’ai un attachement viscéral au service public. Quitter la barque, non ! », affirme M. Pons. Mais se désoler de constater que, parmi les futurs internes, les mieux classés plébiscitent la chirurgie plastique, oui. Avec la pédopsychiatrie, toute l’enfance en danger est en plein glissement. « Tout le secteur médico-social se trouve en difficulté, signale-t-il encore. Les maisons d’accueil pour les ados ont de plus en plus de mal à recruter des éducateurs. »
Ce matin de novembre 2024, à l’hôpital de Mantes-la-Jolie, quand les soignants font défiler les dossiers pour partager les observations, entre croissants et cafés chauds, il apparaît que plusieurs des patients accueillis sont passés par l’aide sociale à l’enfance (ASE). Un autre trou noir de l’action publique. « Les mineurs qui ne sont pas pris en charge comme ils devraient en pédopsychiatrie, ils repartent à l’ASE. Ça met à mal leur fonctionnement à eux », ajoute M. Praud, directeur de l’hôpital de Blain.
Lire aussi (2024) | Santé mentale : plus de 8 % des enfants de 3-6 ans en France connaissent au moins une difficulté « probable »
Dans le bureau où il effectue ses consultations, au milieu de l’unité de « soins intensifs », le docteur Mathieu Lacambre échange des derniers mots avec un patient mineur qui repart en détention. Un trou noir, là aussi. « Ça va aller », lui dit-il avec chaleur pendant que les agents pénitentiaires passent les menottes au garçon, venu pour un épisode suicidaire. « La question de fond, insiste le médecin, c’est l’état des services publics en France : l’école, l’hôpital, la justice. Nos patients ont besoin des trois parce qu’ils sont parmi les plus vulnérables des vulnérables. Eux paient comptant lorsque cela se dégrade. » L’effet domino des services publics qui tombent.

Retrouvez tous les épisodes de la série « La santé mentale sans consentement »
- La psychiatrie publique en France, un système à bout de souffle (1/3)
- « Leurs paroles n’ont jamais aucun crédit » : l’impossible dialogue entre les patients en psychiatrie et les juges (2/3)
- « Il y en a combien qui souffrent comme cela depuis des années ? » : enquête sur les patients attachés dans les hôpitaux psychiatriques (3/3)
Luc Bronner Mantes-la-Jolie [Yvelines], Marseille, Montpellier, Rennes, envoyé spécial
**« Leurs paroles n’ont jamais aucun crédit » : l’impossible dialogue entre les patients en psychiatrie et les juges
Par Luc Bronner (Marseille, Meaux [Seine-et-Marne], Rennes, envoyé spécial)Publié le 11 janvier 2025 à 06h00, modifié le 13 janvier 2025 à 15h17 https://www.lemonde.fr/societe/article/2025/01/11/leurs-paroles-n-ont-jamais-aucun-credit-l-impossible-dialogue-entre-les-patients-en-psychiatrie-et-les-juges_6492179_3224.html
Temps de Lecture 14 min.
Enquête
« La santé mentale sans consentement » (2/3).
Depuis une loi de 2011, les juges contrôlent la régularité des mesures de soins psychiatriques imposées contre leur volonté à des malades. Les audiences, tenues au sein des hôpitaux, révèlent l’équilibre difficile entre protection des patients, défense de leurs droits et sécurité de la société.
M. S. est venu accompagné d’infirmiers en blouse blanche au rez-de-chaussée du bâtiment de l’hôpital psychiatrique Edouard-Toulouse, à Marseille. Il est plutôt volubile, même si sa voix est pâteuse en raison des médicaments prescrits à haute dose. M. S. décrit les conditions de son hospitalisation en psychiatrie depuis neuf jours. Les pompiers ont débarqué chez lui, relate-t-il, et l’ont emmené à l’hôpital. Dans la nuit, il s’était mis à faire le ménage bruyamment, déplaçant des meubles. « C’était 2 heures du matin. Les cancrelats, je voulais les exterminer. Peut-être que ça a inquiété ma mère. »

Quelques jours plus tôt, le trentenaire avait manqué son dernier rendez-vous chez son médecin psychiatre. Sa mère a prévenu les secours puis signé les papiers pour son hospitalisation sans consentement. « Des infirmiers m’ont dit que j’étais violent, mais je n’ai pas de souvenirs. Aujourd’hui, je suis stable, je prends mon traitement et je ne comprends pas pourquoi on me garde alors qu’on a mis en place des rendez-vous réguliers », indique-t-il en évoquant le diagnostic de bipolarité formulé par les médecins. « Quand on rigole, on me dit que c’est la maladie qui survient, mais ils veulent que je reste en dépression ? », questionne M. S., père de deux enfants, en attente d’une pension d’invalidité. Avant d’apporter sa propre appréciation : « Ils veulent que je sois toujours sédaté. »
Devant lui, dans une pièce où des panneaux de bois contreplaqué reproduisent l’apparence d’une salle d’audience, se tient une magistrate, Clara Grande, 43 ans, chargée de vérifier la régularité de la procédure. « Je ne suis pas médecin, a-t-elle prévenu au début de l’audience. Mon rôle, c’est de contrôler la mesure d’hospitalisation que vous n’avez pas choisie. »La juge écoute patiemment le père de famille puis son avocate, commise d’office. L’essentiel se joue pourtant à l’écrit, à partir des certificats médicaux versés au dossier. Les médecins ont consigné la longue liste des troubles constatés lors des différents examens : « décompensation de son trouble thymique sur rupture de traitement et de suivi », « humeur exaltée », « idées délirantes mystiques non critiquées avec des conduites de mise en danger et hostilité par intermittence ».

La magistrate dispose de quelques heures pour délibérer à partir du code de la santé publique et de la jurisprudence de la Cour de cassation, très précautionneuse face au pouvoir et à la responsabilité des psychiatres. « Les certificats médicaux établis pendant la période d’observation font état de la persistance de certains troubles et démontrent la nécessité de maintenir la mesure d’hospitalisation complète », écrira la juge Clara Grande dans sa décision. Conséquence : M. S. reste hospitalisé contre son gré. Avec un prochain rendez-vous devant un juge six mois plus tard, sauf si ses médecins décident de le laisser partir d’ici là.
Procédures rapides
La voix éraillée d’un patient face à l’autorité des médecins. La liberté suspendue d’un homme ou d’une femme face à la sécurité des autres. La protection d’un individu face aux violences qu’il pourrait commettre contre lui-même. La difficulté de juger face à des patients qui peuvent se trouver dans le déni total de leur maladie. Des dizaines d’audiences ont ainsi lieu discrètement, sans public, une ou deux fois par semaine, dans les principaux hôpitaux psychiatriques français, levant le voile sur les unités fermées, là où 75 000 adultes sont hospitalisés contre leur volonté chaque année en France à la demande d’un tiers (membre de la famille ou ami, par exemple), d’un directeur d’hôpital ou d’un représentant de l’Etat (préfet). Une plongée dans la souffrance et les soins, la maladie et le droit, la prise en charge de la folie et la privation des libertés, mais aussi dans le pouvoir des préfets, celui des médecins, des directeurs d’hôpital, des avocats et des juges face aux maladies mentales et à leurs conséquences.
Depuis une loi de 2011, la justice doit en effet se pencher sur les dossiers des patients hospitalisés sans leur consentement : avant le douzième jour d’hospitalisation, puis tous les six mois, ceux-ci doivent être auditionnés par un juge. La réforme législative avait été réclamée puis saluée par les associations de défense des droits. Elle avait été accueillie fraîchement par une partie de la psychiatrie, qui y voyait de la paperasse supplémentaire et un risque d’immixtion des juges – au point que certains hôpitaux ont continué, jusqu’à peu, de n’appliquer qu’en partie la loi, comme l’ont montré plusieurs enquêtes du contrôleur général des lieux de privation de liberté, une autorité publique autorisée à pénétrer dans les services fermés des hôpitaux. Il pouvait arriver, par exemple, que des malades comparaissent en pyjama, ce qui révoltait les avocats – cela s’est encore produit en avril 2024 dans les Yvelines. Ou bien que leurs droits ne leur soient jamais explicités.

Dans les faits, les procédures devant les tribunaux, très rapides, fondées sur des dossiers assez légers, débouchent rarement sur des remises en cause des arbitrages des médecins – un peu plus de 6 % des décisions en moyenne, selon les dernières statistiques. « Dans le contexte actuel, l’approche sécuritaire l’emporte sur tout le reste », relève la contrôleuse générale des lieux de privation de liberté, Dominique Simonnot. « Les juges doivent avancer sur une ligne de crête entre plusieurs normes qui peuvent entrer en conflit. Ils ne sont pas armés pour effectuer un contrôle de fond, ils effectuent surtout un contrôle de forme », appuie Paul Véron, maître de conférences en droit, spécialisé dans la santé, en insistant sur l’impact des faits divers sur les représentations des maladies mentales, perçues comme dangereuses pour autrui, alors qu’elles le sont d’abord pour les patients eux-mêmes.
Les juges, comme les psychiatres et les préfets, arbitrent avec la crainte de l’erreur d’appréciation conduisant à la sortie d’un malade qui se rendrait auteur, ensuite, d’un crime. Les procureurs, quant à eux, sont systématiquement du côté du maintien des mesures coercitives, alignés sur la position des préfets, lorsque ceux-ci sont à l’origine des hospitalisations.
Certains patients ne contestent pas leur hospitalisation. Ils sont rares toutefois, à la lecture de plusieurs milliers d’ordonnances rendues par les tribunaux en 2024 dans toute la France, et collectées par Le Monde, sur cette matière couverte par le secret médical. Dans la petite salle de l’hôpital de Marseille, un sans-domicile-fixe dit ainsi espérer reprendre des forces plutôt que retourner dans la rue ou dans un foyer. « Là-bas, tout le monde veut de l’argent, des cigarettes, de la nourriture. J’ai besoin de soins, j’ai besoin de calme », témoigne l’homme de 42 ans, sous curatelle, hospitalisé après une décompensation psychotique.
A Meaux (Seine-et-Marne), une femme soignée pour une dépression grave, mère de deux jeunes enfants, explique que l’hospitalisation se passe bien. « Je souhaite continuer encore un peu pour trouver le bon traitement », dit-elle à la magistrate. Une autre femme, âgée de 73 ans, vient de perdre un proche. Elle a sombré dans la dépression. Sa fille a demandé son hospitalisation en urgence : « A la maison, ça n’allait pas du tout, elle perdait du poids, elle ne s’alimentait plus et faisait n’importe quoi », raconte-t-elle en posant tendrement une main sur l’épaule de sa mère. Les deux voudraient que l’hospitalisation se poursuive.

Dans la salle d’audience de l’hôpital de Rennes, mi-novembre 2024, un détenu, entouré de trois agents pénitentiaires, indique mieux manger à l’hôpital qu’en détention, où, faute de ressources, il doit se contenter de la « gamelle ». « Je suis mieux ici », insiste-t-il en évoquant le « bruit » incessant de la prison. Toujours à Rennes, Mme T. a le sens de la formule : « Les services de police, les pompiers et moi-même avons convenu que ce serait mieux que je sois hospitalisée », glisse-t-elle en s’excusant d’avoir la bouche un peu sèche à cause des traitements. L’hôpital lui a donné un tee-shirt pour qu’elle puisse s’habiller correctement. « Je n’ai eu que des malheurs », répète cette femme de 48 ans. « Vous aurez la possibilité de faire appel de ma décision », lui signale la magistrate, Louise Miel. « Je n’en ai pas la force », répond-elle. Avant de se reprendre : « Je ne suis pas bien habillée, mais j’ai de belles chaussures, vous ne trouvez pas ? » Sourire de la juge : « Oui, madame. »
« Leurs paroles n’ont jamais aucun crédit »
La plupart des patients présentés devant les magistrats font toutefois part de leur incompréhension. M. G., âgé d’une trentaine d’années, hospitalisé à Rennes depuis quelques jours, dit ne pas accepter ce qu’on lui impose. « La police m’a arrêté parce que j’avais quelque chose qui ne m’appartenait pas dans mon sac. Si je suis un voleur, arrêtez-moi ! Mais là, ils m’ont amené en ambulance dans un centre psychiatrique. On m’a scanné, on m’a même donné des médicaments. » La magistrate l’interroge : « Vous n’étiez pas d’accord ? » « On m’a prescrit des médicaments qui ont affecté ma situation cognitive. J’ai perdu le contrôle de moi. Mais j’ai été assez intelligent pour ne pas trop parler. Quand on vous prête un problème psy, mieux vaut ne pas trop parler », ajoute l’homme.
Son avocate soutient que la mesure, prise dans le cadre d’une procédure de péril imminent, n’est pas suffisamment circonstanciée. Dans un langage châtié, M. G. demande à émettre une dernière remarque avant de repartir dans le service fermé de l’hôpital : « Le certificat de la 72e heure [d’hospitalisation], dans le deuxième paragraphe, alinéa 6, il est écrit : “Il existe des rires immotivés.” Je ne vois pas comment un médecin peut évaluer un rire. » La magistrate ne bronche pas.
Au sein de l’hôpital Sainte-Anne, à Paris, l’un des hauts lieux de la psychiatrie française, l’institution n’a pas cherché à représenter une salle d’audience. Un bureau avec quatre chaises violettes fait l’affaire, dans l’un des pavillons de l’institution gardé par un agent de sécurité. Une jeune femme de 26 ans, hospitalisée pour bipolarité, s’est assise face au juge. L’audience est par principe publique, sauf si le patient demande à être entendu à huis clos. Ce qui n’est pas son cas : « C’est important que les gens sachent comment cela se passe ici ! », affirme-t-elle, soutenue par son avocate. « C’est une audience à publicité restreinte », rétorque le magistrat pour refuser la présence inhabituelle d’un journaliste. Le juge tente de justifier : « Ici, c’est un peu comme le tribunal des enfants. » Colère de la jeune femme : « Mais pourquoi vous me comparez à une enfant ? Je suis une adulte, je ne veux plus être traitée comme une enfant ! »
Le magistrat cède face à la menace de saisir la présidence du tribunal. La patiente assure vouloir suivre son traitement, mais pas sous la contrainte, devenue insupportable à ses yeux après une dizaine d’hospitalisations demandées par ses parents, inquiets face au risque élevé de suicide. « L’hôpital psychiatrique m’a engloutie, témoigne-t-elle. Je ne vois pas l’intérêt d’être ici, on me laisse toute la journée dans une chambre, j’ai un couloir pour marcher et on m’enferme à clé la nuit dans ma chambre. » Plus tard, dans le petit bureau vitré jouxtant la salle d’audience, l’avocate, Me Ghizlen Mekarbech, commise d’office, s’indigne : « Elle a raison, cette jeune femme ! Ils sont infantilisés. Leurs paroles n’ont jamais aucun crédit. » Les médecins, de leur côté, pointent l’absence de conscience de la maladie, et donc l’importance du risque suicidaire. Le juge a préféré ne pas lever la mesure d’hospitalisation.

Retour à Marseille, où défilent dans les audiences des patients marqués physiquement par la puissance des sédations reçues. « Les dosages mis en place sont très, très lourds », remarque, à la barre, un avocat, Me Youssouf-Mdahoma Aboubacar, en défendant un jeune homme qui semble assommé, presque incapable de s’exprimer, et qui se déplace avec difficulté. « Je ne mets pas ma robe d’avocate pour ne pas les perturber quand ils arrivent », glisse l’autre conseil commis d’office, Me Yamina Dahmani, pour témoigner de leur fragilité.
Le visage tiré, les gestes ralentis, l’élocution difficile, M. I., 27 ans, bipolaire, décrit à son tour son malaise : « Je me sens mal à l’hôpital psychiatrique, je vois des choses qui me rappellent de mauvais souvenirs. Ça fait cinq jours que je suis enfermé, je ne comprends pas. » Autoentrepreneur dans le secteur artistique, il affirme vouloir travailler et « contribuer à l’Etat ». « Je ne suis pas d’accord avec le traitement que l’on me donne, souligne-t-il. Je n’aime pas les effets. Les médecins ne m’écoutent pas, ils ont toujours raison, de toute façon. Je suis dans un mauvais environnement. Il faut que je m’assoie et que je ferme ma gueule. Je n’ai rien à faire dans un hôpital psychiatrique. »
Les médecins ne sont pas d’accord. Eux ont identifié des troubles « manifestes » imposant des soins, longuement décrits dans leurs certificats : « Pathologie mentale sévère évoluant depuis des années », « épisode maniaque aigu l’ayant amené à un état de forte altération », « agitation psychomotrice majeure », « pensée sous l’emprise d’un délire mégalomaniaque l’exposant à des situations de risque », « négligence dans la prise en charge de son traitement habituel ». La juge n’est pas médecin, elle valide l’hospitalisation.
Espérance de vie réduite
Les débats sont plus expéditifs pour les patients incapables de se déplacer devant les magistrats. Soit parce qu’ils sont jugés dangereux pour les autres ou pour eux-mêmes, soit parce que sous sédation trop profonde. En situation de grande vulnérabilité, Mme Z., 50 ans, a été hospitalisée dix jours plus tôt, après avoir été aperçue errant sur la voie publique à Marseille. « Désorganisation psychique et comportementale », « délire floride », « trouble schizophrénique pharmaco-résistant », ont relevé les médecins. Son état de santé ne s’est pas amélioré depuis, et les soignants ont refusé qu’elle se présente devant le juge. Une décision que personne ne peut contester, zone grise dans le non-consentement et son contrôle. L’avocat n’a donc pas grand-chose à ajouter, faute d’avoir pu rencontrer sa cliente et s’entretenir avec elle. La juge valide.
Même chose à Rennes. Une avocate s’agace en constatant que les médecins estiment l’état de son client incompatible avec une audience. « Le certificat ne donne pas les motifs de cette incompatibilité. Cela soulève une difficulté pour les droits de la défense », plaide Me Marion Jaffrennou. Sans succès. Si l’hospitalisation doit durer, les patients croiseront de nouveau la route d’un autre juge, six mois plus tard. Pour quelques minutes, et avec un autre avocat commis d’office.
Des malades se trouvent parfois en « fugue », ce terme traduisant leur situation juridique : ni détenus ni libres. Les mesures d’hospitalisation sont alors reconduites en leur absence, sur la base de certificats eux-mêmes établis en leur absence. M. T., sans-domicile-fixe de 25 ans, est parti avant l’audience. Les médecins marseillais avaient peu de doutes quant à la prolongation de son hospitalisation : « signes de décompensation maniaque », « logorrhée », « discours discordant émaillé de propos délirants », « menaces envers le personnel soignant », etc. M. B., sans-domicile-fixe âgé de 34 ans, avait été hospitalisé en mai 2024. « Ce patient présentait une désorganisation psychique avec errance, un état délirant avec des éléments de persécution, de mystique et de mégalomanie, sans que son identité véritable ait pu être établie », résume la juge. L’homme reste introuvable. Le plus probable est qu’il revienne à l’hôpital, celui-ci ou un autre, par le biais des urgences.
L’espérance de vie de ces hommes et de ces femmes est dramatiquement réduite. La consommation fréquente d’alcool ou de drogues les rend plus fragiles. Pour financer la drogue, certains commettent des délits. La plupart finissent alors en détention, où leur accompagnement médical est erratique. « C’est le triangle de la rue, de la détention et de l’hôpital où naviguent certains des patients », résume André Ferragne, secrétaire général du contrôleur général des lieux de privation de liberté.

Des malades sont aussi traités pour des pathologies qui n’avaient jamais été diagnostiquées, ou bien après de nombreuses ruptures dans leur parcours de soins. Le constat est ancien, mais, en raison des difficultés actuelles du service public de la psychiatrie, en manque de ressources humaines, les prises en charge se sont compliquées, au risque que les crises s’aggravent, elles aussi.
M. E., 26 ans, est probablement schizophrène, mais il n’avait jamais été diagnostiqué avant d’être admis à l’hôpital, à Marseille, quelques jours avant son audition. Les médecins ont noté une série de troubles du comportement : « Contact étrange avec des sourires et rires immotivés, désorganisation du discours, coq-à-l’âne, distractibilité, quelques barrages, propos bizarres avec persévérance de la phrase “Je ne comprends pas les femmes”. » Une poignée de minutes, quelques mots de l’avocat commis d’office, et l’examen du dossier s’achève. Plus rapide qu’une comparution immédiate en matière pénale. Hospitalisation validée.
Souvent, les mêmes motivations reviennent sous la plume des juges. Au tribunal de Meaux, par exemple, les magistrats ont utilisé des centaines de fois la même phrase dans autant de décisions de validation des hospitalisations : « Une rupture intempestive du protocole thérapeutique initié ferait inévitablement ressurgir des troubles majeurs susceptibles de mettre la personne hospitalisée et son environnement en danger. » Au tribunal de Bordeaux, les magistrats répètent aussi la même formule, qu’il s’agisse de dépression grave, de schizophrénie ou de bipolarité – plus de 400 fois en une année : « La prise en charge dans un cadre contenant et sécurisé s’impose encore, afin de garantir l’observance des soins, et le cas échéant la réadaptation du traitement, ce qui ne peut se faire qu’en milieu hospitalier. »
Responsabilité de laisser un patient sortir
Les magistrats sont débordés, et ils le reconnaissent. Cela explique qu’ils annulent rarement les mesures fondées sur des certificats qui semblent être des copier-coller. Parce que les psychiatres, eux aussi, sont débordés. Idem pour les avocats commis d’office, rémunérés par le biais de l’aide juridictionnelle, qui arrivent aux audiences avec des niveaux de préparation très disparates.
A Meaux, ce jeudi de décembre 2024, Me Imen Bichaoui a récupéré dix dossiers à 10 h 30 le matin pour une audience à 14 heures. « On n’a pas le temps de travailler comme il le faudrait », regrette-t-elle. La jurisprudence cantonne la justice à une analyse formelle des droits des malades, elle ne juge jamais sur le fond des dossiers, pour lesquels les avocats comme les juges ne sont pas formés. Les délais ont-ils été respectés ? Leurs proches ont-ils été prévenus ? Les patients se sont-ils vu notifier leurs droits ? Cela conduit des juges à prononcer la levée d’hospitalisation exclusivement pour les irrégularités les plus graves, lorsqu’il manque un certificat médical obligatoire, lorsque le tiers à l’origine de l’hospitalisation n’avait en réalité aucun lien avec le patient ou lorsque les délais légaux n’ont pas été respectés.
« Dans certains cas, on sait qu’il arrive que les hôpitaux reprennent une décision d’admission dans la foulée d’une mainlevée pour que le patient reste, parce qu’ils estiment qu’il faut absolument le maintenir en soins », note l’universitaire Paul Véron. Ces nouvelles mesures sont ensuite validées par les juges, si les erreurs formelles ont été corrigées. « La montagne a accouché d’une souris », résume M. Véron. La loi était censée protéger les droits des patients contre le risque d’hospitalisation injustifiée ou trop longue, elle se heurte à la responsabilité considérable, pour les médecins comme pour les juges, de laisser un patient sortir.

Les rares avocats spécialisés en psychiatrie ne dissimulent pas leur découragement. « Quand on prive quelqu’un de sa liberté, quand on l’oblige à prendre un traitement, rien n’est plus grave. On est en droit d’attendre des magistrats qu’ils appliquent strictement la loi, et non qu’ils tirent sur la loi pour éviter d’avoir à prononcer la mainlevée des mesures, d’autant plus qu’il s’agit le plus souvent de personnes particulièrement vulnérables », s’agace Valérie Castel-Pagès, la coordinatrice du groupe d’avocats intervenant à l’hôpital de Rennes.
« Pour la plupart des juges, ce contentieux leur est arrivé en plus du reste. Ils se contentent d’enregistrer ce que disent les médecins, alors que les hospitalisations sous contrainte ont des conséquences sociales et existentielles majeures pour les individus », souligne Me Pauline Rhenter, avocate à Marseille, une des figures de la défense des malades en France. Elle-même va arrêter de défendre ces dossiers, si mal rémunérés qu’ils ne permettent pas d’en vivre. Trop décourageants, trop durs aussi.
Fin novembre 2024, celle qui est devenue l’une des meilleures spécialistes de ce droit si particulier a assisté à l’enterrement de l’un de ses clients, schizophrène en rupture de soins, pour lequel l’hospitalisation s’était mal passée. En perdition, le quadragénaire est probablement mort de faim dans son appartement. Devant le cercueil, l’avocate a entendu les mots de douleur et de colère d’une mère face à la maladie mentale : « Tu as été mon combat, porté à bout de bras pendant vingt-quatre ans, mon enfant. Devant la chaire des juges de notre justice, devant les bureaux insipides des psychiatres et des curateurs. Ils ignorent tout de ta souffrance. » Des mots de culpabilité, aussi : « Je ne suis pas arrivée à te redonner des cartes de vie, de bonheur et de paix. Pardon à toi, mon grand chéri, pour n’avoir pas su te délivrer de ton enfer. »
Retrouvez tous les épisodes de la série « La santé mentale sans consentement »
- La psychiatrie publique en France, un système à bout de souffle (1/3)
- « Leurs paroles n’ont jamais aucun crédit » : l’impossible dialogue entre les patients en psychiatrie et les juges (2/3)
- « Il y en a combien qui souffrent comme cela depuis des années ? » : enquête sur les patients attachés dans les hôpitaux psychiatriques (3/3)
***« Il y en a combien qui souffrent comme cela depuis des années ? » : enquête sur les patients attachés dans les hôpitaux psychiatriques

Par Luc Bronner (Brive-la-Gaillarde (Corrèze), Lons-le-Saunier, Mantes-la-Jolie (Yvelines), Marseille, Meaux (Seine-et-Marne), Rennes, envoyé spécial)
Publié le 12 janvier 2025 à 06h00, modifié le 13 janvier 2025 à 15h17 https://www.lemonde.fr/societe/article/2025/01/12/il-y-en-a-combien-qui-souffrent-comme-cela-depuis-des-annees-enquete-sur-les-patients-attaches-dans-les-hopitaux-psychiatriques_6493847_3224.html
Temps de Lecture 15 min.
Enquête
« La santé mentale sans consentement » (3/3).
La contention mécanique au sein des hôpitaux psychiatriques constitue l’acte le plus grave de privation de liberté. Son contrôle par la justice demeure limité en raison d’une loi jugée trop complexe, et des réticences d’une partie de la psychiatrie.
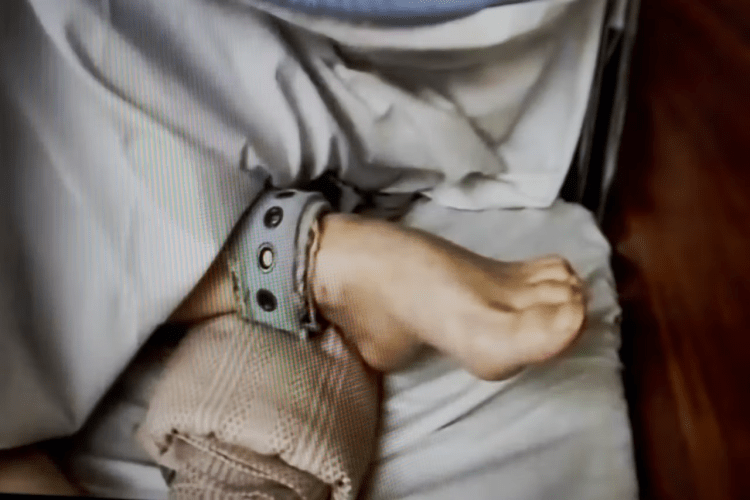
L’homme de 67 ans est tenu par quatre infirmiers. Son corps est plié, tordu, ses membres recroquevillés, dans une position choquante. Les soignants peinent à le faire s’asseoir sur la chaise dans la petite salle au rez-de-chaussée de l’hôpital psychiatrique de Meaux (Seine-et-Marne), ce jeudi après-midi de décembre 2024.
Cela fait quatre ans que M. C., souffrant de schizophrénie et d’une démence fronto-temporale, est hospitalisé en soins sans consentement. Quatre ans pendant lesquels il a été isolé et attaché à de très nombreuses reprises. Plus de 400 mesures d’isolement et de contention, selon une source judiciaire, en reconnaissant sa situation exceptionnelle.
L’histoire de M. C. a été découverte par Le Monde grâce à l’utilisation de l’open data en matière de justice. Celle-ci permet, de façon inédite, d’accéder à des milliers de décisions judiciaires récentes d’hospitalisations sans consentement et à des centaines de mesures d’isolement et de contention mécanique, ces « décisions de dernier recours » censées, selon la loi, répondre à un « danger de dommage immédiat ou imminent » mais vivement critiquées par les associations de proches de malades et par une partie des professionnels de la psychiatrie pour leurs effets délétères sur la santé des patients.
Profil médical complexe
Ce jeudi de décembre, M. C. est présenté à une juge des libertés et de la détention du tribunal de Meaux chargée de vérifier la régularité de son hospitalisation sans consentement. Des audiences qui se tiennent deux fois par semaine au sein même de l’hôpital.
« Est-ce que vous voulez vous exprimer ? », interroge la magistrate. L’homme ne peut pas parler. « Est-ce qu’il vous parle parfois ? », demande-t-elle aux soignants. « Des petits mots », répond l’un d’eux. M. C., qui paraît avoir vingt ans de plus que son âge, a l’air en panique. Il serre le bras d’une infirmière au point de lui faire mal. « Monsieur, faites attention aux soignants, ils sont là pour vous aider », lui commande la juge. Aucune réponse. « Je vous propose qu’il remonte dans sa chambre », conclut-elle.

Le sexagénaire disparaît dans les couloirs, encadré et porté par le personnel. Son profil médical est complexe. Une source hospitalière le décrit comme « constamment très violent, très agité » et présentant un cumul de pathologies rendant dangereux pour lui-même le recours à une « camisole chimique ». Les médecins justifient le fait de l’attacher par le risque de passage à l’acte « agressif », un « état d’agitation et de décompensation psychotique grave », son « imprévisibilité », son « instabilité psychomotrice ».
Quelques jours avant l’audience, l’hôpital a tenté de le placer dans un Ehpad renforcé, mais le séjour s’est mal passé. M. C. est revenu à Meaux, dans le service psychiatrique, pour reprendre une hospitalisation sous contrainte, et, avec elle, les mesures d’isolement et de contention. Sans aucune limite de temps. Aux confins des secrets judiciaire et médical.
Lire aussi | La psychiatrie publique en France, un système à bout de souffle
C’est la loterie du malheur dans le malheur. Celle qui conduit un patient à une chambre d’isolement puis à cet instant où des infirmiers et des aides-soignants d’un service psychiatrique l’immobilisent, lui administrent un sédatif puissant et l’attachent sur un lit avec des sangles de contention en tissu, fixées avec des aimants, pour bloquer les quatre membres. Pour quelques heures, le plus souvent. Pour quelques jours, quelques semaines. Parfois plusieurs mois. La loterie du malheur parce que la probabilité de finir attaché dans une chambre d’isolement varie considérablement d’un hôpital psychiatrique à l’autre, et même d’une unité à une autre.
Certains hôpitaux ne pratiquent plus la contention mécanique, jugée dégradante, inefficace, dangereuse, tandis que d’autres continuent d’y recourir de façon régulière, presque banale, pour les mêmes maladies, les mêmes symptômes. La loterie du malheur parce que les contrôles effectués par la justice sont tout aussi disparates et aléatoires, parfois jamais suivis d’effets. Certains tribunaux ont organisé un suivi régulier de ces mesures extrêmes de privation de liberté, tandis que d’autres les expédient à la va-vite, validant à la chaîne les certificats médicaux.
Pratiques légales, mais dissimulées
Ces pratiques sont légales, mais dissimulées, couvertes à la fois par le secret médical et le secret judiciaire, protégées derrière les portes des unités fermées des hôpitaux, débattues sous le sceau de la confidentialité. Elles ne sont pas si rares : plus de 8 000 personnes hospitalisées sans leur consentement au sein de services psychiatriques ont été soumises à des contentions mécaniques en 2022, selon le dernier bilan de l’Institut de recherche et de documentation en économie de la santé (Irdes), piloté par la démographe Magali Coldefy.
Lire aussi | Plongée dans le monde des hospitalisations sans consentement : « Il faut que je m’assoie et que je ferme ma gueule »
Majoritairement des hommes, plutôt jeunes, généralement hospitalisés pour troubles psychotiques, bipolarité, troubles de la personnalité et du comportement. Des statistiques minimales : les patients peuvent aussi avoir été attachés aux urgences générales pendant des heures, jusqu’à plusieurs jours, dans l’attente de leur prise en charge, sans être comptabilisés officiellement.
L’étude de l’Irdes montre qu’une trentaine d’hôpitaux, sur les 220 qui accueillent des patients sans consentement en France, ne pratiquent plus la contention. A l’inverse, 18 hôpitaux dépassent le chiffre très élevé de 20 % des malades attachés pendant leur séjour sous contrainte. Le sujet est sensible dans la communauté médicale et conduit à des prises de parole sous condition d’anonymat. Ceux qui s’expriment sont ceux qui ne la pratiquent plus, ou très peu. Ceux qui la pratiquent préfèrent ne pas s’exposer.

« Pourquoi ces pratiques doivent-elles choquer ? Parce que les proportions de pathologies qui débouchent classiquement sur de l’isolement et de la contention sont les mêmes partout sur le territoire. Les disparités viennent de différences de prise en charge, pas de la nature des publics », souligne un psychiatre expérimenté, ancien responsable d’une unité pour malades difficiles (UMD), qui a finalement requis l’anonymat après deux entretiens.
Les discours sur les supposées vertus thérapeutiques de la contention mécanique ont existé jusqu’à peu dans la vie interne de certains services, mais ils ont disparu de l’argumentaire public. Désormais, c’est le manque de personnel soignant, la sécurité physique des agents, la protection des autres patients qui sont mis en avant pour justifier ces mesures.
Lire aussi | « Une autre vision de la santé mentale est nécessaire, il faut sortir la psychiatrie de l’hôpital »
« L’isolement et la contention sont des solutions de dernier recours. Les effets thérapeutiques de ces mesures ne sont pas démontrés, alors que les effets indésirables le sont de plus en plus », insiste le professeur Frank Bellivier, délégué ministériel à la santé mentale et à la psychiatrie, en énumérant les conséquences post-traumatiques pour les malades, l’impact délétère sur la relation thérapeutique, la perte de sens pour les soignants.
Contrôle minimal
Longtemps, il n’a existé aucun contrôle sur les mesures d’isolement et de contention, héritage d’une conception asilaire de la psychiatrie. Ce qui se passait dans les chambres d’isolement restait dans l’ombre sans que quiconque ne puisse examiner les décisions.
Depuis 2022, un contrôle minimal existe. Grâce au combat mené par Eric G., 48 ans, un ancien patient d’un hôpital psychiatrique des Yvelines, soigné pour schizophrénie, isolé et contentionné à de nombreuses reprises. « C’est un sentiment horrible. Vous êtes attaché pendant des heures dans une chambre où il n’y a rien, c’est comme un grand vide », témoigne-t-il aujourd’hui, sorti du cycle des hospitalisations d’office mais toujours suivi avec des injections régulières.
En 2020, après une énième mesure d’isolement, Eric G. avait fait appel à un avocat, Me Raphaël Mayet, aujourd’hui bâtonnier de Versailles, une des figures du combat pour le droit des patients, dont l’activisme a forcé parlementaires et ministres à modifier les textes de loi à plusieurs reprises. Me Mayet avait obtenu la saisine du Conseil constitutionnel par l’intermédiaire d’une question prioritaire de constitutionnalité (QPC), cette possibilité de vérifier les manquements à la Constitution de lois anciennes.


Réponse du juge constitutionnel : l’absence de contrôle par la justice de ces mesures d’enfermement particulièrement sévères était en contradiction avec l’article 66 de la Constitution, lequel dispose que « nul ne peut être arbitrairement détenu » et que « l’autorité judiciaire, gardienne de la liberté individuelle, assure le respect de ce principe ».
Le Conseil constitutionnel avait donc enjoint au gouvernement d’adopter une loi instaurant ce contrôle, ce qui est devenu effectif en 2022. Mais, de l’avis général – ce qui est rare, autant parmi les psychiatres, les juges que les avocats –, le texte a été adopté dans une telle précipitation, sans réel débat ni évaluation préalable, qu’il est vite apparu brouillon, parfois contradictoire.
Lire aussi | Article réservé à nos abonnés Psychiatrie : « Le manque d’attractivité des postes infirmiers en hospitalisation est criant »Lire plus tard
Les mesures ne doivent pas dépasser douze heures pour l’isolement, six heures pour la contention. Voilà pour la théorie. Car le législateur a prévu une succession de dérogations autorisant la prolongation à plusieurs reprises, à condition de fournir régulièrement une batterie de certificats. Au bout de soixante-douze heures cumulées, pour l’isolement, et de quarante-huit heures pour la contention, le juge intervient pour vérifier la régularité de la mesure.
« C’est une usine à gaz rédigée avec les pieds », souligne Sarah Massoud, longtemps juge des libertés et de la détention à Bobigny, représentante du Syndicat de la magistrature (SM). Dans une période critique de manque de ressources humaines – plus de 20 % des postes de psychiatres ne sont pas pourvus dans les hôpitaux –, la loi a été perçue comme une contrainte supplémentaire par beaucoup de soignants, déjà débordés par l’ampleur des tâches.
Sillons séparés
« Les médecins se tuent la vie à remplir des certificats, des fiches de suivi. La loi est écrite pour être inapplicable, la loi est pleine de contradictions. A la fin, on passe presque plus de temps sur les certificats qu’avec les patients », regrette Marie-José Cortès, cheffe du service de psychiatrie de l’hôpital de Mantes-la-Jolie (Yvelines). Dans son établissement, des kits de contention sont toujours disponibles, mais quasiment plus jamais utilisés. Un choix collectif. « Une partie de notre travail, c’est la désescalade, explique l’un des infirmiers du service, Kevin Nogues. La médiation est au cœur de notre approche. »
Dans son principe, la réforme de 2022 marquait une avancée pour la défense des droits de ces patients. Dans la réalité, son impact a été limité de toutes parts. D’abord, parce que ces dossiers sont examinés par l’intermédiaire d’une procédure écrite, par échange d’e-mails, sans intervention d’un avocat, sauf exception. Ensuite, parce que chaque décision d’un magistrat vient purger les mesures médicales précédentes, avec, comme conséquence, l’impossibilité d’examiner la situation d’ensemble des patients.

Enfin, parce que la justice travaille en sillons séparés : un premier juge peut se prononcer sur l’hospitalisation sous contrainte ; un deuxième sur l’isolement ; un troisième sur la contention. L’examen systématique de plusieurs centaines de décisions récentes montre, en outre, que les services de tutelle et de curatelle, censés défendre les droits des patients vulnérables, sont aux abonnés absents.
La loi et la jurisprudence de la Cour de cassation conduisent les magistrats à opérer un contrôle formel de l’isolement et de la contention. « Le magistrat doit apprécier ces conditions à l’aune des certificats médicaux : interdiction lui est faite de “jouer au docteur” », note Paul Véron, maître de conférences en droit, spécialiste de la santé. Ceux-ci se retrouvent, par exemple, à se faire les gardiens du chronomètre.
Lire aussi | Plongée dans le monde des hospitalisations sans consentement : « Il faut que je m’assoie et que je ferme ma gueule »
Ainsi, fin novembre 2024, à Lille, un juge se penche sur le relevé de situation d’une femme en soins sans consentement depuis juillet. « X fait l’objet d’une mesure de contention initiée le 22 novembre 2024 à 18 h 54, arrêtée le 23 novembre 2024 à 9 heures, reprise le 23 novembre 2024 à 23 h 10, arrêtée le 24 novembre 2024 à 5 h 10 et enfin reprise le 25 novembre 2024 à 18 h 54. De sorte que le magistrat du siège devait être saisi avant le 26 novembre 2024 à 23 heures. »
L’heure de saisine ayant été respectée, la mesure est validée, sans que le juge vérifie le fond, notamment cette question : pourquoi cette femme devait-elle être attachée la nuit uniquement ? Par manque de personnel ? « Le juge regarde les horaires pour vérifier si les délais ont été respectés. C’est tout. Il n’a pas de marge d’appréciation sur le contenu de la mesure. Le contrôle se réduit à peau de chagrin », constate l’avocat Matthieu Staelen, commis d’office dans ce dossier.
Dégâts psychologiques
Les décisions des juges sur l’isolement et la contention sont parfois immédiatement infirmées par les psychiatres. Un secret de Polichinelle dans le monde hospitalier. « Certains établissements n’ont pas acté qu’on ne reviendrait pas en arrière sur le fait que les soins sans consentement sont à la fois une mesure de soins et une mesure de privation de liberté qui justifie son contrôle », insiste l’avocat versaillais Raphaël Mayet.
A Rennes, chaque membre ou presque du petit groupe d’avocats qui se coordonnent pour intervenir sur ce contentieux peut raconter une anecdote de décision non appliquée ou à retardement. L’histoire de M. R., 20 ans, par exemple : le 24 octobre 2024, le jeune homme est admis en urgence en hospitalisation à la demande d’un tiers. Son état se dégrade, il est placé en chambre d’isolement. Un juge est saisi, comme la loi le prévoit, et il décide la levée de cette décision, le 3 novembre, au motif que le patient n’a pas été correctement informé de la possibilité d’être défendu par un avocat.


L’ordonnance du tribunal est rendue à 15 h 40. La loi dispose très clairement qu’aucune autre mesure ne peut être décidée dans les quarante-huit heures qui suivent, sauf élément médical nouveau. A 18 h 13, les médecins signent un nouveau placement en chambre d’isolement. Une avocate se saisit du dossier et le porte devant un premier juge puis devant la cour d’appel. Peine perdue : « Les circonstances décrites dans la prescription initiale ayant conduit à la mesure d’isolement (…) constituent dans ces circonstances des éléments nouveaux dans la situation médicale. » La formulation est à la hache, mais le fond est clair : la décision de maintenir le patient à l’isolement est validée.
L’argumentation des juges montre que leur niveau d’information sur les séquelles n’est pas toujours adapté. A leur décharge, les juges des libertés et de la détention ploient, eux aussi, sous la masse de dossiers relevant du pénal, du droit des étrangers et des soins sans consentement. Une réforme souhaitée par l’ancien ministre de la justice Eric Dupond-Moretti a également conduit à mettre fin à leur spécialisation sur ces dossiers depuis septembre 2024. Leur expertise s’en trouve un peu plus limitée.
Lire aussi : « La psychiatrie en France est le parent pauvre du monde de la santé »
Ainsi de cette femme de 24 ans, autiste, placée à l’isolement et sous contention depuis la fin octobre 2024 dans un hôpital spécialisé du Gard, repérée grâce à l’open data en matière de justice. Les médecins le justifient en faisant état d’une « importante agitation psychomotrice » et d’un « comportement agressif envers elle-même mais également envers autrui ». A plusieurs reprises, cette femme a détruit ses vêtements et sa literie puis a dormi sur le sol. Des escarres ont fini par apparaître sur son corps. « En conséquence, explique la juge pour valider la contention, la mesure doit se poursuivre par une prise en charge contenante et apaisante. »
Ces deux derniers mots font hurler les défenseurs des patients au vu des souffrances causées. D’autant que cette femme, comme tous les autistes, ne devrait pas relever d’un hôpital psychiatrique. « Il y en a combien qui souffrent comme cela depuis des années ? », questionne Danièle Langloys, présidente de l’association Autisme France, en insistant sur les dégâts psychologiques.
Sentiment de violence subie
Le traumatisme vaut aussi pour les familles confrontées à la douleur de la maladie, à l’hospitalisation d’office puis à l’annonce que leur mère, père, fils, fille a été contentionné. « Cela m’avait crucifiée quand j’avais vu mon fils attaché, je ne pourrai jamais l’oublier », témoigne Marie Baldit-Aguila, avocate et mère d’un enfant schizophrène diagnostiqué en début d’adolescence, désormais jeune adulte.
Les pratiques d’isolement et de contention touchent aussi, parfois, des mineurs, ce qui est illégal, sauf rares exceptions, et témoigne des difficultés abyssales de la pédopsychiatrie, contrainte, faute de médecins, de transférer des adolescents vers des services pour adultes. Des dizaines de cas ont ainsi été repérés, ces deux dernières années, par les équipes du Contrôleur général des lieux de privation de liberté (CGLPL).
A Evreux, par exemple, au cours de leur dernière visite, les contrôleurs avaient relevé 329 mesures de contention décidées pour 15 mineurs. Dont deux enfants de 11 ans. « Ces pratiques sont attentatoires à la dignité et à la bientraitance d’enfants hospitalisés, avait critiqué le CGLPL dans un rapport publié en octobre 2024. Elles sont illégales, car elles concernent toutes des patients en soins libres et, au vu de leur nombre, il apparaît qu’elles ne sont pas des mesures de dernier recours. »
N. fait partie de ces mineurs ayant été attachés. Diagnostiqué schizophrène et bipolaire, le garçon a aujourd’hui 17 ans. Sa première contention a eu lieu, dans ses souvenirs, quand il avait 11 ans. La dernière, confirmée par le dossier médical, date d’octobre 2024, alors qu’il était hospitalisé au sein d’un service pour adultes dans un hôpital du centre de la France.
Lire aussi l’enquête | Psychiatrie et étudiants en médecine, les feux du désamour
Pour le sédater, les soignants l’avaient retourné, avaient baissé son pantalon et lui avaient administré une piqûre dans la fesse. Il s’était alors retrouvé attaché pendant onze heures, de 17 heures à 5 heures du matin. Ses mots disent le sentiment de violence subie : « J’ai été attaché en croix pendant des heures, comme si j’étais écartelé. » Avec ses bras et ses jambes, il mime la scène. « Quand je me suis réveillé, j’ai eu le sentiment d’un viol », témoigne-t-il, en évoquant sa « tristesse » et sa « colère » : « J’ai gueulé, j’ai jamais autant gueulé de ma vie. »
La contention a durablement abîmé son acceptation des soins. Sa mère, Elvira B., qui avait demandé son hospitalisation sous contrainte après sa fugue d’un service ouvert, s’indigne de la brutalité de la mesure puis du manque de suivi médical. L’aberration du droit actuel fait qu’un majeur peut contester cette privation de liberté devant un juge. Un mineur non, au motif que cette situation n’est pas censée exister. A la peur, à la colère s’ajoute le sentiment d’impuissance. « Le prochain rendez-vous qu’on me propose à l’hôpital est en juillet. D’ici là, on fait quoi ? », interroge la mère de famille.

La bataille contre la contention ne fait que commencer. « On demandait un moratoire sur la contention, on demande désormais son abolition », insiste Emmanuelle Rémond, présidente de l’Union nationale de familles et amis de personnes malades et/ou handicapées psychiques (Unafam), la principale association de malades et de proches. Des hôpitaux comme celui de Laragne (Hautes-Alpes) ont choisi, depuis longtemps, de bannir la coercition. « Nos pavillons sont ouverts, y compris pour les soins sans consentement. Statistiquement, nous n’avons pas plus de fugues que des établissements fermés derrière des hauts murs », souligne son directeur, Jean-Michel Orsatelli.
D’autres hôpitaux ont pris la décision de ne plus avoir de matériel de contention afin de ne plus être tentés d’y recourir. C’est le cas, depuis janvier 2022, de l’hôpital psychiatrique Edouard-Toulouse, à Marseille, qui couvre les quartiers nord de la ville. « C’est une décision d’équipe, explique Aude Daniel, psychiatre, présidente de la commission médicale d’établissement. Nos choix correspondent à une approche plus globale sur les droits des patients. Ici, on avait trouvé que les lois allaient dans la bonne direction : c’est très bien que ce soit difficile de placer quelqu’un en isolement, parce que c’est une mesure difficile pour le patient. »
« Culture asilaire »
Le mouvement est porté par l’Association des jeunes psychiatres et des jeunes addictologues (Ajpja), qui réclame de « tendre vers le zéro contention » : « C’est traumatogène pour les patients et cela va clairement à l’encontre de l’attractivité de notre discipline. Nous avons tout à perdre à garder des pratiques comme celles-là », note sa présidente, Maeva Musso, médecin dans une unité mobile de pédopsychiatrie à Paris. « Nous sommes la seule discipline médicale qui use de la coercition, et pourtant nous n’avons aucune formation sur l’éthique », ajoute Marine Lardinois, son ancienne présidente, en poste à Lille.
L’abolition est aussi soutenue par une partie, très engagée, des soignants autour du psychiatre Mathieu Bellahsen, auteur du livre Abolir la contention (Libertalia, 2023), un manifeste qui s’ouvre avec des témoignages très durs de patients attachés. « On se heurte à la culture de l’entrave comme d’autres se sont heurtés à la culture du viol. Cette culture asilaire, on la retrouve à tous les étages du corps psychiatrique, des gouvernants jusqu’aux aides-soignants », estime le médecin, reconnu « lanceur d’alerte » par la Défenseure des droits pour avoir dénoncé des dysfonctionnements au sein de son ancien service dans les Hauts-de-Seine.

Côté avocats, la bataille suivante sera celle de la limitation des durées de contention et de l’indemnisation des patients. MeMayet a obtenu une autre victoire, en octobre 2024 : la condamnation de l’Etat à indemniser un homme, Dimitri Fargette, hospitalisé sans son consentement pendant des années, alors qu’il aurait dû être accueilli dans une maison spécialisée pour les autistes. Outre 30 000 euros d’indemnités, le tribunal administratif de Besançon a contraint l’Etat à lui trouver une place sous peine d’une astreinte financière – l’agence régionale de santé a fait appel. Une histoire d’une immense tristesse, un gâchis sans nom, que raconte Nicolas Fargette dans sa petite maison près de Lons-le-Saunier (Jura).
Depuis deux décennies, cet homme de 44 ans se bat pour son frère jumeau, privé d’oxygène au moment de l’accouchement, ce qui l’a handicapé. A partir de 8 ans, Dimitri a commencé à fréquenter l’hôpital psychiatrique, d’abord à la journée, puis de façon continue. Le diagnostic tombera bien plus tard : à l’âge de 35 ans, alors qu’il a été transféré au sein d’une UMD à Sarreguemines (Moselle), un psychiatre indépendant constate que le jeune homme ne présente en réalité aucune dangerosité, que le placement sous contention a déclenché un « état de stress post-traumatique » et que Dimitri est autiste et n’a rien à faire en hôpital psychiatrique.
Santé mentale : des jeunes psychiatres militent contre la stigmatisation
Nicolas Fargette a documenté pendant des années la prise en charge subie par son frère. Les échanges désagréables avec le personnel soignant – qu’il a enregistrés. L’absence d’information transparente. Les mesures successives de placement en isolement. Et la contention mécanique, qui s’est encore répétée à l’automne 2024, après la condamnation de l’Etat par la justice. « On est impuissant contre le système », se désole Nicolas Fargette, alors que Dimitri s’est allongé dans le jardin à l’extérieur pour écouter sa musique préférée pendant sa permission du lundi.
Après vingt ans de combat âpre, une petite lumière est apparue dans le ciel sombre des Fargette : grâce à la décision du tribunal, l’agence régionale de santé lui a trouvé une place dans une maison d’accueil spécialisée. « Nous sommes satisfaits qu’il ait pu être accueilli dans une structure adaptée », tente d’apaiser la direction de l’hôpital. Dimitri est sorti du service psychiatrique le 15 décembre 2024. Une nouvelle vie sans isolement et contention. A 44 ans.

Retrouvez tous les épisodes de la série « La santé mentale sans consentement »
- La psychiatrie publique en France, un système à bout de souffle (1/3)
- « Leurs paroles n’ont jamais aucun crédit » : l’impossible dialogue entre les patients en psychiatrie et les juges (2/3)
- « Il y en a combien qui souffrent comme cela depuis des années ? » : enquête sur les patients attachés dans les hôpitaux psychiatriques (3/3)
****Dans les centres médico-psychologiques, porte d’entrée du soin psychiatrique, le tri des patients s’impose de plus en plus
Alors que la santé mentale a été érigée en grande cause nationale 2025, les psychiatres témoignent de leurs difficultés croissantes à répondre à la demande, notamment des plus jeunes. Face au manque de professionnels, les fermetures et regroupements de structures se multiplient.
Publié le 14 juillet 2025 à 16h52, modifié le 14 juillet 2025 à 23h39
Temps de Lecture 6 min.

CMP. L’acronyme est bien connu des parents dont les enfants rencontrent un jour une souffrance psychique nécessitant des soins. Cela ne veut pas dire qu’ils y accèdent. Les centres médico-psychologiques, cette « porte d’entrée » vers le secteur psychiatrique, où des patients peuvent être pris en charge par une équipe pluriprofessionnelle (psychiatre, psychologue, infirmier, psychomotriciens…), pour une première évaluation puis un suivi en consultation, sont débordés. Si le constat n’est pas nouveau, les professionnels eux-mêmes n’hésitent plus aujourd’hui à mettre des mots sur le tri qu’ils doivent faire au quotidien entre les demandes.
La santé mentale érigée en « grande cause », alors que le système de soins est débordé
Alors que le gouvernement a érigé la santé mentale comme grande cause nationale de l’année 2025, et que la dégradation de l’état psychique des jeunes s’est accélérée depuis la crise sanitaire liée au Covid-19 (hausse des pensées suicidaires, des tentatives de suicide ou automutilations…), c’est vers ce premier échelon du système psychiatrique que des efforts sont promis par le gouvernement. Avec un soutien ciblé pour le développement de consultations sans rendez-vous, notamment pour les enfants, adolescents, jeunes adultes, a promis le ministre de la santé, Yannick Neuder, en juin.
Quelques semaines plus tôt, la ministre de l’éducation nationale, Elisabeth Borne, évoquait la nécessité d’un « coupe-file »pour faciliter l’accès des élèves aux centres médico-psychologiques, dès lors qu’ils ont bénéficié d’une évaluation par les personnels de santé de l’éducation nationale.
« Phénomène de désertification »
A bas bruit, depuis des années, la situation s’aggrave sur de nombreux territoires. Dans le Rhône ou l’Allier, des centres médico-psychologiques continuent de se regrouper, après des fermetures au fil de l’eau, avec une même difficulté : le manque de pédopsychiatres. « Nous n’arrivons pas à recruter », témoigne, impuissant, Davy Murgue, président de la commission médicale d’établissement du centre hospitalier de Moulins-Yzeure (Allier). Résultat : les portes de trois des quatre CMP pour enfants et adolescents, situés autour de Moulins dans des petites villes à une demi-heure de route, restent closes depuis 2024. L’activité a été regroupée dans le seul resté ouvert, à Moulins, pour « concentrer les forces médicales », souligne l’urgentiste, en référence aux deux médecins en poste. « Tous les enfants suivis ont été repris », tient-il cependant à souligner.
Dans son panorama des établissements de santé, publié jeudi 10 juillet, portant sur l’année 2023, la direction de la recherche, des études, de l’évaluation et des statistiques comptabilise 2 934 centres médico-psychologiques, contre 3 152 en 2018. Malgré la hausse des besoins constatés de toutes parts, les prises en charge progressent faiblement, avec près de 2,2 millions de patients (enfants et adultes) soignés en ambulatoire en 2023 (principalement dans les CMP), contre 2,1 millions en 2018 ( + 3 %).

Dans les rangs syndicaux, on ne cesse d’alerter. « Le CMP est une pièce maîtresse de la psychiatrie, la porte d’entrée, l’interface vers le soin hospitalier et vers le soin en ville, et jusqu’ici, une structure de premier recours pour tout citoyen en difficulté psychique qui peut en pousser la porte », souligne Marie-José Cortès, présidente du Syndicat des psychiatres hospitaliers.
Sauf qu’aujourd’hui beaucoup ne peuvent plus jouer ce rôle. « C’est extrêmement variable d’un territoire à l’autre. Mais plus on s’éloigne des grands centres urbains, plus le phénomène de désertification est important », dit la médecin, cheffe de service au centre hospitalier François Quesnay de Mantes-la-Jolie (Yvelines). Dans son secteur – selon son lieu de résidence, chaque patient est affilié à un secteur géographique réunissant les établissements et structures de psychiatrie –, si les équipes paramédicales (infirmiers, psychologues…) sont bien étoffées, il n’y a plus aucun pédopsychiatre depuis quelques mois, rapporte-t-elle.
« Listes d’attente insensées »
La proposition d’un « coupe-file » émise par la ministre de l’éducation est loin de convaincre ces professionnels. « C’est juste ridicule, s’énerve Mme Cortès. Les CMP font déjà un tri tous les jours, avec un travail de hiérarchisation des demandes, alors que tous constatent l’augmentation exponentielle de la souffrance psychique chez les jeunes. » Des critères s’imposent : le niveau d’urgence clinique, le risque de passage à l’acte suicidaire ou « hétéro-agressif » (envers autrui), le niveau de désorganisation psychique, la présence d’un entourage… Sans compter une dimension matérielle : le patient a-t-il une autre possibilité d’obtenir des soins, sur le plan financier ? Dans ces structures, où les consultations sont totalement prises en charge par l’Assurance-maladie, priorité est donnée à ceux qui n’ont pas les moyens de recourir à un professionnel libéral.
Pour Jean-Pierre Salvarelli, vice-président du même syndicat et de la conférence des présidents de commission médicale d’établissement de centres hospitaliers spécialisés, cela a une conséquence : « Aujourd’hui, on ne peut suivre, en CMP, que les personnes les plus malades, avec des décompensations psychotiques et psychiques graves, et les plus démunis socialement. » Ce chef de pôle au centre hospitalier de Saint-Cyr-au-Mont-d’Or (Grand Lyon) a dû pour la première fois en arriver à une solution extrême : la fermeture de l’un des sept centres sur son territoire (adultes et enfants), en juin, après le départ d’un psychiatre en retraite.
Lire aussi (2024) | Les jeunes sont désormais plus touchés par les idées suicidaires que la population générale, un mal aux causes profondes
« On se retrouve confronté à des listes d’attente insensées, de six mois, d’un an, de deux ans… témoigne Philippe Duverger, chef du service de pédopsychiatrie de l’enfant et de l’adolescent du centre hospitalier universitaire d’Angers. Chaque CMP essaie de répondre au mieux, en classant les demandes selon différentes priorités, en privilégiant parfois les plus jeunes, ou les symptomatologies les plus “bruyantes” (agitation, violence…). Mais c’est insupportable, pour les équipes, d’opérer une telle sélection. »
En Maine-et-Loire, tous les centres médico-psychologiques sont ouverts, grâce à des « aménagements » et une « solidarité territoriale » : pour alléger la charge de ceux de Cholet ou de Saumur, plus en difficulté en matière d’effectifs, les urgences ont été centralisées à Angers.
« L’hémorragie de personnels a été stoppée »
S’il n’existe pas de chiffres permettant de documenter l’évolution des temps d’attente, un rapport parlementaire sur l’urgence psychiatrique, publié en décembre 2024, a de nouveau alerté sur des délais « anormalement longs ». Le texte évoque, dans les secteurs visités par la mission d’information, entre deux et quatre mois d’attente pour une première consultation pour l’adulte, et entre huit mois et un an pour les enfants.
« Nous sommes organisés pour répondre rapidement aux plus petits et aux ados, décrit Marie Duytschaever-Hénocque, cheffe de pôle à Villeneuve-d’Ascq (Nord). Mais entre les deux, entre 4 et 10 ans, il y a un gros trou dans la raquette. Nous avons des temps d’attente d’un à deux ans pour un enfant qui a besoin d’une psychothérapie, de deux ans pour voir un psychomotricien… Faire attendre un enfant une telle durée, ça n’a aucun sens. Il faut le dire : nous ne sommes plus capables de soigner une partie de la population. » Si dans son secteur, quasiment tous les postes sont pourvus, dans le secteur voisin, à Roubaix, il n’y a plus aucun pédopsychiatre. C’est seulement grâce à la venue, une ou deux demi-journées par semaine, de la quinzaine de pédopsychiatres de son secteur et de celui de Lille qu’une présence médicale y est encore maintenue.
Lire aussi | Santé mentale des mineurs : un rapport parlementaire souligne « l’urgence » à agir*****
Chez Gisèle Apter, cheffe du secteur de pédopsychiatrie au Havre (Seine-Maritime), la réorganisation intervenue en 2023 a permis de tenir, en regroupant les forces. De six centres, son secteur n’en compte plus que trois, l’un au Havre, les deux autres à Fécamp et à Bolbec, en conservant les mêmes effectifs. « On priorise déjà le “super prioritaire”, et tout ce qui n’est pas sévère attend », relate-t-elle. Ce sont aussi des rendez-vous de plus en plus espacés qu’elle peut proposer aux patients, ou l’arrêt d’un suivi, dès qu’une situation semble stabilisée. Avec un « cercle vicieux » : « Une grande partie de jeunes qui nous arrivent dans des situations d’urgence sont des enfants qui n’ont pu bénéficier, avant, du suivi qu’ils auraient dû avoir, dit-elle. Le manque de prévention et de soins a des conséquences. »
Autant de constats que Frank Bellivier, délégué ministériel à la santé mentale et à la psychiatrie, tempère à sa manière, en puisant dans les dernières statistiques. S’il reconnaît une « situation alarmante dans les CMP », « l’hémorragie de personnels a été stoppée » ces dernières années, relève-t-il, mettant en avant l’apport du plan duSégur de la santé (2020), et des Assises de la psychiatrie (2021). Il recense quelque 21 500 postes (équivalents temps plein) en centres médico-psychologiques enfants et adolescents en 2023, soit un retour au niveau de 2021, après une chute à 20 000, en 2022. Le psychiatre fait aussi état d’une « file active relativement stable », avec quelque 350 000 jeunes pris en charge.
Lire aussi | La psychiatrie publique en France, un système à bout de souffle *
« Toutes les demandes convergent aujourd’hui vers le CMP, mais ce sont des structures spécialisées, avec beaucoup d’expertise, souligne-t-il encore. D’autres dispositifs de première ligne existent aussi, qu’il s’agisse du médecin généraliste, du psychologue libéral, des maisons des adolescents ou des structures d’exercice pluriprofessionnel avec un psychologue. » Façon de plaider pour une évolution du rôle du centre médico-psychologique, en « deuxième ligne », qui ne fait pas l’unanimité dans le monde psychiatrique.
Santé mentale des mineurs : un rapport parlementaire défend une offre de soins « graduée » et sectorisée
Réaffirmer le « rôle pivot » des centres médico-psychologiques et leur « accueil inconditionnel » : c’est l’une des 54 préconisations – et la première dans l’ordre de présentation – rassemblées dans un rapport parlementaire voté, mercredi 9 juillet, par la délégation aux droits des enfants de l’Assemblée nationale. Porté par les députées Nathalie Colin-Oesterlé (Horizons, Moselle) et Anne Stambach-Terrenoir (La France insoumise, Haute-Garonne), le rapport met l’accent sur l’écart entre les besoins croissants de prise en charge psychique et psychiatrique chez les enfants et adolescents, et une offre de soins fortement limitée, sur le terrain, par la pénurie de professionnels de santé. Dans ce contexte, les centres médico-psychologiques doivent voir leurs moyens et leur maillage territorial étoffés, plaident les corapporteuses.
*****Santé mentale des mineurs : un rapport parlementaire souligne « l’urgence » à agir
Présenté mercredi par deux députées Horizons et La France insoumise, et voté dans la foulée par la délégation aux droits des enfants de l’Assemblée nationale, le rapport plaide pour un renforcement de la lisibilité des soins et pour la réduction des inégalités territoriales de prise en charge.
Par Mattea Battaglia
Publié le 10 juillet 2025 à 08h35 https://www.lemonde.fr/societe/article/2025/07/10/sante-mentale-des-mineurs-un-rapport-parlementaire-souligne-l-urgence-a-agir_6620417_3224.html
Temps de Lecture 2 min.
C’est encore une alerte sur la crise de la pédopsychiatrie, et elle vient rappeler que, si la santé mentale a été érigée, pour 2025, en grande cause nationale, il lui faut une déclinaison pour les enfants et adolescents en souffrance.
Un rapport d’information sur la santé mentale des mineurs présenté, mercredi 9 juillet, par les députées Nathalie Colin-Oesterlé (Horizons, Moselle) et Anne Stambach-Terrenoir (La France insoumise, Haute-Garonne), et voté par la délégation aux droits des enfants de l’Assemblée nationale, dans la foulée, plaide pour un renforcement de la lisibilité des soins et pour la réduction des inégalités territoriales de prise en charge.
Lire aussi (2024) | Les jeunes sont désormais plus touchés par les idées suicidaires que la population générale, un mal aux causes profondes
Au terme de six mois de travaux, d’une trentaine d’auditions d’experts et de plusieurs déplacements dans des structures spécialisées, les corapporteures font le constat d’un « écart grandissant » entre les besoins et l’offre de soins, et défendent« l’urgence » à agir. Quelques chiffres récents qu’elles ont rassemblés viennent étayer leur propos : selon la Direction générale de l’offre de soins (DGOS), auditionnée, 1,6 million d’enfants et d’adolescents souffriraient d’un trouble psychique, sur une population de 14 millions de mineurs – une « prévalence dans la moyenne des pays de l’OCDE », lit-on dans le rapport.
En face, que ce soit en termes de professionnels de santé ou de structures d’accueil, l’égal accès aux soins n’est pas garanti. Selon la DGOS toujours, 23 % des postes de psychiatres étaient vacants à l’hôpital, en 2023. La pénurie de spécialistes, d’une région à l’autre, se décline différemment : si, en région Provence-Alpes-Côte-d’Azur, la DGOS comptabilise neuf pédopsychiatres pour 100 000 habitants, ils sont cinq pour 100 000 en Ile-de-France, trois pour 100 000 dans les Hauts-de-France, deux pour 100 000 dans de nombreuses autres régions hexagonales…
54 préconisations
Dans ce contexte, les corapporteures défendent une offre de soins « graduée » et sectorisée, en réaffirmant le « rôle pivot » des centres médico-psychologiques (CMP) et leur « accueil inconditionnel ». A l’heure où les alertes résonnent, sur le terrain, sur des CMP qui ferment et des délais d’attente qui s’allongent, le rapport préconise que le maillage territorial permette à tout enfant d’accéder à ces centres en trente minutes. L’enjeu est d’abord de consolider l’offre de soins existante, en s’appuyant aussi sur les médecins généralistes et les maisons des adolescents, « plutôt que de développer de nouveaux dispositifs et de multiplier les centres experts ».
Les 54 préconisations déclinées au fil des pages embrassent un spectre large : privilégier les soins thérapeutiques plutôt que la prescription de psychotropes, mieux former les médecins généralistes aux troubles en santé mentale, assurer l’effectivité des bilans de santé des jeunes suivis par l’Aide sociale à l’enfance, une population particulièrement exposée, rétablir le bilan de santé à 6 ans en milieu scolaire et inclure dans le bilan des 12 ans un dépistage des troubles de santé mentale, agir pour la sensibilisation et contre les addictions aux écrans. Façon de se saisir du sujet dans sa dimension médicale, mais aussi sociale et économique.
Dans leur tableau de la situation, au chapitre des causes, les députées énumèrent, pêle-mêle, l’impact des violences faites aux enfants, la précarité et ses incidences, l’exposition excessive aux écrans, la dégradation du climat scolaire, géopolitique, environnemental, les addictions… Même chose des conséquences compilées, qui vont de la saturation des consultations à l’embolisation des services d’urgences.
« De nombreux travaux ont été menés ou sont en cours sur la santé mentale des mineurs », concèdent les auteures du rapport, dès l’introduction. Politiquement, aussi, des engagements ont été pris. Récemment encore, le 11 juin, au lendemain de l’agression mortelle d’une surveillante de collège par un adolescent à Nogent (Haute-Marne), le ministre de la santé, Yannick Neuder, a décliné un plan en trente mesures, dont le premier axe concerne le repérage précoce des troubles psychiques chez les jeunes de 12-25 ans. Des pistes diversement accueillies par les professionnels du secteur, qui ont dénoncé le « flou » quant aux moyens consentis pour relever le défi.
Le rapport n’élude pas la question financière, en réclamant des moyens à la hauteur. Dans les préconisations avancées figurent une revalorisation des consultations des pédopsychiatres et une réforme du financement de la psychiatrie.
Lire aussi | s Sur Reddit, le succès des forums sur la santé mentale : « C’est comme un groupe de parole, mais sur Internet »
La prison, un « nouvel asile » au bord de l’implosion
Par Grégoire Biseau et Camille Stromboni
Publié le 29 décembre 2025 à 05h45, modifié le 29 décembre 2025 à 14h44 https://www.lemonde.fr/societe/article/2025/12/29/maladie-psychiatrique-la-prison-ce-nouvel-asile-au-bord-de-l-implosion_6659686_3224.html
Temps de Lecture 9 min
Décryptage
Surpopulation carcérale, pression sécuritaire, crise de la psychiatrie… les professionnels de la santé et de l’administration pénitentiaire dénoncent une situation alarmante et le silence des politiques.
Le jeudi 11 décembre après-midi, à la maison d’arrêt d’Argentan (Orne), les surveillants ont découvert le corps de Yanis, 22 ans, pendu, au milieu de sa cellule. Toujours en vie, mais inanimé, il est transporté en urgence à l’hôpital d’Alençon, où il meurt deux jours plus tard. Incarcéré depuis janvier 2024 à la prison d’Evreux (Eure), il avait été transféré en novembre de la même année au centre pénitentiaire d’Argentan, après une double condamnation (à quinze mois de prison ferme), pour vol aggravé et recel.
Cela faisait plusieurs mois déjà que l’état psychologique de Yanis se dégradait. A plusieurs reprises, il a fait état à ses proches d’un sentiment de persécution de plus en plus prononcé. En juin, sa famille, relayée par son avocat, Eric Plouvier, alerte la direction de la prison et demande un transfert d’établissement. Sans réponse. L’été se passe et l’état dépressif de Yanis se détériore. Il est hospitalisé une première fois le 28 octobre, au centre psychothérapique de l’Orne, à Alençon, puis le 6 novembre au centre hospitalier d’Argentan. Après chaque séjour, c’est le retour en cellule.
Le dimanche 7 décembre, sa mère lui rend visite et s’aperçoit qu’il tient des propos suicidaires, entend des voix et refuse de s’alimenter depuis plusieurs jours. A la sortie, elle exige une intervention médicale en urgence. Le lendemain, MePlouvier écrit au directeur de l’établissement un courrier, que Le Monde a pu consulter, dans lequel il demande « la mise en œuvre sans délai de toutes les mesures susceptibles de préserver son intégrité physique ». « Un examen urgent par un psychiatre ou un psychologue apparaît également indispensable », est-il ajouté.
Le courrier reste sans réponse et, deux jours plus tard, Yanis se pend dans sa cellule. « Aujourd’hui, on préfère laisser les détenus atteints de troubles psychiques mourir en prison plutôt que de les soigner en hôpital », condamne Eric Plouvier, qui compte attaquer l’Etat en responsabilité.
« Il faut une prise de conscience »
Le constat, catastrophique, est partagé par tous les acteurs : la prison est devenue un « nouvel asile », selon une expression qui revient désormais régulièrement. Le rapport des députés Josiane Corneloup (Les Républicains, Saône-et-Loire) et Elise Leboucher (La France insoumise, Sarthe), remis à l’été 2025, est venu confirmer un diagnostic qui ne fait qu’empirer. Ampleur « alarmante » des troubles psychiques dans la population pénale, « explosion des besoins »…
Le document, de près de 300 pages, alerte sur les défaillances de cette prise en charge des troubles psychiques des personnes placées sous main de justice. « C’est une crise majeure, systémique, structurelle », assène la corapporteuse, Josiane Corneloup. Sans aucun écho, ou presque. « Il faut une prise de conscience », estime l’élue, qui n’a pas été reçue par le ministre de la justice, Gérald Darmanin. Elle compte bien solliciter une rencontre et porter plusieurs propositions de loi, pour mettre en musique certaines des 100 propositions défendues dans ce rapport « pour sortir de l’impasse ».
Impasse. Le sentiment domine largement : « On est au croisement de deux politiques publiques défaillantes : le manque de lits en psychiatrie et la surpopulation carcérale en prison. Si bien qu’on en est réduit à produire de la souffrance. Ce qui est très dur à vivre pour les agents », décrypte Flavie Rault, porte-parole du Syndicat national des directeurs pénitentiaires.
Sans compter le climat sécuritaire, qui s’est considérablement durci, à entendre les psychiatres, notamment depuisl’évasion sanglante, en mai 2024, du narcotrafiquant Mohamed Amra, qui a abouti à la création des quartiers de lutte contre le crime organisé, à Vendin-le-Vieil (Pas-de-Calais) et Condé-sur-Sarthe (Orne).
« Dans de nombreuses prisons, on voit désormais des patients qui arrivent pour une consultation menottés, entourés de surveillants casqués, qui veulent rester pendant la consultation. Ou des patients pour lesquels l’administration dit : “On ne peut pas vous l’amener, c’est un dangereux” », décrit Pascale Giravalli, présidente de l’Association des secteurs de psychiatrie en milieu pénitentiaire. Des exemples parmi d’autres, qui illustrent la remise en question de principes essentiels aux soins – la confidentialité, l’indépendance du soignant, le respect du secret médical –, qui ont pourtant été gravés dans une loi de 1994.
Travail « déshumanisant »
Cela fait quelques années maintenant que les statistiques accablantes s’accumulent. « Les prisons françaises sont le théâtre d’une tragédie silencieuse : l’incarcération massive de personnes présentant des troubles psychiatriques sévères », écrit Thomas Fovet, maître de conférences en psychiatrie, dans un ouvrage cosigné avec la sociologue Camille Lancelevée, intitulé La Prison pour asile ? (Editions de la maison des sciences de l’homme, 2024).
Lire aussi l’enquête | La psychiatrie publique en France, un système à bout de souffle *
Les détenus souffrant d’un trouble psychotique, comme la schizophrénie, sont trois fois plus nombreux à l’entrée en prison qu’en population générale ; le taux de suicide est six à sept fois supérieur… Selon la dernière étude que Thomas Fovet a menée, en 2022, les deux tiers des hommes incarcérés en maison d’arrêt et les trois quarts des femmes sortant d’un établissement pénitentiaire présentent au moins un trouble psychiatrique ou lié à une substance. « Nous avons des détenus de plus en plus malades, avec des “tableaux” psychiatriques de plus en plus “bruyants” », estime aussi le psychiatre David Touitou, qui travaille depuis une quinzaine d’années auprès d’adultes détenus en région francilienne.
L’offre psychiatrique pour les personnes détenues s’est pourtant fortement développée ces deux dernières décennies. D’abord à l’intérieur de la prison, où, normalement, toutes disposent au minimum d’un accès à la consultation d’un psychiatre. Par ailleurs, aujourd’hui, on compte 26 quartiers consacrés aux soins, sous l’appellation « service médico-psychologique régional » (SMPR), disséminés dans toute la France, où les détenus peuvent être hospitalisés à la journée au sein de l’établissement pénitentiaire.
Pour compléter ce dispositif ont été créées, en 2010, à l’hôpital cette fois, des unités hospitalières spécialement aménagées (UHSA). « Mais tout le système est sous tension », reprend la psychiatre Pascale Giravalli, qui est cheffe de service de l’UHSA de Marseille et n’en finit pas d’alerter ces derniers mois, alors que « les démissions [de psychiatres, de soignants…] pleuvent, face à un travail de plus en plus déshumanisant », avec une « surpopulation carcérale et des violences plus élevées que jamais ». « On en est réduit à attendre un énorme accident en espérant que cela fera enfin réagir le politique », rebondit Wilfried Fonck, secrétaire national de l’UFAP-UNSA-Justice, l’un des principaux syndicats de surveillants.

Système D
En attendant, les accidents ne sont pas loin d’être devenus la norme. Au centre pénitentiaire de Rennes-Vezin, en Ille-et-Vilaine (916 détenus pour 712 places), pourtant doté d’un SMPR, 2025 a été une année noire : 14 décès de détenus dont 9 par suicide. Les agressions entre prisonniers et contre le personnel pénitentiaire se multiplient.
Le cas de Yassin (le prénom a été changé) est symptomatique d’un système devenu mortifère. Le 24 juillet, au quartier arrivant de la prison, Yassin, atteint de troubles psychiatriques, défèque au milieu de sa cellule, puis se met en tête de casser la fenêtre. Un surveillant intervient. Le détenu lui fonce dessus et lui assène un coup de poing. Il est envoyé immédiatement au quartier disciplinaire, puis intègre, pour un court séjour, le service UHSA de l’hôpital de Rennes. Puis, c’est le retour en prison.
Quelques semaines plus tard, le 4 septembre, il met le feu à sa cellule, et se retrouve brûlé à plus de 80 %. Après un séjour au service des grands brûlés, il a réintégré sa cellule. Presque comme si de rien n’était. « C’est malheureux, mais ce détenu n’a rien à faire en prison », juge Florian Adam, surveillant du syndicat FO Justice, qui estime que les services psychiatriques de l’établissement auraient dû prendre le détenu en charge.
Derrière la formule, qui revient très régulièrement chez les surveillants, beaucoup d’acteurs soulignent la responsabilité de la justice. « Il y a une tendance générale à la judiciarisation des malades mentaux ces dernières années, relate Frank Bellivier, délégué ministériel à la santé mentale et à la psychiatrie auprès du ministère de la santé. Le repérage des décompensations psychiatriques [rechute de la maladie, avec des symptômes comme les idées délirantes, crises d’angoisse, pensées suicidaires], au moment de la commission des faits, dès la garde à vue, était aussi plus systématique avant, et ils étaient plus souvent envoyés, en amont, vers les structures psychiatriques. Le filtre est devenu plus lâche. »
Lire aussi | Dans les centres médico-psychologiques, porte d’entrée du soin psychiatrique, le tri des patients s’impose de plus en plus ****
Parmi les plus grandes prisons de France, celle d’Aix-Luynes (Bouches-du-Rhône), et ses 2 200 détenus, est pourtant dépourvue, dans ses murs, d’un SMPR. Résultat, c’est un peu le système D : les détenus atteints de maladies psychiatriques ont été réunis dans un quartier géré par une équipe de brigade spécifique, plus habituée à ce genre de profils.
« Mais personne n’a été formé. Donc on fait avec les moyens du bord », soupire Amandine Cordier, représentante syndicale de l’UFAP-UNSA-Justice. Une des grandes difficultés est notamment de faire en sorte qu’un détenu prenne correctement son traitement. D’autant plus que les médicaments sont parfois distribués en une fois pour la totalité de la semaine, et revendus pour partie à d’autres détenus.
En cas de crise grave ou de décompensation violente, les détenus d’Aix-Luynes peuvent être envoyés à l’UHSA de Marseille. « Mais ils reviennent au bout de trois jours, parfois une semaine, souvent gavés de médicaments pour les aider à tenir », raconte Amandine Cordier. Il arrive que cette mécanique d’allers et retours permanents vire au drame. Un vendredi après-midi, un détenu avait ainsi réintégré sa cellule, après plusieurs jours à l’UHSA. Le lendemain, il avait été retrouvé pendu.
Manque de médecins
Pour accéder à cette unité hospitalière, installée derrière la grande barre de l’Hôpital Nord de la cité phocéenne, il faut franchir deux portes gardées par l’administration pénitentiaire. Trente et un détenus y sont pris en charge, en cette fin novembre, mais presque autant doivent patienter sur la liste d’attente. « C’est un casse-tête de prioriser les admissions », reconnaît la psychiatre Sara Stouvenel. Les médecins tiennent compte d’abord de l’état clinique du détenu, mais il s’agit aussi d’accueillir en priorité les femmes et les mineurs, qui ont un accès aux soins en détention plus restreint, ou encore les détenus dits à profil « particulièrement surveillés », par exemple ceux ayant déjà fugué d’un hôpital psychiatrique.
Lire aussi l’enquête (2024) | Psychiatrie et étudiants en médecine, les feux du désamour
Il s’agit aussi d’éviter d’atteindre un nombre trop élevé de patients qui présentent une « dangerosité psychiatrique avérée ». « Nous devons enfin tenir compte de la situation des prisons, dont certaines n’ont plus de psychiatres du tout, comme ça a été le cas de Draguignan [Var] pendant deux ans », reprend la docteure Stouvenel.
D’où le dilemme de la professionnelle : elle soutient l’ouverture d’une vingtaine de lits supplémentaires prévue en janvier 2026 dans son service, mais s’inquiète que cela intervienne à effectif constant. Sur les six postes et demi de psychiatres nécessaires aujourd’hui dans l’unité, quatre sont pourvus. Ce problème majeur du manque de médecins touche de plein fouet les prisons, encore plus que les hôpitaux.
Dans les rangs des associations de malades psychiatriques et de leurs proches, on rapporte, avec impuissance, un « accès aux soins qui se dégrade, aussi du fait de la surpopulation », relate Michel Doucin, de l’Union nationale de familles et amis de personnes malades et/ou handicapées psychiques (Unafam). C’est d’ailleurs l’un des premiers motifs des courriers que reçoit la contrôleuse générale des lieux de privation de liberté, Dominique Simonnot, citant des chiffres de 30 % à 40 % de rendez-vous de détenus avec un médecin annulés à Strasbourg, à Aix-Luynes, ou Fleury-Mérogis (Essonne)… Faute, notamment, de surveillants en nombre suffisant pour les y emmener – 4 000 postes sont vacants sur le territoire.
« J’appelle au secours », écrit, dans un courrier que Le Monde a pu consulter, la mère d’un jeune schizophrène condamné à moins d’un an de prison. Sans suivi médical, « son état » reste « inconnu du juge ». Et de décrire son fils, qui vient de passer plus de quatre mois « dans une cellule vétuste, avec les mêmes draps », qui « marche à poil dans sa cellule selon certains gardiens et porte un vêtement pendant des mois ».
Entretien de l’addiction
Mais, même quand la justice reconnaît la maladie, la machine paraît parfois embolisée. Incarcéré depuis le 19 mars au centre pénitentiaire de Fresnes (Val-de-Marne), Martin (son prénom a été changé), âgé de 25 ans, souffre depuis 2019 d’un trouble psychiatrique grave. Bénéficiaire de l’allocation adulte handicapé, il a depuis séjourné deux ans et demi en hôpital psychiatrique. Pendant dix mois, il a pourtant attendu une expertise psychiatrique, exigée en urgence par le juge. Finalement rendue le 15 novembre, l’évaluation « minimise totalement la gravité de ses troubles », assure l’Observatoire international des prisons, qui accompagne la famille de Martin.
Une contre-expertise est prévue en mars. Entre-temps, Martin a été placé un mois en quartier d’isolement, puis, à deux reprises, au quartier disciplinaire. Soit des lieux encore moins propices à toute prise en charge, et sources de psychoses. Depuis quelques semaines, il est retourné en quartier d’isolement, où tous ses mouvements à l’intérieur de la prison sont réalisés menottés.
Le système confine à l’absurde. Certains surveillants en sont ainsi réduits à accepter l’idée que le cannabis est devenu indispensable pour ces détenus malades, et donc nécessaire à la sécurité d’une prison. « Pendant les dernières mégafouilles de prison ordonnées par Gérald Darmanin, on suppliait les policiers de ne pas toucher aux quantités de cannabis qu’ils pourraient trouver en cellule », raconte un gradé, sous le couvert de l’anonymat. Et de reconnaître à demi-mot que le système carcéral, plutôt que de soigner, entretient, de fait, beaucoup de détenus dans leur addiction, ce qui aggrave leurs pathologies. « On ne nous donne pas d’autre solution », soupire-t-il.
Pour approfondir (2 articles)
- Article réservé aux abonnés « Quand on ne laisse pas tomber ces personnes, certaines peuvent tenir dehors » : avec une équipe qui accompagne les détenus psy à leur sortie de prison à Nantes
- Entretien Article réservé aux abonnés Daniel Zagury, psychiatre et expert judiciaire honoraire : « En garde à vue, ce ne sont pas des expertises, mais des examens faits dans des conditions souvent indignes »
Grégoire BiseauCamille Stromboni
À Nantes, une équipe mobile lutte contre la rupture des soins psychiatriques pour les ex-détenus
Une unité de l’hôpital universitaire de Nantes suit depuis un an des personnes atteintes de troubles psychiques et addictifs à leur sortie de détention. Le but de cette expérimentation : sécuriser la continuité des soins et accompagner les personnes au plus près lors du parcours de réinsertion.
3 janvier 2026 à 19h11 https://www.mediapart.fr/journal/france/030126/nantes-une-equipe-mobile-lutte-contre-la-rupture-des-soins-psychiatriques-pour-les-ex-detenus
NantesNantes (Loire-Atlantique).– Ce jour-là, à la cafétéria de l’hôpital psychiatrique Saint-Jacques de Nantes, avant son rendez-vous avec son psychiatre, Ali* rencontre brièvement un binôme de l’équipe mobile transitionnelle (Emot) pour faire le point. Diagnostiqué d’une schizophrénie paranoïaque, qui lui fait « entendre des voix murmurant à [s]es oreilles », l’homme de 36 ans, sorti de détention en novembre, avait arrêté sa médication dans la foulée.
Quelques semaines plus tard, il honore son rendez-vous pour le renouvellement de son traitement, et se dit soulagé de l’existence de cet accompagnement, qui peut durer jusqu’à six mois après la sortie. « Quand je ne prends pas mon traitement, j’ai des impatiences, constate-t-il. Mais sans l’Emot, je ne l’aurais pas repris en sortant. Ça m’aide, un peu comme des parents le feraient. »
« Ce sont les collègues de “l’hôpital de jour” de la maison d’arrêt [une unité intra-carcérale accueillant jusqu’à vingt personnes détenues consentantes aux soins, à leur demande – ndlr], qui ont pensé à monsieur pour être suivi par l’Emot à sa sortie, explique la psychiatre Caroline de Charette, responsable de l’unité. Notre travail est de lui répéter qu’il avait rendez-vous ce matin avec son psychiatre, en lui rappelant si besoin jusqu’au matin même du rendez-vous. Sinon, nous aurions pu aussi aller le chercher pour l’y accompagner. »

Un objectif : éviter à tout prix la rupture de soins. Un challenge d’ampleur, tant les personnes suivies par l’Emot sont aux prises avec des parcours de vie plus que chaotiques, cabossées par le trauma de la détention auquel s’ajoutent souvent de multiples addictions. Le service a été créé, pour le moment à titre expérimental, en 2024, dans le sillon de celui de Lille, lancé en 2020.
Après dix années à travailler en détention, au sein du service médico-psychologique régional (SMPR), Caroline de Charette observait que de nombreux patients sortaient de prison avec simplement une ordonnance et un rendez-vous dans un centre médico-psychologique. Un rendez-vous auquel ils ne se rendaient pas, se retrouvant le plus souvent à la rue, sans rien ni personne, après le passage en prison. « Et puis on les voyait revenir en détention. Et ressortir. Et revenir, déplore la psychiatre. On appelle ça le “syndrome de la porte tournante”. On parle beaucoup, à juste titre, du choc carcéral quand on arrive en prison, mais nous, en tant que soignants, on observe aussi un important “choc post-carcéral”. »
Combattre la surmortalité
Des sorties sèches, brutales, qui augmentent aussi vite que grossit la population carcérale, au rythme effréné du durcissement des lois et de politiques toujours plus répressives. Comment vivre, voire survivre, à l’extérieur avec des troubles psychiatriques et des comorbidités, sans famille, sans emploi, sans logement ? Comment penser à une date et une heure de rendez-vous lointaines quand on ne sait pas où l’on va dormir le soir même ? Comment gérer une maladie psychiatrique au milieu de difficultés de réinsertion quotidiennes ?
« À la maison d’arrêt de Nantes, actuellement, le taux d’occupation est de 200 %. La violence augmente, les services pénitentiaires d’insertion et de probation sont débordés, les soins sont de plus en plus compliqués », résume la psychiatre.
La population carcérale est très majoritairement composée de personnes en extrême précarité. Et les troubles psychiatriques y sont quatre à dix fois supérieurs qu’en population générale. D’après l’étude « Santé mentale en population carcérale sortante (SPCS) » publiée en 2023, les deux tiers des hommes et les trois quarts des femmes sortant de maison d’arrêt présentent un trouble psychiatrique ou lié à une substance.
Un détenu sur dix est psychotique, soit dix fois plus que dans le reste de la population. Quant aux patients suivis par l’Emot de Nantes, l’équipe a comptabilisé que près de 90 % avaient des comorbidités addictologiques et 80 % des comorbidités somatiques.
Là où la justice parle de détenus, nous parlons de patients.
Caroline de Charette, psychiatre et responsable de l’Emot à Nantes
« La sortie est le moment le plus fragile, complète Caroline de Charette. Il existe une surmortalité, difficile à chiffrer, mais multipliée par quinze dans les deux premières semaines suivant la libération, notamment liée à des suicides ou des overdoses. » L’isolement, la solitude, la sensation d’échec et de déchéance peuvent aussi entraîner de nouveaux passages à l’acte, et un retour en détention.
Aux côtés des associations qui se démènent pour accompagner ces sorties complexes, l’Emot tend à réhumaniser des personnes déconsidérées, souvent perçues comme le bas de l’échelle sociale. Même si cette équipe peut donner parfois l’impression d’être « un pansement sur une jambe de bois », avoue la psychiatre.
Les expériences lilloise et nantaise semblent intéresser d’autres centres hospitaliers universitaires, indique Caroline de Charette : « Là où la justice parle de détenus, nous parlons de patients. Nous sommes une unité médicale, un relais de soins, œuvrant pour le bien-être et le rétablissement de la personne. »Pluridisciplinaire, l’équipe est composée d’infirmières, d’assistantes sociales et d’une éducatrice spécialisée. La prise en charge du soin s’inscrit plus largement dans le processus de réinsertion et l’accès au droit commun.

Ainsi, l’Emot rencontre autant de fois que nécessaire les personnes avant la fin de leur peine, et les attend parfois le jour même de leur libération, au greffe de la maison d’arrêt ou du centre pénitentiaire, afin d’effectuer les premières démarches administratives. Parfois, pour les personnes en situation irrégulière attendues par l’équipe de l’Emot, certains font face à la police aux frontières, qui va directement embarquer la personne en centre de rétention administrative. Dans ce cas-là, l’équipe mobile ne peut rien faire.
Pour les personnes de nationalité française ou en situation régulière, il faut « réexister » aux yeux du droit commun, déclarer sa sortie, lancer immédiatement diverses démarches (allocation aux adultes handicapés, revenu de solidarité active, CAF…), pouvoir accéder à des vêtements, un téléphone, de la nourriture. Et dans le cadre des patients suivis par l’Emot, ne pas négliger les traitements, au risque de glisser, voire sombrer.
« Les gens que nous accompagnons sont au bout de ce qu’ils peuvent vivre, souligne Juliette Paquereau, assistante sociale de l’unité. Au stade où on arrive, ils n’ont plus rien, on reprend tout depuis le début. Et en plus de la maladie psychiatrique, l’addiction prend une très grande place, et le risque de décompenser est très important. »
Du CV au kiné
Ce matin-là, la travailleuse sociale a rendez-vous avec Marianne*. Sortie de détention il y a quelques mois, elle a été hébergée pendant une petite semaine dans l’un des studios d’un village solidaire au cœur de Nantes. L’assistante sociale doit récupérer sa lettre de motivation, qui viendra compléter un dossier de candidature afin d’espérer un logement plus pérenne.
Marianne suit actuellement un traitement à la méthadone et a déjà connu plusieurs allers-retours en prison. « Mais là je me sens moins seule, aidée, guidée,confie-t-elle.On sait qu’on peut appeler l’Emot, qu’on va nous répondre. C’est agréable de ne pas se sentir seule dans ses démarches. Déjà moi qui suis débrouillarde ça m’aide, alors j’imagine que ça en aide d’autres encore plus ! »
De structures d’accueil en cafés aux rendez-vous médicaux ou sur les bancs des parcs publics, les binômes de l’Emot, qui accompagnent en ce moment vingt-cinq patient·es, s’adaptent à chaque profil, et peuvent « tout faire », de la rédaction d’un CV à un appel à une curatrice, d’un contact avec les associations locales d’hébergement d’urgence à la recherche d’un kiné ou d’un médecin généraliste. Toutes les étapes d’un parcours du combattant, encore plus pour des personnes au profil psychiatrique et en grande précarité.
La réalité, c’est que ça ne choque plus grand monde qu’il y ait des personnes malades en prison.
Olivier Giron, psychiatre
« Ces démarches sont très longues, avec de nombreux obstacles, insiste Olivier Giron, psychiatre et chef de service du SMPR de Nantes. La prison est désocialisante, les enjeux de sortie sont difficiles. L’Emot est un modèle souple, pensé pour les plus fragiles, les personnes malades et addictes. L’unité peut assurer présence et continuité d’accompagnement. Très peu refusent cette main tendue. »
Mais la nécessité d’une telle unité devrait relancer non seulement le débat sur l’intérêt et l’utilité même de la prison, les problèmes d’accès au soin, mais aussi et surtout le fait de littéralement y entasser des personnes avec des troubles psychiatriques.
« La réalité c’est que ça ne choque plus grand monde qu’il y ait des personnes malades en prison, note, amer, Olivier Giron. On a perdu la notion de lien. Alors pour nous, les professionnels du “dedans”, l’Emotest très précieux. Ce n’est pas magique, mais au moins on tente quelque chose. »
Après une première année d’expérimentation, sur trois au total, les comités de pilotage qui suivent de près l’équipe mobile nantaise vont se pencher sur la question de la rechute de la maladie des personnes accompagnées, mais aussi sur « la désistance », explique Olivier Giron : « C’est-à-dire le fait de se désister, de se dégager d’un parcours délinquant et d’en abandonner les conduites. »
Reste un point essentiel pour le psychiatre : « Comment évaluer la déstigmatisation ? » C’est tout l’enjeu, et non le moindre, de cette structure, qui cherche aussi à « dépasser les représentations » communément accolées aux prisonniers malades, y compris chez ses propres partenaires.