Comment les médecins généralistes s’adaptent-ils à la sous-densité médicale ?
(Etude de l’IRDES)
Émis par : Irdes
Comment les médecins généralistes s’adaptent-ils à la sous-densité médicale ?
Guillaume Chevillarda , Bruno Venteloub, Pierre Vergerc, Yann Videaud
L’offre de médecins généralistes se raréfie sur l’ensemble du territoire français, avec une intensité plus forte dans les zones déjà sous-dotées. Les médecins généralistes (MG) sont soumis à de multiples contraintes liées à la nécessité de maintenir l’accessibilité à une offre de soins de qualité dans un environnement de travail dégradé, notamment par les évolutions conjointes de l’offre et de la demande de soins, en particulier la baisse significative du nombre de médecins formés et le vieillissement de la population.
Face à ces transformations des conditions d’exercice, il est important d’analyser les différentes formes d’adaptation mises en œuvre par les MG libéraux. Ce Questions d’économie de la santéprésente une synthèse des enseignements de différents travaux multidisciplinaires réalisés entre 2019 et 2023, dans le cadre d’un projet baptisé Rosam (Raréfaction de l’offre de soins et adaptations des médecins généralistes).
Les résultats montrent que les médecins développent plusieurs registres d’adaptation, lesquels semblent tantôt les protéger face aux difficultés, tantôt suggérer un risque de « mal-adaptation », avec une capacité de réponse à la demande de soins encore amoindrie.
Lire Comment les médecins généralistes s’adaptent-ils à la sous-densité médicale ?, paru dans Questions d’économie de la santé n° 301, juin 2025
Par Chevillard G. (Irdes), Ventelou B. (Université Aix-Marseille), Verger P. (ORS-Paca), Videau Y. (Université Paris-Est Créteil)
Contact presse : presse@irdes.fr
Synthèse
Les travaux statistiques constatent le phénomène de sous-densité médicale (répartition spatiale des déserts médicaux, évolution dans le temps, intensité du déséquilibre offredemande, etc…), venant ainsi confirmer le ressenti des acteurs sur le terrain. Le projet Rosam étudie l’adaptation des médecins généralistes à cette sous-densité, et de ses potentielles répercussions dans les pratiques, au niveau individuel, et parfois dans le cadre de (ré)organisations collectives. Le registre des adaptations est large et varié, et comprend parfois des « mal-adaptations », c’est-à-dire des adaptations défensives, qui apparaissent nécessaires au médecin sur le moment, parfois pour se préserver lui-même, mais qui ne profitent pas forcément au patient (moins de formation continue, de temps de consultation, etc.), voire aggravent les difficultés sur le territoire (retraits en terme d’heures travaillées, voire désinstallation pure et simple, ou refus de prendre des nouveaux patients comme médecin traitant).
S’agissant des quatre grands idéaux-types d’adaptation identifiés, on observe, concernant la stratégie « d’évitement », un moindre maintien des MG en exercice dans les zones sous-denses (départs en retraite, cessation temporaire d’exercice, mobilité) comparé aux zones mieux dotées. Outre l’évitement, les autres réponses à la raréfaction peuvent être qualifiées d’adaptation dites « de résistance » : rester sur le terrain rendu difficile et tenir la mission, mais en s’ajustant aux contraintes locales et à l’intensification des besoins de soins. L’« adaptation » peut alors prendre dif- férentes formes, en premier lieu individuelles : travailler au-delà des heures souhaitées, travailler plus longtemps dans le cycle de vie (cumuler exercice et retraite), déléguer certaines tâches à d’autres professionnels de santé, mais aussi réduire le temps consacré à la formation continue, refuser de nouveaux patients-médecins traitants, voire – pour certains médecins particulièrement exposés travailler moins (sans doute pour se protéger d’une pression excessive). L’organisation en maison de santé pluriprofessionnelle (MSP), qui relève d’une forme d’adaptation plus collective, est souvent vue par les pouvoirs publics comme une adaptation essentielle face à la sous-densité, en attirant les jeunes médecins généralistes libéraux, en favorisant les coopérations entre professionnels de santé, ainsi que la qualité des pratiques. Les entretiens menés dans le cadre du projet Rosam conduisent cependant à nuancer le bénéfice perçu par les MG de l’exercice en maison de santé. Une charge de travail perçue comme importante en MSP tend à tempérer les bénéfices de l’exercice col- lectif. De plus, l’efficacité de la MSP semble conditionnée par son degré d’intégration, qui détermine la nature et l’intensité de la coopération interprofessionnelle.
Malgré la croissance de l’exercice dans des structures pluriprofessionnelles, la coopération et la délégation de tâches restent freinées par l’existence de barrières encore fortes entre les différentes professions de santé probablement parce qu’elles conduisent à une reconfiguration de leurs rôles qui n’est ni toujours bien anticipée ni bien acceptée , et d’un mode de rémunération à l’acte peu enclin à encourager la coopération interprofessionnelle. A cet égard, les difficultés pour expérimenter, dans un contexte d’exercice libéral, des rémunérations forfaitaires et pluriprofessionnelles (Legrand et Pitti, 2024) et le dévelloppement timide des infirmières de pratiques avancée en ville illustrent ces difficultés. La récente loi réformant la profession infirmière6, qui reconnaît les consultations et le diagnostic infirmiers, et la prescription autonome de certains produits et examens, ainsi que la loi Rist7 qui permet sous certaines conditions l’accès direct à des professions paramédicales, définissent un cadre propice à un meilleur développement des prises en charge pluriprofessionnelles, mais il est bien trop tôt pour en observer les effets. De fait, les coopérations pluriprofessionnelles et délégations de tâches ont tardé à être mobilisées en France au regard de l’organisation des soins dans d’autres pays (Suède, Finlande, Royaume-Uni, Pays-Bas, Canada… [Bourgueil et al., 2007]), et sont donc encore à ce titre des solutions émergentes dont le développement est désormais fortement encouragé par les pouvoirs publics.
La revalorisation du paiement à l’acte des MG consécutif à la dernière convention médicale pourrait aussi influencer les comportements individuels et les stratégies d’adaptation des médecins libéraux exerçant dans des territoires sous-dotés. La baisse du temps de travail des MG libéraux va-t-elle se poursuivre, sachant que l’offre de travail des médecins peut s’ajus- ter en fonction des incitations économiques (Andreasen et al., 2013) ? La montée en charge des Communautés professionnelles territoriales de santé (CPTS), qui laissent une grande autonomie d’organisation à la base et s’appuient sur une forme d’auto-régulation des professionnels de santé, permettra-t-elle de favoriser l’émergence de solutions accep- tées et partagées par les professionnels de santé d’un territoire afin de permettre l’accès de tous aux soins ? A défaut, faudra-t-il alors aller vers un encadrement plus volontaire de la part des pouvoirs publics ?
5 A noter que ces médecins ont également réduit leur temps de travail d’environ trois heures entre 2019 et 2022.
6 Promulguée le 27 juin 2025.
7 Promulguée le 19 mai 2023.
Travailler plus ou partir : une étude se penche sur les « stratégie d’adaptation » des généralistes face à la pénurie médicale
Des chercheurs ont observé et analysé quatre grands types d’adaptation des généralistes à la raréfaction de l’offre de soins ces dernières années. L’Institut de recherche et documentation en économie de la santé (Irdes) vient de publier une synthèse de leurs travaux.
08/10/2025 Par Aveline MarquesENREGISTRER DANS VOS SELECTIONS

Comment les médecins généralistes s’adaptent-ils à la raréfaction de l’offre de soins ? Dans un contexte de hausse des besoins (vieillissement de la population, hausse de la prévalence des maladies chroniques) et de baisse de la démographie médicale qui dégrade les conditions d’exercice, des travaux multidisciplinaires, menés entre 2019 et 2023 dans le cadre du projet Rosam*, ont analysé quatre « stratégies individuelles et collectives » adoptées par les généralistes (MG) libéraux.
La première est celle de « l’évitement », rapporte l’Irdes, dans une synthèse de ces travaux. S’intéressant au « turn over » des généralistes à l’échelle des territoires vie-santé, les chercheurs ont observé « un moindre maintien des MG en exercice dans les zones sous-denses (départs en retraite, cessation temporaire d’exercice, mobilité), comparé aux zones mieux dotées », souligne l’Irdes. « Les territoires qui connaissent un manque de MG sont aussi ceux qui subissent le plus de départs de médecins actifs » : le taux de départs hors retraite est « significativement plus élevé dans les territoires les moins bien dotés (taux à 13%) que dans les mieux dotés (11.3%) ».
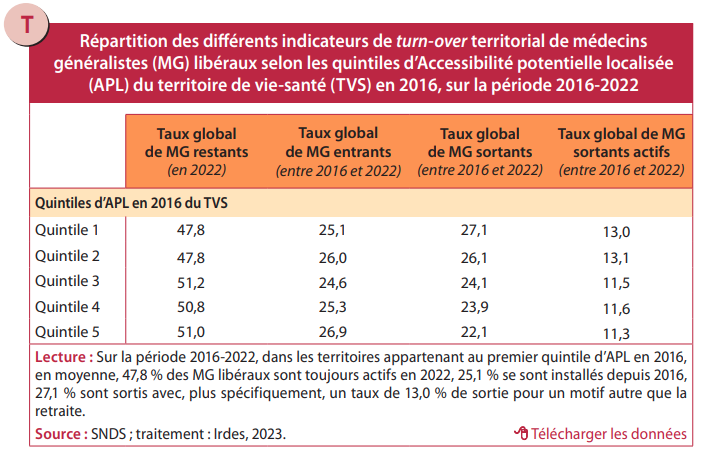
Dans les zones les plus déficitaires, le temps de travail n’est pas plus élevé, mais le travail est plus intense
Ceux qui tiennent bon adoptent des stratégies de « résistance ». « A priori, on aurait pu s’attendre à des temps de travail plus longs dans les zones les plus soumises à la raréfaction de l’offre de soins, avec le fait tendanciel d’un ajustement des médecins sur leur temps personnel, de façon à compenser les tensions », mais ce n’est pas le cas, relève l’Irdes. Le temps de travail est « relativement identique d’une zone à l’autre », en revanche le nombre d’actes effectués est « plus élevé » dans les zones sous-dotées, a montré une étude de 2020 : « L’ajustement se réalise alors par le rythme des consultations (une baisse de la durée), avec un écart du nombre de consultations produites par heure travaillée d’environ 20% en zone sous-dense. »
Une baisse du temps de travail depuis le Covid, plus prononcée en zone sous-dense
Une autre contribution, plus récente, observe une « baisse tendancielle » (-6.5%) du temps de travail hebdomadaire des MG sur la période 2019-2022, pour s’établir en moyenne à 51 heures de travail par semaine. Cette baisse est « plus prononcée » en zone sous-dense, si bien qu’en 2022, la durée moyenne hebdomadaire du temps de travail des MG libéraux y « apparaît même légèrement inférieure ».
Ce « phénomène structurel » « s’explique par les évolutions sociologiques chez les médecins », soulève l’Irdes, qui évoque les « aspirations des jeunes générations à mieux concilier vie personnelle et vie professionnelle » et la « féminisation », mais aussi « une forme de rapprochement par rapport à une évolution sociétale », « récemment influencée par la crise du Covid ». « Cette baisse du temps de travail pourrait toutefois également s’interpréter comme une protection contre l’épuisement professionnel », qui vient « amplifier la baisse structurelle observée dans les zones où la charge de travail est intense ».
Reprenant un concept issu de la littérature sur l’adaptation au changement climatique, les chercheurs parlent alors de « mal-adaptations » : ces adaptations « défensives », qui « apparaissent nécessaires au médecin », « ne profitent pas forcément au patient » voire « aggravent les difficultés sur le territoire ».
Ainsi, les généralistes peuvent « modifier leurs pratiques dans un sens potentiellement défavorable pour la qualité du suivi médical », pointe cette synthèse, qui relève une réduction du temps consacré à la formation continue (-3 points en 2022 par rapport à 2019) pour 50% des généralistes exerçant en zone sous-dense et une baisse de la durée de la consultation pour 27% d’entre eux. D’autres adaptations sont évoquées, telles l’augmentation de l’intervalle entre deux consultations pour un suivi chronique, et le refus de prendre de nouveaux patients en tant que médecin traitant.
« Mais ces adaptations peuvent aussi être positives, les médecins modifiant leur organisation du travail pour améliorer leur efficience, grâce à un exercice plus collectif ou en développant des coopérations pluriprofessionnelles », souligne l’Irdes. C’est le cas de l’organisation en maison de santé, une forme d’adaptation « plus collective », souvent considérée par les pouvoirs publics comme « essentielle face à la sous-densité » car elle attire les jeunes praticiens, favorise les coopérations et la qualité des pratiques. « Les entretiens menés dans le cadre du projet Rosam* conduisent cependant à nuancer le bénéfice perçu par les MG de l’exercice en maison de santé. Une charge de travail perçue comme importante en MSP tend à tempérer les bénéfices de l’exercice collectif », indique la synthèse de l’Irdes.
Reste à voir les effets des récentes évolutions (IPA, loi infirmière, accès direct aux paramédicaux…) et de la revalorisation du C à 30 euros. A ce titre, l’Irdes interroge : « La baisse du temps de travail des MG libéraux va-t-elle se poursuivre, sachant que l’offre de travail des médecins peut s’ajuster en fonction des incitations économiques » ?
*Le projet Rosam (Raréfaction de l’offre de soins et adaptations des médecins généralistes) réunit des chercheurs de l’Irdes, de l’université Paris-Est Créteil et l’Observatoire régional de la santé de Paca.
Auteur de l’article