Déclencher l’accouchement, une pratique qui augmente
Malgré les controverses liées à la médicalisation de la naissance, en France et dans les pays industrialisés, le déclenchement artificiel intervient de plus en plus tôt, dès la trente-neuvième semaine.
Par Nathalie Brafman
Publié le 23 octobre 2024 à 17h00, modifié le 24 octobre 2024 à 01h41 https://www.lemonde.fr/sciences/article/2024/10/23/declencher-l-accouchement-une-pratique-qui-augmente_6358733_1650684.html
C’est une tendance de fond à laquelle aucun pays industrialisé n’échappe. Le déclenchement artificiel de l’accouchement augmente. Si, dans certains cas, il est nécessaire – dépassement du terme, qui, en France, est de quarante et une semaines et cinq jours d’aménorrhée, rupture prématurée de la poche des eaux, hypertension artérielle –, il progresse aussi chez les femmes qui n’ont aucune indication médicale nécessitant un déclenchement. Et peut survenir à quarante semaines, voire à trente-neuf semaines.
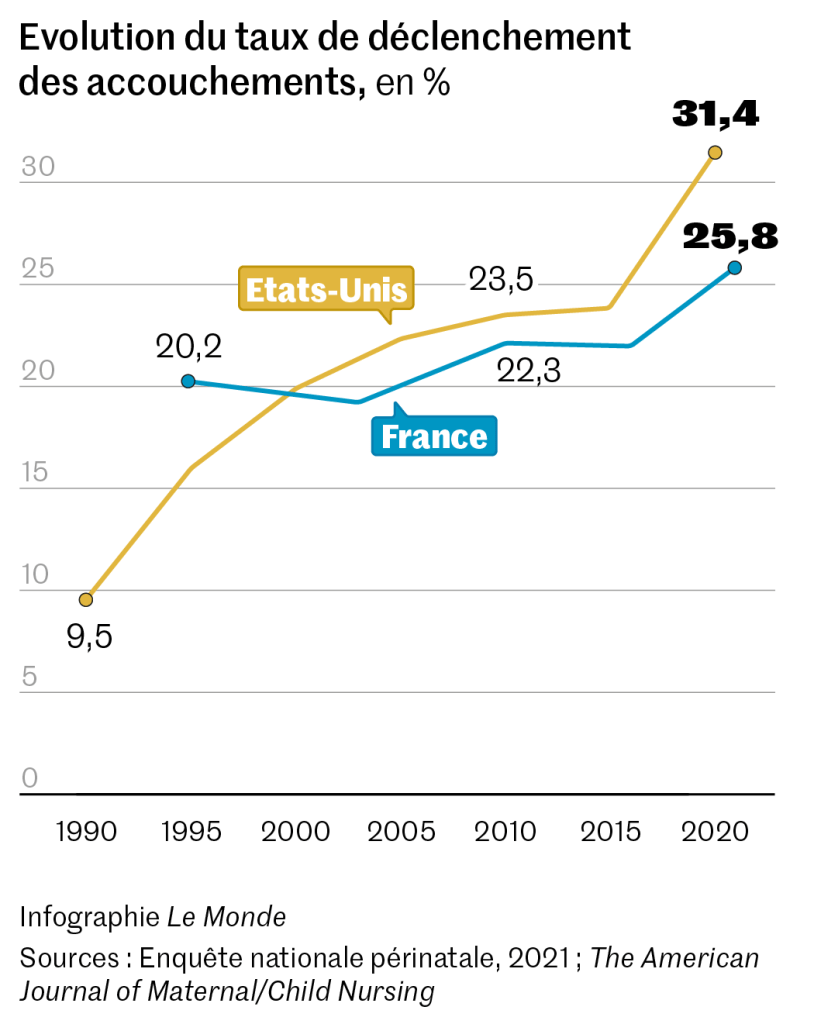
Aux Etats-Unis, le taux de déclenchement a bondi à plus de 30 % en 2020. En Europe, tous les pays sont concernés par une augmentation, même les Scandinaves, réputés pour leur limitation de la médicalisation du travail, qui consiste à provoquer des contractions utérines. Il existe alors plusieurs méthodes, comme l’utilisation intravaginale de prostaglandines ou la pose d’un ballonnet glissé dans le col de l’utérus.
En France, alors que le taux de déclenchement était plutôt stabilisé aux alentours de 22 % entre 2010 et 2016, il a grimpé quasiment à 26 % en 2021, selon les résultats de la dernière enquête nationale périnatale. « On est sans doute largement au-dessus aujourd’hui. Toutes les régions et toutes les maternités, quels que soient leur taille et leur statut, sont concernées », a affirmé Camille Le Ray, gynécologue-obstétricienne à l’hôpital Port-Royal (AP-HP), lors d’une table ronde consacrée au sujet, à l’occasion des Journées nationales de la Société française de médecine périnatale, à Nancy, du 16 au 18 octobre.
Lire aussi (2023) | « Il est impératif de repenser et de réorganiser notre système de soin périnatal »Vous pouvez partager un article en cliquant sur les icônes de partage en haut à droite de celui-ci.
La reproduction totale ou partielle d’un article, sans l’autorisation écrite et préalable du Monde, est strictement interdite.
Pour plus d’informations, consultez nos conditions générales de vente.
Pour toute demande d’autorisation, contactez syndication@lemonde.fr.
En tant qu’abonné, vous pouvez offrir jusqu’à cinq articles par mois à l’un de vos proches grâce à la fonctionnalité « Offrir un article ».
Déclencher l’accouchement, une pratique qui augmente
Malgré les controverses liées à la médicalisation de la naissance, en France et dans les pays industrialisés, le déclenchement artificiel intervient de plus en plus tôt, dès la trente-neuvième semaine.
Par Nathalie Brafman
Publié le 23 octobre 2024 à 17h00, modifié le 24 octobre 2024 à 01h41

C’est une tendance de fond à laquelle aucun pays industrialisé n’échappe. Le déclenchement artificiel de l’accouchement augmente. Si, dans certains cas, il est nécessaire – dépassement du terme, qui, en France, est de quarante et une semaines et cinq jours d’aménorrhée, rupture prématurée de la poche des eaux, hypertension artérielle –, il progresse aussi chez les femmes qui n’ont aucune indication médicale nécessitant un déclenchement. Et peut survenir à quarante semaines, voire à trente-neuf semaines.
Aux Etats-Unis, le taux de déclenchement a bondi à plus de 30 % en 2020. En Europe, tous les pays sont concernés par une augmentation, même les Scandinaves, réputés pour leur limitation de la médicalisation du travail, qui consiste à provoquer des contractions utérines. Il existe alors plusieurs méthodes, comme l’utilisation intravaginale de prostaglandines ou la pose d’un ballonnet glissé dans le col de l’utérus.
En France, alors que le taux de déclenchement était plutôt stabilisé aux alentours de 22 % entre 2010 et 2016, il a grimpé quasiment à 26 % en 2021, selon les résultats de la dernière enquête nationale périnatale. « On est sans doute largement au-dessus aujourd’hui. Toutes les régions et toutes les maternités, quels que soient leur taille et leur statut, sont concernées », a affirmé Camille Le Ray, gynécologue-obstétricienne à l’hôpital Port-Royal (AP-HP), lors d’une table ronde consacrée au sujet, à l’occasion des Journées nationales de la Société française de médecine périnatale, à Nancy, du 16 au 18 octobre.
Lire aussi (2023) | « Il est impératif de repenser et de réorganiser notre système de soin périnatal »
Cette tendance s’est manifestée depuis l’essai américain Arrive, dont les résultats ont été publiés en août 2018, dans The New England Journal of Medicine. L’étude randomisée sur plus de 6 106 femmes nullipares (n’ayant encore jamais accouché) à bas risque a été réalisée par l’équipe de William Grobman, spécialiste en médecine fœtale. Elle avait démontré que le déclenchement à trente-neuf semaines (soit huit mois et demi) permettrait de réduire le taux de césarienne à 18,6 %, contre 22,2 % dans les cas où le travail se déclenche de façon naturelle. Et ce même si le col de l’utérus était totalement fermé. Elle a aussi démontré une baisse du taux de pathologies hypertensives gestationnelles. En revanche, les résultats n’ont montré qu’une différence peu significative concernant la mortalité périnatale.
Questions sensibles
On a longtemps pensé que déclencher augmentait le risque de césarienne, l’essai Arrive a renversé ce paradigme. Conséquence immédiate aux Etats-Unis, le Collège américain des obstétriciens et gynécologues a estimé qu’il était raisonnable de proposer et d’accepter un déclenchement sans indication médicale à trente-neuf semaines.
En France, l’essai de William Grobman a été diversement accueilli. Le déclenchement sans raison médicale avérée est sujet à controverse chez les soignants. Il ravive les questions, toujours très sensibles, sur la médicalisation de la grossesse et de l’accouchement, et sur une médecine paternaliste qui dicterait aux femmes ce qu’elles doivent faire. « Il est nécessaire de respecter le choix des femmes après qu’elles ont eu une information précise. Chaque jour, dans ma maternité [hôpital Saint-Joseph, à Paris], une femme me demande à être déclenchée à trente-neuf semaines pour des raisons diverses. Inversement, certaines femmes qui auraient besoin qu’on les déclenche le refusent. Il faut écouter leurs demandes », indique Elie Azria, chef de servi
Cette tendance s’est manifestée depuis l’essai américain Arrive, dont les résultats ont été publiés en août 2018, dans The New England Journal of Medicine. L’étude randomisée sur plus de 6 106 femmes nullipares (n’ayant encore jamais accouché) à bas risque a été réalisée par l’équipe de William Grobman, spécialiste en médecine fœtale. Elle avait démontré que le déclenchement à trente-neuf semaines (soit huit mois et demi) permettrait de réduire le taux de césarienne à 18,6 %, contre 22,2 % dans les cas où le travail se déclenche de façon naturelle. Et ce même si le col de l’utérus était totalement fermé. Elle a aussi démontré une baisse du taux de pathologies hypertensives gestationnelles. En revanche, les résultats n’ont montré qu’une différence peu significative concernant la mortalité périnatale.
Questions sensibles
On a longtemps pensé que déclencher augmentait le risque de césarienne, l’essai Arrive a renversé ce paradigme. Conséquence immédiate aux Etats-Unis, le Collège américain des obstétriciens et gynécologues a estimé qu’il était raisonnable de proposer et d’accepter un déclenchement sans indication médicale à trente-neuf semaines.
En France, l’essai de William Grobman a été diversement accueilli. Le déclenchement sans raison médicale avérée est sujet à controverse chez les soignants. Il ravive les questions, toujours très sensibles, sur la médicalisation de la grossesse et de l’accouchement, et sur une médecine paternaliste qui dicterait aux femmes ce qu’elles doivent faire. « Il est nécessaire de respecter le choix des femmes après qu’elles ont eu une information précise. Chaque jour, dans ma maternité [hôpital Saint-Joseph, à Paris], une femme me demande à être déclenchée à trente-neuf semaines pour des raisons diverses. Inversement, certaines femmes qui auraient besoin qu’on les déclenche le refusent. Il faut écouter leurs demandes », indique Elie Azria, chef de service de la maternité.
Hugo Madar, gynécologue-obstétricien au CHU de Bordeaux, abonde : « Depuis le milieu du XXe siècle, la grossesse est passée de la sphère de l’intime à un événement clinique complètement encadré par les professionnels de santé. Nous avons une vision très centrée sur l’amélioration de la clinique et l’état de santé, mais peut-être que les patientes désirent d’autres choses pour leur accouchement et nous devons en discuter avec elle. »
Alors, pas question de transposer en France les résultats d’Arrive. « Il nous a semblé important d’avoir nos propres données », explique Loïc Sentilhes, chef du service gynécologie-obstétrique au CHU de Bordeaux. Avec son collègue Hugo Madar, il a lancé, en 2021, French Arrive : un essai randomisé visant à étudier 4 200 femmes nullipares à bas risque sur une trentaine de maternités. Deux groupes sont évalués, celui dont le travail est déclenché à trente-neuf semaines et celui pour qui la prise en charge reste habituelle – trente-neuf semaines de façon naturelle. Le critère de jugement est le taux de césariennes.
« Moins de césariennes »
Néanmoins, il existe quelques différences notables par rapport à l’essai américain : les données des femmes ayant refusé d’être incluses seront prises en compte afin de mettre en évidence un éventuel biais de sélection. De plus, la satisfaction maternelle sera étudiée.
Lire aussi | « Faisons de la santé mentale périnatale l’un des axes forts des politiques de santé publique »
Censé, dans un premier temps, se terminer avant la fin de l’année, l’essai se poursuivra jusqu’en 2027. Loïc Sentilhes reconnaît la difficulté de mobiliser des femmes. Pour l’heure, elles ne sont que 2 800. Dans sa maternité de Bordeaux, le taux d’acceptation n’atteint que 25 %. A Port-Royal, 90 % des femmes éligibles à entrer dans l’essai refusent d’être incluses. « Tout dépend comment on en parle, relève Loïc Sentilhes. L’idée est juste d’informer les femmes. On leur explique les résultats de l’étude américaine. A elles ensuite de choisir. »
Certaines maternités sont plus proactives que d’autres dans le déclenchement. Au CHU de Lille, par exemple, sous l’effet de la publication d’Arrive, le taux est passé de 18 % en 2008 à 30 % aujourd’hui. « On n’a pas constaté une explosion de demandes, mais on a le déclenchement beaucoup plus facile, admet Charles Garabedian, gynécologue-obstétricien. Avant, si une femme avait une protéinurie [protéines dans les urines] à trente-neuf semaines, on contrôlait à quarante puis à quarante et une semaines. Aujourd’hui, on va plus facilement déclencher à trente-neuf semaines. » Mais, pour éviter d’engorger l’accès aux salles de naissance, le service limite désormais à huit déclenchements par jour.
A la maternité de l’hôpital Necker-Enfants malades (AP-HP), la question du déclenchement a été tranchée rapidement. En 2019, un an après la publication d’Arrive, Yves Ville, chef de la maternité, a décidé de le proposer à toutes les femmes nullipares à bas risque, et ce dès la première consultation. « En 2019, le taux d’acceptation était de 20 %. Cinq ans plus tard, il se situe entre 60 et 70 %. On constate moins de césariennes et moins d’anomalies du rythme cardiaque. La durée de la grossesse tend à se réduire. Aujourd’hui, à quarante et une semaines, seulement 10 % des femmes n’ont pas accouché. »
Lire aussi (2023) | Le mystère des nausées pendant la grossesse enfin levé