Face aux déserts médicaux, vingt ans d’hésitations politiques
Lundi 12 juin, une proposition de loi portée par la majorité arrive en lecture à l’Assemblée nationale. Elle veut améliorer l’accès aux soins, en renforçant les obligations des médecins libéraux.
Par Camille Stromboni et Mattea BattagliaPublié aujourd’hui à 05h30, modifié à 17h20
Temps de Lecture 7 min.

Les débats n’ont pas commencé en séance publique à l’Assemblée nationale, mais la tension est déjà montée dans les rangs des médecins libéraux, prompts à dénoncer un « texte mortifère ». La proposition de loi portée par le député Horizons de Seine-et-Marne Frédéric Valletoux, « visant à améliorer l’accès aux soins », qui arrive dans l’Hémicycle ce lundi 12 juin, a réveillé la « grande peur » de tout un secteur : celle d’être mis sous tutelle dans ses modalités d’exercice comme d’installation. Autrement dit, la crainte d’une coercition future pour des professionnels qui placent la liberté au cœur de leur ADN.
Lire aussi : Déserts médicaux : une bataille politique attendue sur la proposition de loi Valletoux
Obliger les acteurs de santé à prendre la « responsabilité » de l’accès aux soins dans chaque territoire, élargir leur implication dans la permanence des soins (soir, week-end et jours fériés), rattacher chacun à une organisation collective (une « CPTS », pour communauté professionnelle territoriale de santé)… Les ingrédients d’une « recette explosive »sont réunis, selon les syndicats libéraux déjà mobilisés contre ce texte.
L’échec récent du « round conventionnel » entre médecins et Assurance-maladie est encore dans toutes les têtes, et l’enjeu est de taille : la proposition de loi a d’ores et déjà le soutien du gouvernement. Dans son discours des « cent jours », le 26 avril, la première ministre, Elisabeth Borne, l’a présentée comme un levier majeur pour améliorer l’accès aux soins.
« C’est la destruction de la médecine libérale, le texte le plus dangereux de l’histoire », tempête Jérôme Marty, à la tête de l’Union française pour une médecine libre-Syndicat. L’histoire, pourtant, se répète. Cela fait des mois que des propositions de loi sont portées par des parlementaires pour tenter de modifier les règles du jeu de l’exercice médical. Et vingt ans que la valse-hésitation se poursuit : le pouvoir politique tente de trouver la parade à des déserts médicaux qui s’étendent, en écartant toujours, in fine, le recours à une contrainte à l’installation des médecins, qui n’en veulent pas.
« On ne les déplace pas comme des pions »
Depuis sa nomination comme ministre de la santé il y a bientôt un an, François Braun a fait sien ce difficile pas de deux. Interrogé sur le recours à des mesures coercitives, il assurait dans nos colonnes que « rien n’est tabou dans les discussions à venir », en septembre 2022. Avant d’ajouter : « En revanche, je reste opposé à la coercition à l’installation. » Quelques mois plus tôt, les déserts médicaux s’étaient imposés aussi dans la campagne présidentielle. Et Emmanuel Macron, candidat à sa réélection, avait joué d’une certaine ambiguïté : écartant tout « système contraignant complet », il avait dans le même temps prôné une forme de régulation, avec l’idée de « stopper les conventionnements dans les zones qu’on considère comme déjà dotées ». Idée, semble-t-il, abandonnée.
Lire aussi : Contre les déserts médicaux, des pistes et des impasses
C’est à l’aune des années 2000 que les déserts médicaux font irruption dans le débat public. Et obligent, depuis, chaque locataire de l’avenue de Ségur à se positionner. Jean-François Mattei, en 2003, s’engage à « prendre le problème à bras-le-corps », en défendant une « large panoplie de mesures incitatives » en faveur des médecins s’installant dans des zones rurales (aides financières, exonération de la taxe professionnelle…). Le ministre, médecin de profession, espère éviter « que ne se créent de véritables déserts sanitaires »
La droite, alors au pouvoir, reste sur cette ligne d’une politique incitative avec, néanmoins, quelques pas de côté. « Je suis résolument opposé à la coercition », s’avance Xavier Bertrand qui occupe le poste de ministre de la santé à la fin du dernier quinquennat de Jacques Chirac, puis sous Nicolas Sarkozy, au début des années 2010. Il use d’un argument factuel encore mis en avant aujourd’hui : un jeune médecin qui s’installe « n’a pas 18 ou 20 ans », « il a déjà une vie, souvent une famille, et on ne les déplace pas comme des pions ». Le « bonus-malus » sur lequel travaille l’Assurance-maladie en 2006, prévoyant une majoration de 20 % des honoraires des généralistes s’installant en zone sous-médicalisée, et une réduction de 20 % pour ceux en zone surdotée, reste lettre morte.
Seule Roselyne Bachelot passe le Rubicon et tente clairement de s’engager dans la voie coercitive. Quelques mois après son arrivée avenue de Ségur, en 2007, elle plaide en faveur d’un « conventionnement sélectif » et met les internes dans la rue. La pharmacienne de profession, qui occupe le ministère de la santé jusqu’en 2010, introduit finalement ce que les médecins appelleront la « taxe Bachelot » – soit 3 000 euros de pénalité annuels pour ceux d’entre eux exerçant en zone surdotée et qui refuseraient de prêter main-forte à des confrères en zone sous-dotée. La mesure fait long feu face à la levée de boucliers des intéressés. « J’étais pour continuer le bras de fer, raconte-t-elle au Monde, quinze ans plus tard. Mais le premier ministre, François Fillon, m’a demandé de lâcher. »

« Les pouvoirs publics restent tétanisés »
Pas si simple, pour la droite, d’aller contre les médecins, qu’elle considère comme son électorat. Ceux-ci sont, en revanche, moins choyés à gauche, analyse le docteur Claude Pigement, ancien responsable santé au Parti socialiste : « La gauche voit en eux un électorat de droite et, longtemps, elle ne s’est que peu intéressée aux sujets de santé, jusqu’à ce que la montée des inégalités ne devienne criante. »
La voix des médecins a toujours porté. « Les pouvoirs publics restent tétanisés face à des médecins qu’ils considèrent comme un puissant relais d’opinion, fait valoir le géographe Emmanuel Vigneron. Il ne faut pas oublier non plus qu’à l’Assemblée nationale, comme au Sénat, les médecins sont surreprésentés. »
Lire aussi : Déserts médicaux : « Les pouvoirs publics restent tétanisés face à des médecins qu’ils considèrent comme un puissant relais d’opinion » *
Sous le quinquennat Hollande, l’idée de coercition ne s’impose pas davantage dans les faits. « Il ne faut pas hésiter à limiter les installations dans les zones denses », avait pourtant affirmé Marisol Touraine en 2009, alors députée socialiste d’Indre-et-Loire. Une fois nommée ministre de la santé, elle n’intègre pas de mesures contraignantes dans la loi qu’elle porte. « Marisol Touraine fait un autre choix, tactique, validé par François Hollande : elle ouvre en priorité les chantiers des dépassements d’honoraire et du tiers payant généralisé. Mais rien sur le volet coercitif d’installation des médecins », reprend Claude Pigement.
Après l’arrivée d’Emmanuel Macron au pouvoir, Agnès Buzyn, aux manettes de la santé, n’a pas d’hésitation. « Tant que je serai ministre de la santé, je me battrai encore et toujours contre toute mesure coercitive », affirme la professeure, en janvier 2019. Elle écarte les tentatives parlementaires d’introduire une obligation de stage en zone sous-dotée pour les internes, dans le cadre de l’examen du projet de loi « Ma santé 2022 ».
Les « gilets jaunes » et le grand débat, durant lequel le sujet a été poussé de nouveau, n’y changeront rien. « Répartir la pénurie de médecins est impossible : il manque des médecins dans toutes les spécialités et tous les territoires », défend alors la ministre. Dans la même veine, son successeur, Olivier Véran, médecin neurologue, se refuse à toute mesure coercitive au nom de leur inefficacité.
6 millions de Français sans médecin traitant
Priment, donc, les mesures incitatives financières : selon l’Assurance-maladie, 5 000 médecins généralistes – sur 10 000 exerçant en zone sous-dotée – en ont bénéficié ces cinq dernières années, en premier lieu sous la forme d’une aide à l’installation de 50 000 euros. L’enveloppe globale représente 90 millions d’euros depuis 2017. « D’autres leviers sont essentiels », tient à souligner le directeur général de l’Assurance-maladie, Thomas Fatôme, rappelant le développement des maisons de santé pluriprofessionnelles ou encore le recours aux assistants médicaux.
Les infirmiers comme les kinésithérapeutes se plient, eux, à une régulation à l’installation mise en place en 2012. Mais leur dynamique démographique, « favorable », souligne-t-on à l’Assurance-maladie, n’a « rien à voir » avec celle des médecins, dont la pénurie ne cesse de s’aggraver.
A chaque quinquennat qui passe, les chiffres paraissent plus alarmants. Ainsi, 6 millions de Français sont aujourd’hui sans médecin traitant. Près de 60 départements sur 100 se retrouvent avec une desserte de seulement un médecin généraliste pour 1 000 à 2 000 patients. Ils étaient 48 il y a cinq ans. Concernant les spécialistes, le tableau est tout aussi inquiétant : une quarantaine de départements sont sous le seuil critique de 40 médecins pour 100 000 habitants, avec des écarts grandissants entre territoires.
Face au constat, que faire ? Incitation versus coercition : même une note officielle de la direction de la recherche, des études, de l’évaluation et des statistiques, qui tente une comparaison internationale, ne permet pas de trancher. Ces « leçons de la littérature » tirées des cas américain, canadien ou encore des pays nordiques, publiées en décembre 2021, se retrouvent brandies par les partisans de la coercition comme par ses adversaires. Les premiers retiennent ainsi les « résultats décevants » des incitations financières et la « distribution plus équilibrée » que permet la « régulation de l’installation ». Les opposants ont, eux, le souci de souligner qu’elle « n’évite cependant pas les pénuries locales » de médecins.

Les lignes politiques ont bougé
Le débat s’apprête donc à reprendre. Et, déjà, les mêmes arguments résonnent. « Je ne suis pas contre l’idée de régulation, assure le député Frédéric Valletoux, porteur de la proposition de loi qui rouvre la discussion au Parlement. Sauf qu’il n’y a plus grand-chose à réguler : répartir différemment la misère, ça n’améliorera pas la situation. »
L’ancien président de la Fédération hospitalière de France avait hérité, en début d’année, d’un texte plus offensif, rédigé par l’ancien député Horizons de Charente Thomas Mesnier. Il y était question d’une « autorisation » d’installation et du principe d’une « arrivée pour un départ » en zone surdotée. Façon d’y conditionner toute nouvelle installation à un départ à la retraite. Mais alors que les négociations conventionnelles entre les syndicats de libéraux et l’Assurance-maladie s’envenimaient – elles ont, depuis, tourné court –, le député Valletoux a préféré, au printemps, retirer le texte de l’agenda parlementaire, en signe d’apaisement, pour le retravailler. Une valse-hésitation de plus.
Les lignes politiques ont néanmoins bougé jusque sur les bancs du parti présidentiel, où certains parlementaires n’hésitent plus à soutenir d’autres leviers que ceux purement incitatifs. La nouvelle proposition de loi portée par le député socialiste de Mayenne Guillaume Garot, qui a fait des déserts médicaux son cheval de bataille depuis 2016, en témoigne : elle a réuni, autour du projet de « régulation » de l’installation des médecins, plus de 200 signatures à ce jour. « De tous les partis républicains », soutient le député. A défaut de voir son texte examiné en séance, l’élu et ses cosignataires comptent porter le fer en déposant des amendements à la proposition de loi Valletoux. Autant de motifs d’inquiétude pour les médecins et le gouvernement. Celui-ci aimerait éviter l’ouverture d’un nouveau conflit avec le monde libéral, alors qu’ont déjà résonné des appels à « fermer les cabinets » et des menaces de « déconventionnement massif ». Comme un air de déjà-vu.
Le visionnage de cette vidéo est susceptible d’entraîner un dépôt de cookies de la part de l’opérateur de la plate-forme vidéo vers laquelle vous serez dirigé(e). Compte-tenu du refus du dépôt de cookies que vous avez exprimé, afin de respecter votre choix, nous avons bloqué la lecture de cette vidéo. Si vous souhaitez continuer et lire la vidéo, vous devez nous donner votre accord en cliquant sur le bouton ci-dessous.Lire la vidéo
Camille Stromboni et Mattea Battaglia
*Déserts médicaux : « Les pouvoirs publics restent tétanisés face à des médecins qu’ils considèrent comme un puissant relais d’opinion »
Pour le géographe Emmanuel Vigneron, spécialiste de la santé, la puissance publique doit rompre avec un discours d’impuissance face aux pénuries de médecins dans les territoires les moins attractifs, une tendance qui se renforce depuis les années 2000.
Propos recueillis par Camille StromboniPublié aujourd’hui à 10h00 https://www.lemonde.fr/societe/article/2023/06/12/deserts-medicaux-les-pouvoirs-publics-restent-tetanises-face-a-des-medecins-qu-ils-considerent-comme-un-puissant-relais-d-opinion_6177243_3224.html
Temps de Lecture 3 min.

Emmanuel Vigneron, géographe et historien spécialiste de la santé, revient sur l’émergence du problème de la répartition des médecins sur le territoire. « Au début des années 2000, le nombre de médecins n’augmente plus qu’à la marge, il diminue, même, dans les rangs des généralistes », décrit-il, alors qu’en parallèle « les besoins ne cessent d’augmenter, avec une population qui vieillit et une demande de soins en hausse ». C’est à ce moment-là que l’accès aux soins devient difficile, au-delà des campagnes et des banlieues, dans de nombreuses petites villes.
Lire aussi : Face aux déserts médicaux, vingt ans d’hésitations politiques
La question de la répartition des médecins est-elle récente dans le débat public ?
Le monde politique a commencé à se soucier desdéserts médicaux il y a vingt ans. Mais ils existent depuis bien plus longtemps, c’est un vieux sujet. Il est possible de remonter jusqu’à la Révolution française, période durant laquelle la question de la rareté de l’offre se pose dans la campagne profonde. Au XIXe siècle, les banlieues en pleine croissance souffrent à leur tour du manque de médecins. La puissance publique invente les centres de santé pour tenter d’y répondre.
A partir de la Libération, on a cru que le problème de la mauvaise répartition se résoudrait de lui-même grâce à l’augmentation du nombre de médecins. C’était les « trente glorieuses », le nombre de médecins explosait. Jusqu’aux années 1970 : avec le choc pétrolier et l’activité économique qui ralentit, les dépenses de santé sont alors jugées dispendieuses et les pouvoirs publics mettent en place la contrainte du numerus clausus [un nombre d’étudiants autorisés à poursuivre en études de médecine]. Un étau proposé à l’origine à la rentrée 1969 par les facultés de médecine, qui veulent éviter la contamination de Mai 68 en leur sein, la pléthore d’étudiants, la dévalorisation de leur profession… Au fil des ans, l’étau de resserre, pour arriver à 3 500 places seulement en 1993. Et à la fin des années 1990, on se retrouve mécaniquement avec une progression de la population médicale qui ralentit.
Pourquoi les déserts médicaux s’imposent-ils comme un sujet central en matière de santé ?
Au début des années 2000, le nombre de médecins n’augmente plus qu’à la marge, il diminue, même, dans les rangs des généralistes – ce sont les effets du numerus clausus le plus resserré de la décennie précédente. En parallèle, les besoins ne cessent d’augmenter, avec une population qui vieillit et une demande de soins en hausse. C’est à ce moment-là que le problème de la répartition des médecins sur le territoire se fait jour.
Au-delà des campagnes et des banlieues, où la désertification s’accentue, on assiste alors à une extension des zones concernées par le manque de médecins : de nombreuses petites villes sont désormais touchées. On a pourtant 180 000 médecins, il n’y en a jamais eu autant ! C’est bien le signe qu’ils sont mal répartis.
Lire aussi : La pénurie de généralistes, symptôme de la progression des « déserts médicaux » en ville comme à la campagne **
La population des nouveaux médecins devient principalement issue des classes aisées et urbaines et elle se concentre d’autant plus dans les grandes agglomérations. Les pouvoirs publics continuent néanmoins de croire qu’avec la croissance du nombre de médecins, ils vont finir par se répandre partout. C’est l’idée de faire confiance aux lois du marché, les professionnels devant dès lors suivre une tendance naturelle et ne pas s’installer les uns à côté des autres pour ne pas subir trop de concurrence.
Mais l’ouverture des vannes n’a jamais abouti à cela. Les médecins y ont répondu par une hyperspécialisation, avec la création de dizaines de spécialités. Ils ont pu ainsi continuer à s’agglomérer dans les métropoles, sans perdre d’intérêt économique.
Comment la puissance publique réagit-elle face à cette aggravation des inégalités ?
Les premières mesures pour tenter d’enrayer la désertification apparaissent en 2003, avec l’ordonnance « Mattei », du nom du ministre de la santé de l’époque [Jean-François Mattei]. Il s’agit de mesures incitatives à l’installation, ciblées principalement sur les zones rurales. Depuis, chaque ministre fait son plan : des aides, des bourses, des incitations, des soutiens… Mais aucun n’a mis en place de régulation ou de coercition, on ne touche pas à la liberté d’installation.
La grande grève des médecins libéraux, en 2002, fait toujours peur aux gouvernants. Les pouvoirs publics restent tétanisés face à des médecins qu’ils considèrent comme un puissant relais d’opinion, comme ont pu l’être les curés au XIXe siècle. Il ne faut pas oublier non plus qu’à l’Assemblée nationale, comme au Sénat, les médecins sont surreprésentés.
Aujourd’hui, la question se pose néanmoins différemment : la ressource médicale se tarit toujours plus, en particulier chez les généralistes, et le désert est partout ou presque.
Mais il faut arrêter avec le discours d’impuissance et, à l’inverse, passer à la vitesse supérieure ! Si la République a été voulue pour libérer l’initiative individuelle, telle que celle des médecins, il n’en reste pas moins que quand cette dernière fait défaut, la puissance publique doit s’y substituer pour assurer la réalisation de ses grands principes. En matière de santé, c’est l’égalité d’accès aux soins. Et cela peut se faire par la création de centres de santé, où exercent des médecins salariés.
Lire l’entretien : Déserts médicaux : « Le problème majeur reste la répartition des médecins sur le territoire » ***
***Déserts médicaux : « Le problème majeur reste la répartition des médecins sur le territoire »
Pour le professeur Patrice Diot, doyen de la faculté de médecine de Tours, les difficultés d’accès aux soins pour de nombreux Français constituent une situation qui « n’est plus tenable ».
Propos recueillis par Camille StromboniPublié le 14 mars 2022 à 11h05 https://www.lemonde.fr/societe/article/2022/03/14/deserts-medicaux-le-probleme-majeur-reste-la-repartition-des-medecins-sur-le-territoire_6117438_3224.html
Temps de Lecture 4 min.
Patrice Diot, doyen de la faculté de médecine de Tours et ancien président de l’Observatoire national de la démographie des professions de santé, estime que l’augmentation du nombre de médecin formé ne suffira pas. Il faut désormais faire preuve de « courage politique », selon lui, et se diriger vers une « régulation » de l’installation des médecins sur les territoires, pour les jeunes médecins, mais aussi les plus vieux, en jouant sur le conventionnement.
Les déserts médicaux s’étendent dans les territoires ruraux, et aussi en ville. Comment en est-on arrivé là ?
Nous sommes dans une situation de démographie médicale catastrophique sur de nombreux territoires, dont la région Centre-Val de Loire en tout premier lieu. La situation n’est plus tenable et je comprends le malaise de la population, la société est au bord de l’explosion, il faut des mesures d’urgence.
Cela s’explique en grande partie par le fait que depuis cinquante ans, le numerus clausus [le nombre d’étudiants autorisés à poursuivre des études de médecine] a été utilisé par les pouvoirs publics comme un outil de régulation, ce qui était absurde. Résultat : nous sommes arrivés à ce niveau extrêmement bas de 3 500 places en médecine à la fin des années 1990. On estimait alors qu’il y avait trop de médecins en France, on leur imputait les comptes déficitaires de l’Assurance-maladie.
Depuis, on desserre l’étau, on a atteint 7 000 à 8 000 jeunes formés dans les années 2010, mais le mal était fait, le déficit s’est creusé à un niveau tel qu’il explique encore nos difficultés actuelles.
Une réforme du numerus clausus, remplacé par un « numerus apertus » plus élevé fixé par les universités, a été enclenchée en 2020. Est-ce suffisant ?
L’augmentation du nombre d’étudiants a effectivement été importante, avec 10 500 étudiants entrés en deuxième année de médecine en 2021, soit 20 % de plus qu’en 2020. Plusieurs candidats à la présidentielle soutiennent qu’il faut aller plus loin, en formant par exemple « 20 000 médecins », mais nous sommes arrivés, en l’état actuel des moyens des facultés de médecine, au maximum de ce que nous pouvons faire en termes de formation sans en dégrader sa qualité.
Surtout, a-t-on besoin de former le double de médecins ? Je n’en suis pas sûr. Mécaniquement, ce problème du nombre devrait se régler dans les années qui viennent. Il y a de bonnes raisons de penser que, dans dix à quinze ans, avec le niveau actuel, ce sera bon, même si je vois bien que ce message n’est pas entendable aujourd’hui. Même en tenant compte du fait qu’un départ à la retraite d’un généraliste ne serait compensé aujourd’hui que grâce à deux ou trois médecins – les jeunes générations ayant un volume horaire moins important et souhaitant préserver un équilibre entre vie professionnelle et vie personnelle. Ou encore même avec le vieillissement de la population, nécessitant plus de soins, et des maladies chroniques plus nombreuses à suivre.
Lire aussi A Marseille, galère générale pour trouver un médecin traitant
Il faut rappeler que nous avons aujourd’hui une densité médicale – le nombre de médecins par rapport à la population – qui n’est que légèrement inférieure à celle de pays comparables au nôtre. Si on voit les déserts s’étendre, ce n’est pas seulement en raison du nombre insuffisant de médecins, le problème majeur reste celui de leur répartition. Des inégalités épouvantables demeurent entre territoires.
Comment surmonter ce problème de la répartition des médecins, sachant qu’ils sont nettement opposés à toute coercition à l’installation ?
Il va falloir faire preuve de courage politique. Tout d’abord, il n’y a pas aujourd’hui de zones véritablement surdotées, la solution ne peut donc être d’aller chercher les médecins d’un territoire pour les déplacer ailleurs. Il faut amener ceux qui s’installent et vont s’installer ces prochaines années à rejoindre des zones sous-denses.
Mais je suis contre la coercition brutale et aveugle. Encore plus si elle est ciblée seulement sur les jeunes médecins, qui n’ont pas à faire les frais de cinquante ans d’impérities politiques. Cela serait d’ailleurs contre-productif, car ils partiront ailleurs ou vers d’autres modes d’exercice.
Déserts médicaux : en Ile-de-France, 62,4 % de la population en zone « rouge »
En revanche, il faut introduire une régulation à l’installation. Et ce pour tout le monde, tous les médecins doivent participer à la résolution du problème. Les propositions de certains candidats sur la mise en place d’une quatrième année de stage pour les internes de médecine générale, qui pourraient être orientés vers ces territoires, doivent être discutées avec les étudiants. C’est une idée intéressante. Il faut aussi d’autres dispositifs, comme une régulation de l’accès au conventionnement en secteur 2 [avec dépassement d’honoraire], afin d’orienter l’installation là où les besoins sont les plus forts.
Le corps médical est le seul corps professionnel totalement libre de son installation, il faut évoluer, mais dans une concertation réelle et respectueuse de toutes les parties prenantes, les jeunes notamment, qui sont l’avenir de notre système de santé.
Vous pouvez partager un article en cliquant sur les icônes de partage en haut à droite de celui-ci.
La reproduction totale ou partielle d’un article, sans l’autorisation écrite et préalable du Monde, est strictement interdite.
Pour plus d’informations, consultez nos conditions générales de vente.
Pour toute demande d’autorisation, contactez syndication@lemonde.fr.
En tant qu’abonné, vous pouvez offrir jusqu’à cinq articles par mois à l’un de vos proches grâce à la fonctionnalité « Offrir un article ».
**La pénurie de généralistes, symptôme de la progression des « déserts médicaux » en ville comme à la campagne
Face à un problème de plus en plus aigu, de nombreux candidats à la présidentielle brandissent la contrainte à l’installation pour les médecins. Une solution, écartée jusqu’ici par le gouvernement, qui provoque l’opposition dans la communauté médicale.
Par Camille StromboniPublié le 14 mars 2022 à 03h10, modifié le 14 mars 2022 à 15h19

En matière de santé, il n’est pas un programme électoral dans lequel le sujet des déserts médicaux ne figure en tête. La pénurie de médecins « est un des problèmes les plus importants aujourd’hui de notre pays », reconnaissait ainsi Emmanuel Macron en décembre, assurant qu’il ne « laissera[it] pas des déserts médicaux supplémentaires se faire ». Le chef de l’Etat, dans sa lettre de candidature diffusée jeudi 3 mars, a de nouveau promis de les faire « reculer ».
Depuis 2017, les fractures n’ont pourtant cessé de se creuser. Au premier rang, pour accéder à l’un des premiers chaînons du soin : le médecin généraliste. Selon les indicateurs calculés par le géographe de la santé Emmanuel Vigneron, à partir de données publiques, l’érosion s’est accélérée entre 2017 et 2021.
La densité médicale par département, soit le nombre de médecins généralistes (libéraux exclusifs et exercice mixte) par rapport à la population, a diminué en moyenne de 1 % par an en France sur cette période. La baisse moyenne s’élevait à 0,77 % sous le quinquennat précédent. Les trois quarts des 100 départements français voient leur situation se dégrader, seuls dix-sept se trouvent en stagnation, huit en amélioration.


La séparation entre un sud mieux doté, et un nord et un centre de la France en souffrance, se confirme
Dans la vingtaine de départements où la chute a été la plus rude, la desserte est alarmante, elle atteint un médecin pour quelque 1 400 habitants en moyenne – contre un pour 1 025 à l’échelle nationale. En première ligne apparaissent les territoires ruraux et hyper-ruraux, comme l’Orne, la Charente, l’Aube, la Sarthe ou encore l’Yonne. Viennent aussi des espaces urbains défavorisés comme la Seine-Saint-Denis, où l’on descend au taux extrême d’un médecin pour 1 683 habitants. Quelques départements urbains jusque-là relativement préservés ne le sont plus, comme les Hauts-de-Seine, où les chiffres continuent de plonger (2,76 % par an, avec un médecin pour 1 312 habitants).
Lire aussi Déserts médicaux : en Ile-de-France, 62,4 % de la population en zone « rouge »
« Dans les départements déjà les plus fragiles, la situation est tragique, juge le professeur Emmanuel Vigneron. C’est en effet dans ces territoires les plus mal lotis que la dégradation est la plus prononcée. » La séparation entre un sud mieux doté, et un nord et un centre de la France en souffrance, se confirme. « Mais les départements du pourtour méditerranéen, longtemps considérés comme privilégiés, connaissent pour la première fois un véritable affaiblissement », pointe le géographe.
« Taches d’huile »
Le nombre de départements en grande difficulté augmente : 57 se retrouvent désormais avec une desserte de seulement un médecin pour 1 000 à 2 000 patients environ, contre 48, cinq ans plus tôt. « Les déserts s’étendent, comme des taches d’huile, constate Emmanuel Vigneron. On voit bien que les mesures mises en place jusqu’ici, principalement des aides financières à l’installation en territoire sous-dense, sont loin de suffire. »


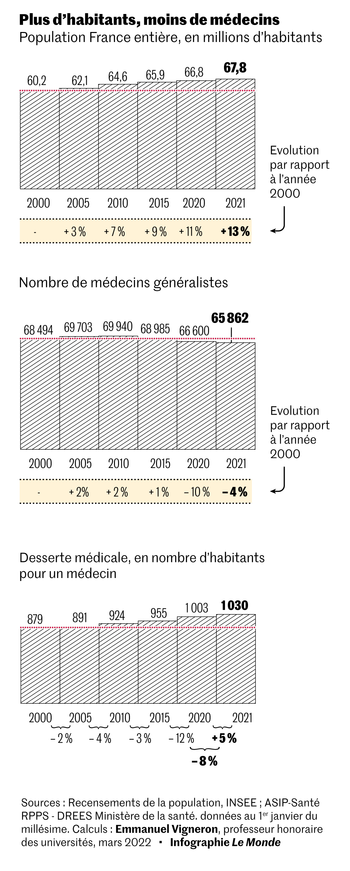
Le nombre de médecins généralistes retenus pour calculer les indicateurs ci-contre correspond aux libéraux exclusifs et en exercice mixte, soit les deux tiers des 100 621 praticiens en 2021. Ne sont pas comptabilisés les généralistes « salariés », qui exercent principalement à l’hôpital.
Infographie Le Monde
Sources : Hecensements de la population, Insee ; ASIP-Santé RPPS – Drees ministère de la santé. données au 1er janvier du millésime.
Calculs : Emmanuel Vigneron, professeur honoraire des universités, mars 2022
Quels que soient les indicateurs retenus, chacun ayant ses limites, les signaux sont au rouge. En mars, ce sont 6,3 millions de patients qui se trouvent sans médecin traitant, selon les chiffres de l’Assurance-maladie, soit 11 % de la population d’assurés, contre 5,1 millions en 2017. Selon une étude de la direction statistique du ministère de la santédatant de 2018, 3,8 millions de personnes habitent un territoire sous-doté. Ils sont 7,4 millions, selon une enquête de l’Association des maires de France-Mutualité française portant sur la même année.
Lire aussi A Marseille, galère générale pour trouver un médecin traitant
L’espoir d’une amélioration s’éloigne toujours plus. « Les perspectives ne sont pas bonnes, on pensait que ça allait commencer à s’améliorer après 2025, mais cela va finalement se détériorer au moins jusqu’aux années 2030, selon les dernières prévisions », rapporte le docteur Luc Duquesnel, du syndicat Les Généralistes-Confédération des syndicats médicaux français (CSMF).
Le cocktail amer est bien connu, entre une démographie médicale déclinante, avec des départs à la retraite non compensés par des arrivées suffisantes de jeunes médecins, à la suite du resserrage extrême du numerus clausus [le nombre d’étudiants autorisés à poursuivre en médecine] dans les années 1990, et une population qui augmente et vieillit, dont les pathologies chroniques, nécessitant plus de soins, sont plus nombreuses. Sans oublier une évolution sociétale : les jeunes médecins n’ont pas forcément envie de faire autant d’heures que leurs aînés.
Lire aussi A l’hôpital, ces futurs médecins qui ne veulent plus tout sacrifier à leur métier
Contraindre les internes
« Il y a vingt ans, les déserts médicaux, c’était avant tout les zones rurales, mais aujourd’hui beaucoup de zones urbaines sont aussi touchées », pointe Luc Duquesnel. « Nous voyons désormais des cœurs de ville, à Toulouse, à Bordeaux, à Paris… avec des difficultés d’accès aux soins », abonde Patrick Bouet, à la tête de l’ordre des médecins.
Signe de la gravité de la situation, la question de la « coercition » apparaît désormais moins taboue à la lecture des programmes à l’élection présidentielle. Faut-il obliger les médecins à s’installer dans les déserts médicaux ? L’idée figure sous différentes formes chez de nombreux candidats, de gauche comme de droite. En visant souvent les jeunes médecins : la volonté de contraindre les internes (après la sixième année d’étude) à une année de stage dans les territoires sous-denses apparaît chez la candidate du parti Les Républicains (LR) Valérie Pécresse, sous le vocable des « docteurs juniors », comme chez Anne Hidalgo (Parti socialiste, PS), cette dernière préconisant dans le même temps de doubler leur rémunération avec un statut de « médecin assistant ». L’écologiste Yannick Jadot envisage même d’étendre cette contrainte aux deux premières années d’exercice.
Jean-Luc Mélenchon (La France insoumise, LFI) va dans le même sens en proposant lui que « les étudiants en médecine soient pris en charge par l’Etat avec une paye normale comme le smic, et ensuite ils doivent dix années à l’Etat, sans possibilité de les racheter ».
Au-delà des jeunes, le communiste Fabien Roussel défend un « conventionnement sélectif » des médecins, pour limiter les installations dans les zones denses, de même que Yannick Jadot ou encore Marine Le Pen (Rassemblement national, RN), qui prône un « plus haut taux de remboursement de la sécurité sociale » en désert médical qu’en territoire à forte densité.
Plusieurs candidats brandissent dans le même temps la nécessité de former plus de médecins. Valérie Pécresse fixe la barre à 20 000 par an, soit le double du niveau actuel, quand Eric Zemmour (Reconquête !) vise le « recrutement de 1 000 médecins salariés dans les centres médicaux » des territoires en difficultés.
Propositions « creuses », « vouées à l’échec »
Dans les rangs des élus locaux, le sujet de la contrainte n’est plus tabou depuis longtemps. Guillaume Garot (PS), député de Mayenne, est le dernier en date à avoir déposé une proposition de loi dite « d’urgence contre la désertification médicale », rejetée le 20 janvier à l’Assemblée nationale. Il y défendait un « conventionnement sélectif »pour limiter l’installation dans les zones les plus dotées et une obligation d’exercice durant la dernière année d’internat des jeunes médecins, ainsi que les deux suivantes, en territoire sous-dense. « Pourquoi la régulation marcherait pour d’autres professions libérales, comme les pharmaciens ou les notaires, mais pas pour les médecins ? », interroge-t-il.
Dans la communauté médicale, cependant, la coercition est vue comme un véritable repoussoir. Des propositions « creuses », « vouées à l’échec », « absolument rien de neuf », écarte-t-on dans les rangs syndicaux. « La contrainte, ça ne marche pas », défend-on chez les médecins. « Cela aurait pu être envisagé il y a quinze ou vingt ans, comme chez les pharmaciens, mais aujourd’hui, en situation de pénurie, ça n’a aucun sens, martèle Jacques Battistoni, de MG France, principal syndicat chez les médecins généralistes. Restreindre la possibilité de s’installer au seul remplacement des médecins partant à la retraite ne bénéficierait qu’aux zones les mieux pourvues. »
Lire aussi la tribune : « Contre les déserts médicaux, il faut refonder le contrat entre la nation et nos médecins »
Chez les syndicats de même qu’à l’ordre des médecins, on se dit néanmoins plus ouvert à l’idée d’une quatrième année de stage en territoire sous-doté pour les quelque 3 500 internes de médecine générale. « Il doit s’agir d’une année de professionnalisation, avec des lieux de stage réellement attractifs », et « la possibilité de percevoir des honoraires », précise Jacques Battistoni.
L’idée est cependant impopulaire chez les principaux intéressés. « Un ministre de la santé n’a jamais envie de provoquer une guerre avec les jeunes médecins », fait remarquer un observateur du monde de la santé. « Les conditions ne sont pas réunies pour créer une vraie année de formation, pointe Marina Dusein, porte-parole de l’Isnar-IMG (intersyndicale des internes en médecine générale). Nous avons déjà à peine les terrains de stages suffisants aujourd’hui, envoyer des internes dans des territoires où il n’y a aucun médecin pour les superviser, ça n’a pas de sens.»
Assistants médicaux
Chez les jeunes comme chez les aînés, on met en avant d’autres mesures bien connues, mais moins spectaculaires, qui doivent permettre de « gagner du temps médical ». « La situation s’est aggravée sous le quinquennat mais nous disposons désormais de tous les outils nécessaires », estime Jacques Battistoni. Le gouvernement, qui a exclu toute contrainte à l’installation depuis le début du mandat d’Emmanuel Macron, récusée comme une « fausse bonne idée » et une « mesure simpliste », s’est attaché à déployer différents dispositifs.
Figure en premier lieu les assistants médicaux : ces « aides-soignants de ville », qui permettent aux médecins de prendre souvent jusqu’à 20 % de patients en plus, grâce à un soutien notamment administratif, et sont financés en grande partie par l’Assurance-maladie. Ainsi, 2 700 contrats ont été signés depuis 2019, soit un résultat encore en deçà de l’objectif gouvernemental fixé à 4 000 en 2022.
« Cela a permis la prise en charge de 500 000 patients supplémentaires par un médecin traitant, pointe Thomas Fatôme, directeur de la Caisse nationale de l’Assurance-maladie (CNAM). La crise sanitaire a ralenti les choses, mais nous signons actuellement 50 contrats par semaine, la dynamique est là. » Selon les chiffres du gouvernement, ce sont aussi 1 881 maisons de santé pluriprofessionnelles, permettant un travail coordonné, source d’attractivité pour de jeunes médecins, qui jalonnent le territoire, contre un millier cinq ans plus tôt.
Lire aussi Déserts médicaux : « Le problème majeur reste la répartition des médecins sur le territoire »
D’autres résultats restent plus limités : une centaine de postes seulement d’infirmiers en pratique avancée (IPA), qui accompagnent sur le suivi des malades chroniques, ont été créés en médecine de ville. Ou encore 240 communautés professionnelles territoriales de santé, vouées elles aussi à favoriser un exercice coordonné. « Il faut accélérer sur toute cette gamme de mesures, reconnaît Thomas Fatôme, citant encore le développement de la télémédecine. Mais ce ne sont pas des pansements sur une jambe de bois, il s’agit de solutions structurelles. »
« Anticiper la catastrophe »
Reste la disposition phare actée sous le quinquennat qui n’aura, elle, qu’un effet à long terme, d’ici une décennie : la « suppression » du numerus clausus, remplacé par un numerus apertus fixé notamment à l’échelle des universités. Ce qui a donné lieu à une augmentation de près de 20 % du nombre d’étudiants autorisés à poursuivre en médecine – 10 500 à la rentrée 2021.
Sources : Recensements de la population, INSEE; ASIP.Santé RPPS-DREES Ministère de la santé. données au 1e janvier du millésime
valculs : Emmanuel Vigneron, protesseur honoraire des universites, mars 2022
Au ministère de la santé, on persévère dans la défense de ces « solutions qui fonctionnent », en envisageant les « marges de manœuvre » des années qui viennent dans ce « gain de temps médical » avec des « délégations de tâches ». A mille lieues de toute coercition, jugée inopérante « en situation de rareté de la ressource médicale ». « On continue de payer une grosse erreur sur le numerus clausus qu’il aurait fallu supprimer bien avant, défend-on avenue de Ségur. Mais il n’existe pas de solution miracle qui peut régler le problème en six mois, ce serait mentir que de le laisser penser. »
Lire aussi Article Fin du numerus clausus en médecine : une promesse en trompe-l’œil
Dans les territoires ruraux néanmoins, le sentiment se renforce que ces instruments sont loin de suffire. « J’ai la chance d’être adossée à un pôle de santé, il a recruté cette année un infirmier en pratique avancée », témoigne la docteure Françoise Lemaignen. Mais la praticienne, installée depuis trente-trois ans à Jublains (Mayenne), part à la retraite en juin, et ne trouve pas de successeur. « Le pôle devrait permettre de trouver des solutions à certains de mes patients, mais ce n’est pas extensible à l’infini », constate cette médecin de campagne qui soigne 1 300 patients. Dans son département, parmi les plus en souffrance du pays, c’est le branle-bas de combat pour essayer de trouver des généralistes. A quelques kilomètres à peine, sur le territoire d’Evron, « trois médecins sur huit s’en vont », dit-elle. Un groupe de travail a été mis en place avec les élus, les citoyens, d’autres soignants, et une campagne de communication a été lancée en mars.
Même scénario, ou presque, à 800 kilomètres au sud, dans les Cévennes, au Vigan (Gard), où cela fait trois ans qu’on cherche des remplaçants. Le territoire a beau ne pas apparaître parmi les départements les plus désertés, il s’agit « d’anticiper la catastrophe », alerte le docteur Antoine Brun d’Arre, 59 ans, qui a monté la maison de santé de ce territoire aux 12 000 âmes. « Sur six médecins, l’un a annoncé son départ à la retraite à la fin de l’année, un autre a 71 ans, un troisième a 68 ans et des problèmes de santé », résume-t-il.
Contrairement aux voix majoritaires de sa profession, le médecin ne se dit pas opposé à la mise en place d’une « contrainte » à l’installation. « A condition qu’on définisse aussi des services publics obligatoires dans ces territoires, précise-t-il. L’Etat a une responsabilité énorme, ça ne peut reposer que sur les médecins. »
Lire aussi « On va nous laisser mourir » : Mantes-la-Ville, un désert médical urbain
BILLET DE BLOG 9 JUIN 2023
Une piste contre les déserts médicaux ?
Un groupe de députés « transpartisans » a élaboré une proposition de loi régulant les installations de médecins pour lutter contre les déserts médicaux. Ils ont déposé hier leur texte à l’Assemblée Nationale. Il faut s’attendre à un tollé venant de médecins défendant leur « liberté ». Le groupe de députés a fait un tour de France : compte-rendu de son intervention en Occitanie.
Signalez ce contenu à notre équipe

Chroniqueur social
Abonné·e de Mediapart
Ce blog est personnel, la rédaction n’est pas à l’origine de ses contenus.
Chacun peut faire le constat de la difficulté de trouver un médecin : huit millions de citoyens vivent dans un désert médical, dont six millions qui n’ont pas de médecin traitant. Dans certaines zones, il y a trois fois moins de généralistes par habitant que dans les départements les mieux dotés. Pour les spécialistes c’est pire : écart de densité de 18,5 pour les ophtalmologues, 23,5 pour les dermatologues et même 33 pour les pédiatres. Plus aucun dermatologue en exercice dans la Creuse.
Malgré les déclarations d’intention sur notre modèle social, on assiste là à une dégradation considérable de l’égalité devant le droit à la santé. Il y a urgence à s’attaquer sérieusement à cette désertification médicale. D’autant plus que nombreux médecins partent en retraite ou sont sur le point de le faire. Le médecin est la seule profession de santé ayant une liberté totale d’installation. Longtemps, un numerus clausus, visant à réduire les dépenses de santé en réduisant le nombre d’étudiants en médecine, a été la règle : il a été remis en cause récemment, mais ces effets tarderont à se faire sentir (il faut attendre une dizaine d’années pour qu’un médecin soit formé). Des gouvernements ont carrément payé des médecins pour qu’ils partent tôt en retraite (voir encadré sur le MICA).
Depuis juillet 2022, 42 députés de tous bords (9 groupes parlementaires, excepté le Rassemblement National) travaillent ensemble pour définir une stratégie de lutte contre les déserts médicaux. Après avoir rédigé une proposition de loi, ils ont entrepris une tournée en France pour populariser leur démarche. Le groupe transpartisan a obtenu la signature de 202 députés qui comptent faire pression sur la majorité lorsque viendra en séance publique, le 12 juin, le projet de loi visant à encadrer la liberté d’installation des médecins. Il s’agirait de débattre d’un amendement déposé le 8 juin sur le bureau de l’Assemblée. Un des articles principaux de la proposition de loi qui pourrait devenir l’amendement à la loi de la majorité prévoit que « toute nouvelle installation d’un médecin ou d’un chirurgien-dentiste en ville […] est subordonné à l’autorisation de l’agence régionale de santé du territoire où se situe [sa] résidence professionnelle », avec avis du conseil de l’ordre dont il relève.
Parmi les députés connus, notons la présence de Philippe Vigier (Modem), Delphine Batho (Génération écologie), Hadrien Clouet et Mathilde Panot (LFI), Pierre Dharréville, Elsa Faucillon et Fabien Roussel (PCF), Barbara Pompili et Aurélien Taché (Renaissance), Aurélien Pradié (LR), Sandra Regol (EELV), Boris Vallaud (PS).
Pour mesurer l’impact du projet dont ils et elles sont porteurs, il suffisait de se rendre à une des réunions qu’ils ont organisées dans les régions.
Saint-Clar, dans le Gers, en Occitanie :
Ainsi, le 22 mars 2023, dans le village de Saint-Clar (1000 hab.), dans le Gers, s’est tenue une réunion publique, la seule pour toute l’Occitanie à ce jour, portant sur les déserts médicaux. Le maitre de cérémonie est David Taupiac, député LIOT, PS dissident, qui, avec le soutien de la présidente de Région, Carole Delga, s’est présenté au premier tour des législatives de 2022 dans le Gers, contre le candidat de la NUPES. Mais l’heure est au consensus : Guillaume Garot (PS, Mayenne), initiateur de la démarche, est présent ainsi qu’Hadrien Clouet (LFI, Haute-Garonne), Jean-Louis Bricout (LIOT, Aisne), Christophe Marion (Renaissance, Loir-et-Cher), Joël Aviragnet (PS, Haute-Garonne). À la tribune, a pris place également Philippe Dupouy, président PS du Conseil Départemental du Gers suite à la démission forcée de l’ancien ministre Philippe Martin, PS, condamné par le Parquet National Financier en janvier 2022. Carole Delga, présidente (PS dissidente) de Région, invitée, est représentée par Joël Aviragnet.
Des auditions de professionnels de la santé et de patients ont eu lieu à l’Assemblée Nationale : Hadrien Clouet note que « lorsqu’on laisse les députés travailler tranquillement, sans leur tordre le bras, il peut en sortir quelque chose », ce que confirme Christophe Marion, constatant que c’est mieux sans caméra, ainsi « on peut travailler sans posture ».

Philippe Dupouy décrit ce que le Département du Gers a engagé, le problème de la désertification se posant cruellement ici. Bien que ce ne soit pas la compétence de cette collectivité, depuis 11 ans elle a accompagné la construction de maisons de santé et, en 2016, a créé un dispositif incitant les médecins à s’installer dans le Gers, en prenant en compte les questions concernant le conjoint, les enfants (dispositif #Dites32). C’est ainsi que 40 médecins libéraux sont venus s’installer dans le Gers grâce à ce dispositif, unique en Occitanie. Le Département a investi (500 000 euros) aux côtés de la Région, de l’État, et du Grand-Auch, dans la réalisation, dans l’ancienne caserne Espagne, un Institut de formation aux métiers de la santé (IFMS), pour infirmiers et aides-soignants (IFSI et IFAS). Par ailleurs, a été créé un Centre départemental de santé, coordonnant des centres de santé locaux*, le premier étant installé à Fleurance (visité dans l’après-midi par la délégation de députés présents). Philippe Dupouy invite l’assistance à applaudir Philippe Martin, assis au premier rang, qui fut l’initiateur de ces différentes actions. Il prendra la parole en fin de séance pour dire qu’à son avis les étudiants en médecine peuvent être intéressés par cette proposition de loi, il considère que ce n’est pas seulement à l’ARS, « pouvoir technocratique », de dire où les médecins doivent s’installer : l’exécutif local doit avoir son mot à dire. Malgré quelques murmures dans la salle, l’ancien élu déchu est applaudi par une partie de la salle (bondée), qui rassemble quelques citoyens mais aussi beaucoup d’élus locaux et de professionnels libéraux de santé.
David Taupiac explique que pour réguler l’installation des médecins (généralistes, spécialistes et chirurgiens-dentistes), il faut établir un indicateur objectif d’accès aux soins, avec autorisation délivrée par l’ARS. Les médecins qui veulent arrêter devront poser un préavis de six mois (afin d’organiser le remplacement). Il affirme qu’il ne s’agit pas d’opposer le public et le privé. Christophe Marion, député pro-Macron, cherche à dédramatiser : il précise que la France n’est pas un désert médical, ce sont certaines zones qui le sont. Hadrien Clouet note que les écarts entre les zones sont tels que le groupe est unanime à penser qu’on ne peut plus laisser au privé d’envisager la solution. Dans les zones surdotées en médecin, le principe sera de remplacer les partants, mais de ne plus accepter que leur nombre soit augmenté. L’idée centrale : il vaut mieux que les gens soient soignés, s’ils tardent à le faire, le coût pour eux et pour la société sera plus grand encore. Sauf que cela frictionne certains intérêts : malgré la discrétion du groupe, « des lobbys ont tenté de sonner à notre porte » pour faire pression sur les propositions qui seraient faites. Joël Aviragnet insiste sur la nécessité de réorganiser l’exercice de soins, de développer les centres de santé et le salariat des médecins, d’encadrer la pratique des remplacements, de rétablir l’obligation de la permanence de soins (en ville, les week-ends). Il fustige les « mercenaires de la santé » qui se font payer des remplacements à 2 ou 3000 euros le week-end). Il appelle au développement de l’accès aux professions paramédicales (kinés, infirmières en pratique avancée, infirmières ayant un diplôme IPA leur permettant d’acquérir des compétences jusque-là réservées aux médecins).

Lors du débat avec la salle, une association des citoyens contre les déserts médicaux (ACCDM) expose son action et félicite les députés pour leur démarche.
Inévitablement, la question de la clinique de Gascogne**, qui a fermé ses portes quelques jours plus tôt, est évoquée : David Taupiac conteste la gestion du dossier par l’ARS, qui aurait dû consulter le Comité territorial de santé (CTS). Christophe Marion cite le cas de Vendôme : l’ARS s’est opposée qu’une clinique privée en difficulté appartenant au Groupe Avec (dont le président Bernard Bensaïd pour prise illégal d’intérêts et détournement de fonds publics, est mis en examen) soit reprise par l’hôpital public, ce qu’il défendait lui, appartenant à la majorité. Ce qui l’amène à conclure : « il faut tordre le bras à l’administration et donner du pouvoir aux politiques ».
Dans la salle, on s’inquiète des abandons de formation en IFSI, ainsi que les abandons chez les diplômés. Quelques médecins libéraux s’insurgent contre une évolution de la santé publique consistant à diminuer le rôle du médecin (avec, par exemple, les infirmiers en pratique avancée, qui ne sont pas formés pour traiter les situations aigües) : on risque de « déstructurer les soins » ! Le médecin généraliste est là pour garantir la sécurité des soins. Par ailleurs, s’il faut reprendre les gardes de nuit, alors il faudra organiser un repos compensateur. Le salariat des médecins est contesté par certains intervenants (d’ailleurs, 30 % des postes dans certains hôpitaux ne sont pas pourvus). L’un dit que 60 % des jeunes médecins aimeraient exercer hors de France. Il conteste vivement la 4èmeannée de médecine générale au moment où on demande aux IPA de compenser l’absence de médecins ! Les critiques sur les IPA sont contrées par le fait qu’il s’agit de tâches déléguées exécutées en lien avec le médecin référent.
A ces remarques tendant à freiner sur les évolutions en cours, un député estime que si les médecins ne bougent pas, s’ils n’acceptent pas la délégation de certaines tâches, on va avoir des cabine de consultations avec des médecins au bout de la planète (sans préciser que c’est déjà le cas et qu’à Auch des radiographies effectuées en cabinet privé sont lues et analysées… par des radiologues installés en Belgique). Les abandons de formation en IFSI sont préoccupants, ainsi que les abandons chez les diplômés.
On imagine le tollé que la proposition faite par ces députés va provoquer. Déjà, l’annonce hier du dépôt de l’amendement a commencé à provoquer quelques réactions. Peu vraisemblable que les médecins dans leur ensemble accepteront ce qui, selon eux, portent atteinte à leur liberté. Beaucoup disent qu’ils ne veulent pas devenir des fonctionnaires, avec tout le mépris que cela comporte, sans se rendre compte que pour beaucoup l’essentiel de leurs revenus provient de la Sécurité sociale, sans laquelle les citoyens ne pourraient être soignés et les médecins rémunérés. La bataille menée avec succès par les médecins contre le tiers-payant laisse mal augurer de ce que pourrait être la mise en place d’une régulation de l’installation des médecins. Déjà un appel à la grève a été lancé pour ce vendredi 9 juin.

_____
*Le centre municipal de santé de Saint-Clar, dont David Taupiac a été le maire, comprend 2,5 médecins ETP, 1 infirmière de soins à domicile, 1,8 secrétaires médicales. Les consultations sont en hausse constante : leur nombre est passé de 743 en 2020 à 2103 en 2022.
**Voir mon dossier sur la fermeture de cette clinique : Clinique privée : chronique d’une mort annoncée, où l’on verra qu’il n’est pas certain que l’ARS ait eu tort de se résigner à la fermeture, les propriétaires n’ayant pas proposé d’autres solutions que d’être subventionnés par l’État.
_____
. Lien avec le site de l’Assemblée Nationale : Proposition de loi n° 741 Loi contre les déserts médicaux, d’initiative transpartisane.

__________________________________________________________
Le MICA :
On parle peu de la politique passée de la CNAM avec l’instauration du dispositif MICA (mécanisme d’incitation à la cessation d’activité). Ce mécanisme a été mis en place en 1988, incitant les médecins généralistes à partir en pré-retraite avec une forte indemnité : il était alors considéré qu’ils étaient trop nombreux, donc coûteux pour la Sécu avec leurs prescriptions. Damned, c’est Rocard qui a fait ça ? Pas du tout : c’est une loi du 5 janvier 1988, donc sous Chirac premier ministre de cohabitation (Michèle Barzach, ministre de la santé).
Jacques Barrot (sous Balladur premier ministre de cohabitation) a accru le dispositif en 1997 (qui a perduré jusqu’en 2003) : 260.000 francs par an pour pousser le médecin à partir en retraite à 56 ans, et ce durant 9 années, jusqu’à son départ en retraite (la somme, à partir de 2000, a été légèrement réduite à partir de 60 ans). Selon une étude de la DREES, le revenu libéral moyen des généralistes et des pédiatres, en activité, était en 1997 de 300.000 francs. On peut évaluer le total perçu par chacun à 2,34 millions de francs, équivalent à 475.000 euros, selon le convertisseur Insee (des médecins plus jeunes en salivent encore, ils se souviennent de leurs collègues plus âgés partant si tôt avec le pactole). Au même moment, Bernard Pons, ministre des Transports, menait campagne contre les traminots qui revendiquaient de pouvoir bénéficier d’une retraite à 55 ans. À noter que ce dispositif très coûteux n’a pas eu grand effet sur la consommation médicale globale. Mais on a bien veillé à ne pas trop s’étendre sur le sujet.
____________________________________________________
Billet n° 737
Le blog Social en question est consacré aux questions sociales et à leur traitement politique et médiatique. Parcours et démarche : ici et là. « Chroniqueur militant ». Et bilan au n° 700 et au n° 600.
Contact : yves.faucoup.mediapart@sfr.fr ; Lien avec ma page Facebook ; Tweeter : @YvesFaucoup
Loi Valletoux : la liberté d’installation en danger ?

Paris, le lundi 12 juin 2023 https://www.jim.fr/medecin/actualites/pro_societe/e-docs/loi_valletoux_la_liberte_dinstallation_en_danger__197701/document_actu_pro.phtml
– La proposition de loi sur l’accès aux soins de Frédéric Valletoux est examinée ce lundi à l’Assemblée Nationale, avec le risque qu’un amendement limitant la liberté d’installation soit adopté.
Bien trop coercitive selon les syndicats de médecins libéraux, trop timorée pour certains députés, la proposition de loi de l’ancien président de la Fédération Hospitalière de France (FHF) Frédéric Valletoux visant à « améliorer l’accès aux soins par l’engagement territorial des professionnels » ne semble satisfaire personne, à part… le député lui-même et le gouvernement. Elle sera examinée à partir de ce lundi en séance publique à l’Assemblée Nationale, ce qui promet des débats houleux.
On le sait, un nombre important de députés, réunis dans un groupe transpartisan dédié à la lutte contre les déserts médicaux dirigé par le député PS de la Mayenne Guillaume Garot, souhaitent profiter de cette loi pour faire adopter des dispositions coercitives à l’encontre des médecins, les seuls à même de résorber la désertification médicale selon eux. Leur première tentative en commission des affaires sociales la semaine dernière a échoué, les députés ayant rejeté un amendement prévoyant de rétablir l’obligation pour les médecins libéraux de participer à la permanence des soins, supprimée en 2002. Malgré la formulation ambiguë de l’exposé des motifs (qui évoque une « participation obligatoire à la permanence des soins pour tous »), cette PDS obligatoire ne devrait donc concerner que les cliniques privées.
Les députés prêts à adopter des mesures coercitives
Mais Guillaume Garot et ses partisans n’ont pas dit leur dernier mot et entendent soumettre plusieurs dizaines d’amendements à la discussion au cours de la séance publique. Leur principal objectif : mettre fin à la liberté d’installation en prévoyant que toute installation soit soumise à autorisation des agences régionales de Santé (ARS). L’installation dans une zone suffisamment dotée en médecins serait ainsi impossible, sauf remplacement. « Nous allons mettre toute notre énergie à convaincre et à rassembler une majorité » a d’ores et déjà prévenu le député de la Mayenne.
La perspective que les députés adoptent une telle limitation de la liberté d’installation inquiète bien sûr les syndicats de médecins libéraux, mais également Frédéric Valletoux lui-même et le gouvernement. « Dans une période de pénurie de soignants, faire croire aux Français que par un système d’installation régulée, nous pourrions mieux organiser le système, c’est une fausse solution ; pour réussir une réforme de santé, il faut emmener les professionnels de santé avec nous » estime l’ancien président de la FHF. L’inquiétude est d’autant plus grande que, au vu des divisions de la majorité sur la question, il est tout à fait possible qu’un tel amendement soit adopté. « Cela va être très compliqué et si cet amendement est voté, il faut s’attendre à un mouvement social extrêmement fort, les médecins ne vont pas attendre le passage au Sénat pour réagir » s’inquiète le ministre de la Santé François Braun.
Les syndicats mobilisés
Ils n’ont en réalité même pas attendu le vote de l’Assemblée Nationale pour agir. Vendredi dernier, les médecins ont été appelés par l’association Médecins pour demain ainsi que par l’UFML et la FMF à fermer leur cabinet et à faire grève pour protester contre la proposition de loi Valletoux. Une grève qui aurait semble-t-il été très suivie en province, même si les premiers chiffres précis sur l’ampleur de la mobilisation sont encore attendus.
Même en attendant d’éventuels amendements restrictifs, la loi Valletoux est en effet déjà trop coercitive pour les syndicats. Les représentants des libéraux dénoncent notamment le rattachement automatique de tous les médecins aux communautés professionnelles territoriales de santé (CPTS) (sauf opposition expresse), l’obligation de respecter un préavis de six mois avant de déplaquer ou encore l’interdiction de l’intérim pour les professionnels de santé en début de carrière. « Si on fait fuir les jeunes au lieu de les attirer, si on fait fuir les anciens au lieu de les garder, on aura encore moins de médecins, ce texte va aggraver le problème de l’accès au soin au lieu de l’améliorer » estime le Dr Benoît Coulon, membre de Médecins pour demain.
Nicolas Barbet