Six graphiques pour mesurer la situation de la psychiatrie en France
Le secteur de la psychiatrie est actuellement confronté aux conséquences de la pandémie de Covid-19, qui viennent s’ajouter à des maux préexistants. Nombre de médecins, capacités hospitalières, répartition des moyens, causes d’hospitalisations : on fait le tour des principaux indicateurs de la situation de la psychiatrie en France.

Ouest-France Erwan ALIX.Publié le 26/04/2023 à 09h21
Comme toutes les disciplines médicales, la psychiatrie a été affectée par l’épidémie de Covid-19. Si le nombre de cas positifs dans les établissements est resté marginal, le nombre de prises en charge de patients a nettement reculé. La discipline doit faire face à des besoins distincts, avec notamment une augmentation des jeunes patients, et des disparités géographiques.
Combien de psychiatres en France ?
Selon les données de la Drees (Direction de la recherche, des études, de l’évaluation et des statistiques), la France comptait au 1er janvier 2022 un peu plus de 15 500 médecins psychiatres, dont près de la moitié sont des salariés hospitaliers, et un tiers sont des libéraux exclusifs.
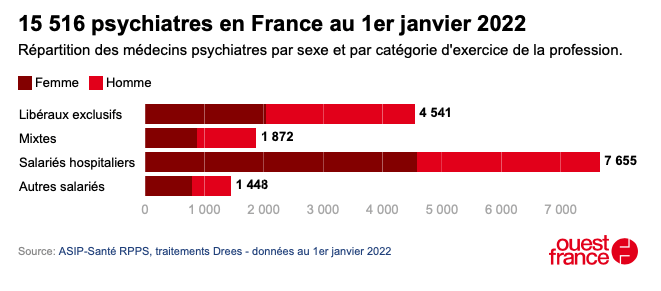
Les hommes sont plus nombreux à avoir une activité libérale, quand les femmes sont largement majoritaires chez les salariés hospitaliers.
Le nombre de psychiatres libéraux a tendance à diminuer depuis 2012, à la faveur des salariés hospitaliers, mais aussi des « autres salariés ». Au total, le nombre global de psychiatres augmente en France.
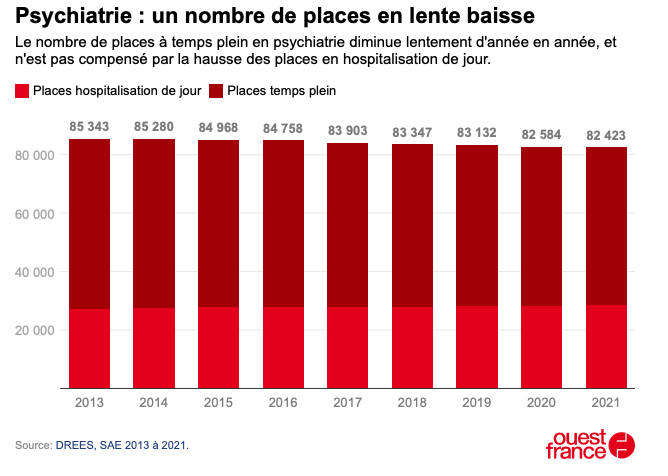
Un peu plus de 80 000 places
La psychiatrie en France pouvait compter en 2021 sur un peu plus de 53 000 lits d’hospitalisation complète, et un peu moins de 29 000 places en hospitalisation partielle (journées ou nuitées de moins de 24 heures).
L’hospitalisation partielle est utilisée depuis longtemps en psychiatrie, et connaît donc désormais une progression moins rapide que dans d’autres secteurs de santé. Le nombre de lits d’hospitalisation complète a baissé en 2021 de 0,9 % par rapport à 2020 (390 lits en moins).
https://datawrapper.dwcdn.net/sW61v/2/
Pour quels motifs ?
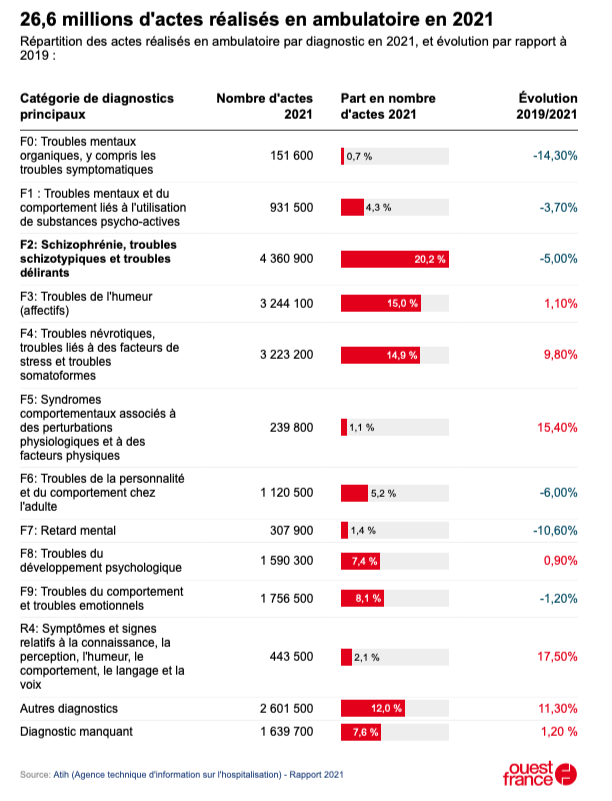
Les diagnostics principaux de prise en charge en psychiatrie les plus fréquents sont la schizophrénie et les troubles de l’humeur. Elles représentent à elles deux 59 % des journées de présence en psychiatrie.
Voici le nombre d’actes réalisés en ambulatoire en 2021 par catégorie de diagnostic principal, avec leur évolution par rapport à 2019.
https://datawrapper.dwcdn.net/YWh59/2/
Les actes associés à la schizophrénie, troubles schizotypiques et troubles délirants diminuent de 5 % en 2021 par rapport à 2019. Par contre, les troubles névrotiques, troubles liés à des facteurs de stress et troubles somatoformes progressent de 9,8 %.
L’impact du Covid-19
La pandémie de Covid-19 a réduit de manière sensible le nombre de séjours en psychiatrie. En 2021, selon un rapport de l’Agence technique de l’information sur les hospitalisations (Atih), 398 300 patients ont été pris en charge à temps partiel ou temps complet en psychiatrie. C’est 22 000 de moins qu’en 2019.
Les soins réalisés ont donné lieu à 21,8 millions de journées de présence (temps partiel ou temps complet) en 2021. C’est 10 % de moins qu’en 2019, avant le Covid-19. Seul le nombre d’actes réalisés en ambulatoire connaît une augmentation, après une baisse en 2020.

https://datawrapper.dwcdn.net/RiHWS/1/
La baisse des prises en charges en psychiatrie observée globalement entre 2019 et 2021 ne se manifeste pas chez les jeunes patients. En effet, chez les adolescents et les jeunes adultes, le nombre de prises en charge (temps partiel ou complet, hors ambulatoire) a augmenté entre 2019 et 2021. La hausse est de 11,5 % chez les 13-17 ans, et 7 % chez les 18-24 ans.
Tension en psychiatrie infanto-juvénile
Un rapport de la Cour des comptes, publié en mars 2023, s’inquiète de l’offre de soins en pédopsychiatrie. En effet, si au global, le nombre de psychiatres augmente, le nombre de spécialistes en pédopsychiatrie est lui en forte diminution, en raison des départs en retraites. Cette situation intervient alors que les jeunes Français subissent une vague inédite de dépressions.
La Cour des comptes relève qu’un flou sur la définition de pédopsychiatre rend impossible de dénombrer précisément les spécialistes de la prise en charge d’enfants et d’adolescents. En s’appuyant sur les décomptes existants, la Cour les estime cependant à environ 2 000 praticiens (1 961 selon la Drees, 2 039 selon l’Ordre des médecins), un chiffre en baisse de 34 % entre 2010 et 2022.
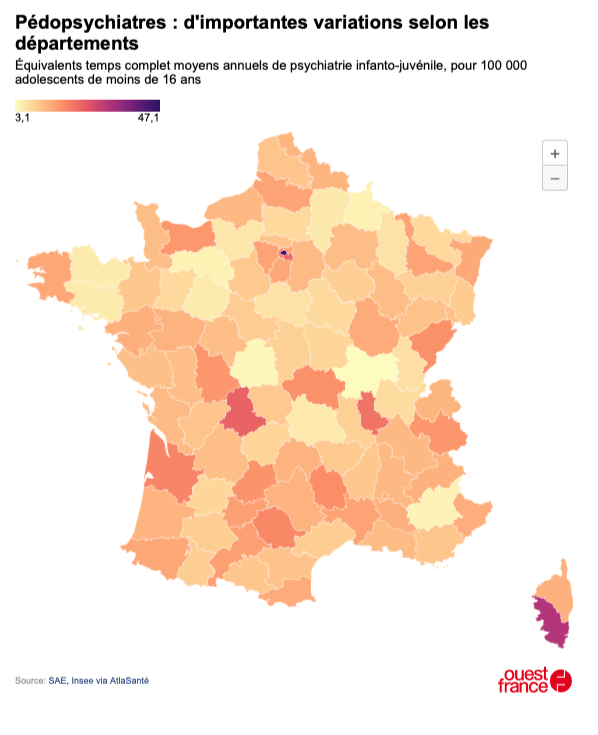
Voici par département, l’estimation du nombre des équivalents temps complet annuels moyens de médecins spécialisés en psychiatrie infanto-juvénlie rapporté au nombre d’adolescents de moins de 16 ans :
https://datawrapper.dwcdn.net/LwVEP/1/
Avec 47,1 ETP pour 100 000 adolescents, le plus fort taux est enregistré à Paris. La Corse-du-Sud, la Haute-Vienne et le Val-de-Marne viennent ensuite, avec plus de 20 praticiens pour 100 000 enfants et adolescents.
Les départements les moins pourvus sont la Saône-et-Loire, l’Orne, l’Indre, les Ardennes et les Alpes-de-Haute-Provence qui comptent chacun moins de 5 praticiens pour 100 000 habitants de moins de 16 ans.
ENTRETIEN. « La psychiatrie souffre d’une triple pauvreté »
Le président de la Commission nationale de psychiatrie, le Pr Michel Lejoyeux, explique pourquoi la psychiatrie reste le parent pauvre et mal aimé de l’hôpital public mais aussi pourquoi il faut se garder de jeter aux orties un service public imparfait mais irremplaçable.

Ouest-France Philippe RICHARD.Publié le 26/04/2023 à 07h30
ÉCOUTER LIRE PLUS TARD PARTAGER
Chaque mercredi, l’essentiel des informations à connaître avec Ouest-France
Le Pr Michel Lejoyeux dirige le service de psychiatrie de l’hôpital Bichat, à Paris. Il est le président de la Commission nationale de psychiatrie, créée en 2021, et qui remplace un comité de pilotage de la psychiatrie qui ne jouait plus son rôle. Cette commission qui rassemble tous les acteurs de la psychiatrie, dont les associations de patients, est chargée de faire des propositions concrètes sur les réformes nécessaires.
La psychiatrie est-elle le parent pauvre de l’hôpital public ?
Nous souffrons d’une triple pauvreté. Dans le système actuel, ce qui fait tenir financièrement un hôpital, ce sont les actes, la chirurgie, l’anesthésie. Si ça vacille un peu, tout le monde vient à la rescousse. On est un peu protégé par un financement annualisé, mais peu d’hôpitaux dépendent de la psychiatrie. Ensuite, la psychiatrie est mal vue aux deux sens du terme. On ne voit pas trop bien ce que fait un psychiatre. Quand quelqu’un dit « je prends des antidépresseurs », on lui dit, « mais tu es sûr ? » On remet en cause nos diagnostics et nos traitements. Enfin, certains aspects de notre pratique, vis-à-vis des malades les plus durs, sont polémiques. Je pense à l’isolement et la contention, à l’internement. On reproche au psychiatre de bloquer la liberté d’aller et en même temps on lui reproche d’avoir laissé quelqu’un se suicider alors qu’il aurait pu l’en empêcher.
La consommation de médicaments en France est-elle le signe d’une prise en charge défaillante ?
La consommation baisse plutôt. Mais beaucoup de gens prennent des antidépresseurs pour rien alors qu’un nombre considérable de déprimés ne sont pas traités….
Il vous reste 80% de cet article à lire.
« Comment, seule, apaiser les angoisses des patients »… La psychiatrie publique manque de soignants
La psychiatrie reste le pan mal aimé et souvent mal compris de l’hôpital. En première ligne face aux fractures de la société, elle est fragilisée par le manque de moyens et de soignants. Mais elle tient bon.

Ouest-France Philippe GAMBERT, Samuel NOHRA et Jérôme LOURDAIS.Publié le 26/04/2023 à 06h30
Boum, boum, boum. Il est près de minuit, ce jeudi 13 avril 2023. Des coups sourds répétés résonnent dans cette unité fermée de l’hôpital psychiatrique Saint-Jacques, qui dépend du CHU de Nantes (Loire-Atlantique). Un homme donne des coups de tête dans la porte de sa chambre d’isolement. « Nous allons devoir intervenir », dit Marion Brun, infirmière de coordination (cadre de santé). La seule solution est la contention. C’est-à-dire d’attacher le patient, qui se laisse faire. « Il était en demande. » Toutes les équipes de l’hôpital Saint-Jacques connaissent bien cet homme qui n’a pas encore la quarantaine mais vit là depuis vingt ans ! Il a une forme d’autisme la plus sévère. Sa présence au sein d’un hôpital psychiatrique s’est imposée faute de structures adaptées en nombre suffisant pour ce type de pathologie.
Cette nuit-là, le personnel enchaîne les interventions critiques. Les moments de tension, de violence, ne sont pas rares, en « psy ».
La nuit, dans chaque service, il y a deux infirmiers. Mais pour chaque intervention un peu délicate, la cadre de santé fait appel à des renforts. Une forte présence peut être dissuasive.
Des collègues, souvent des hommes, des unités voisines, sont appelés. Dans ces cas-là, il ne peut rester dans une unité qu’une seule infirmière de garde. Comment, seule, apaiser les angoisses des patients, et réagir, si une autre crise violente apparaît alors ?
s’interrogeaient en janvier les personnels en grève, pour alerter sur le manque d’effectifs et les arrêts maladies pas assez ou mal remplacés.
Deux fois moins de psychiatres dans la Sarthe
La spécialité souffre d’une criante iniquité de territoire
, déplore Céline Lagrais, directrice de l’Établissement de santé mentale (EPSM) de la Sarthe, confrontée à une sévère pénurie de soignants. Ces trois dernières années, le plus grand établissement de soins psychiatriques des Pays de la Loire a enregistré douze départs de médecins, contre quatre arrivées. Aujourd’hui, la moitié des postes de psychiatres ne sont pas pourvus.
Depuis 2018, une mission interministérielle, pilotée par Matignon, tente de pallier cette carence, qui gangrène les régions moins attractives. En vain.
Autre difficulté : la psychiatrie affiche un faible nombre d’universitaires, susceptibles d’attirer des étudiants. La spécialité s’avère la moins choisie par les futurs médecins. Explication ? Comme le médecin généraliste, le psychiatre a un côté couteau suisse. Il doit traiter une pathologie souvent liée à des problèmes de société, qui s’accentuent : précarité, délitement des liens sociaux, solitude, pression du travail
, estime Céline Lagrais. C’est moins cocooning que d’autres spécialités où on effectue souvent le même acte, au même endroit. Et c’est un engagement de suivi des patients sur le long terme.
Les urgences en première ligne
« Une journée où je n’interviens pas plusieurs fois dans le service, ça n’est jamais arrivé », assure Emmanuelle Tual, 45 ans. Depuis douze ans, l’infirmière en psychiatrie exerce au sein des urgences adultes du CHU de Rennes. « 24 heures…
Il vous reste 70% de cet article à lire. Ce contenu est réservé aux abonnés