Covid-19 : « L’évolution vers une moindre virulence est un mythe persistant en virologie »
Dans un entretien au « Monde », l’épidémiologiste et virologue britannique Peter Markov met en garde contre une mauvaise perception de l’évolution du SARS-CoV-2, dont les possibilités d’échappement vis-à-vis du système immunitaire sont, selon lui, « loin d’être épuisées ».
Propos recueillis par Catherine MaryPublié le 02 mai 2022 à 18h30, mis à jour hier à 11h09
Temps de Lecture 4 min.

Peter Markov est médecin épidémiologiste et docteur en virologie. Il a étudié l’évolution du virus de l’hépatite C, notamment l’influence de l’histoire coloniale et de l’esclavage transatlantique sur la sélection de génotypes viraux actuellement en circulation. Il a travaillé au sein de la Health Protection Agency, l’agence britannique de santé publique, puis au Centre européen de prévention et de contrôle des maladies. Il est désormais en poste au Joint Research Center, le centre de recherche scientifique et technique de l’Union européenne, à Ispra (Italie). Il a récemment cosigné, dans la revue Nature Reviews Microbiology, un article dénonçant le mythe selon lequel le virus SARS-CoV-2 évoluerait vers une moindre virulence et alertant sur le risque d’émergence de nouveaux variants.
Dans votre article, vous critiquez l’usage du concept d’endémicité. Pourquoi ?
Ce concept a été mobilisé à des fins rhétoriques pour proclamer la fin de la pandémie et la levée des mesures barrières. Or, l’endémicité signifie que le virus circule chroniquement dans la population, non qu’il est sans danger. Le problème de santé publique qu’il pose dépend à la fois du niveau de cette circulation et de la sévérité de l’infection. Un virus endémique a un impact très différent s’il infecte 1 % ou 10 % de la population. Mais même à une faible prévalence, certains virus posent un problème de santé publique. C’est le cas avec le VIH ou avec le virus de l’hépatite C, dont l’infection peut notamment aboutir à un cancer du foie.
Vous dénoncez aussi l’idée selon laquelle le SARS-CoV-2 évoluerait vers une moindre virulence…
C’est un des mythes persistants en virologie. Il part du postulat que moins un virus tue, plus il survit dans la population. En réalité, de nombreux virus se transmettent intensément avant de tuer leurs hôtes, car les formes sévères de la maladie et la mort surviennent tardivement dans le processus d’infection. C’est le cas pour le virus SARS-CoV-2 comme pour d’autres virus, tels que le virus de la grippe ou le virus du VIH, pour lequel plusieurs années séparent la contagion de la survenue des symptômes. Et, comme pour toutes les entités vivantes, la pression de sélection s’exerce sur la capacité du virus à se reproduire, et donc à se transmettre dans le cas des virus.
La moindre sévérité d’Omicron ne présage pas de celle des variants à venir
Tant que la population est vierge vis-à-vis du virus, la transmission est favorisée par l’augmentation du pouvoir infectieux, d’où les variants Alpha et Delta sélectionnés pour cette propriété au début de la pandémie. En revanche, une fois que le virus a circulé dans la population, l’immunité collective freine sa propagation et l’infectiosité fait moins la différence entre les variants.
Pour continuer à circuler, le virus doit lever ce frein en échappant à l’immunité dirigée contre les variants précédents. D’où l’avantage conféré à Omicron par ses mutations d’échappement, qui peut réinfecter des personnes qui l’ont été par les variants précédents. La sévérité n’est qu’un sous-produit de cette évolution qui est difficile à prédire et la moindre sévérité d’Omicron ne présage pas de celle des variants à venir. Rien n’exclut qu’ils soient plus pathogènes.
Pourquoi d’autres variants préoccupants peuvent-ils émerger ?
Les possibilités d’échappement du virus au système immunitaire sont loin d’être épuisées et le virus dispose encore d’une vaste latitude pour évoluer. Il faut, pour le comprendre, visualiser l’effet des mutations sur la conformation en trois dimensions de la protéine Spike résultant des interactions chimiques entre les acides aminés qui la composent. Comme les mutations d’échappement se traduisent par des modifications ponctuelles de la séquence en acides aminés de la protéine, elles affectent cette conformation. Mais chaque jeu de mutations chez un variant donné génère une conformation différente, ce qui multiplie les possibilités. Cela est vrai pour les mutations permettant l’échappement, mais aussi pour celles améliorant la transmissibilité ou la réplication du virus.
Lire aussi : Covid-19 : les mutations inattendues des variants du SARS-CoV-2 continuent de surprendre les virologues*
Il existe, par ailleurs, une interdépendance entre les mutations au sein du génome viral. Une mutation à un endroit du génome peut être compensée ailleurs. A cela, il faut ajouter un autre degré de complexité lié à l’alternance des variants en circulation. De ce fait, les mutations d’échappement à la réponse immunitaire sont des cibles mouvantes et elles dépendent de l’immunité spécifique présente dans la population vis-à-vis d’un variant donné. Elles sont contextuelles et peuvent donner l’avantage au virus à un certain moment et le lui faire perdre plus tard.
Quelles politiques de santé publique devrait-on adopter face à cette situation ?
Si on veut minimiser les chances d’émergence de nouveaux variants, il faut contrôler le plus possible la circulation mondiale du virus. Plus le virus circule, plus le risque d’émergence de nouveaux variants est élevé. Si on considère que chaque personne possède des millions de cellules exprimant le récepteur ACE2, sur lequel le virus vient s’accrocher, que chaque cellule infectée produit des millions de particules virales et qu’il y a des millions de personnes infectées, on peut se représenter les possibilités d’évolution du virus. Il faut continuer à vacciner, car, même si la protection contre l’infection est incomplète, la vaccination diminue la circulation du virus. Il faut également maintenir d’autres mesures, comme le port du masque, l’aération et la filtration de l’air.
Catherine Mary
Covid-19 : les mutations inattendues des variants du SARS-CoV-2 continuent de surprendre les virologues
A-t-on trop vite annoncé la fin de la pandémie de Covid-19 ? Les spécialistes cherchent toujours à découvrir les conditions d’émergence de futurs variants et les moteurs de l’évolution du virus.
Par Catherine MaryPublié le 30 avril 2022 à 10h56, mis à jour à 14h34
Temps de Lecture 12 min.

A-t-on trop vite clamé la fin de la pandémie de SARS-CoV-2 ? Alors que les politiques sanitaires se sont considérablement infléchies et que le passe sanitaire tant décrié semble être tombé aux oubliettes, les virologues à travers le monde continuent de décortiquer les mécanismes d’évolution du virus. Et si les pistes de recherche s’affinent, le mystère demeure épais autour des conditions d’émergence des variants préoccupants, dont le risque n’est pas écarté.
Depuis l’apparition du virus, une question anime la réflexion des spécialistes, qu’ils étudient son génome, les rouages permettant sa transmission et sa réplication dans le corps humain ou encore son système d’évolution en le comparant à d’autres virus, notamment celui de la grippe. Quel est le système par lequel le SARS-CoV-2 évolue et quel son devenir dans la population humaine qui en était vierge il y a moins de trois ans ?
Ils se sont appuyés dans un premier temps sur le séquençage des génomes viraux en circulation, rendu possible grâce à une surveillance génomique inédite. Avec en ligne de mire un modèle de référence, le virus de la grippe saisonnière, qui évolue selon un mécanisme connu sous le nom de « glissement antigénique ». Dans une population vierge et non immunisée, le virus ne rencontre d’abord aucun obstacle à sa propagation mais, à la suite de la vaccination ou de l’infection, l’immunité collective freine celle-ci et le virus évolue graduellement.
Les limites du modèle de la grippe
C’est du moins ce qui se passe avec le virus de la grippe saisonnière et qui dirige son évolution dans la population humaine. A mesure que la proportion de personnes immunisées augmente, le variant dominant contre lequel est initialement dirigée l’immunité se propage moins vite, donnant progressivement l’avantage aux variants viraux qui y sont le moins sensibles en raison de légères modifications des régions de la protéine de surface du virus, consécutives à des mutations. Le virus peut ainsi perdurer dans la population et les spécialistes s’appuient sur la connaissance de ce phénomène pour tenter de prédire le prochain variant grippal dominant.
Durant les premiers mois de la pandémie de SARS-CoV-2, la surveillance génomique a permis de déceler un phénomène analogue et les virologues se sont mis à surveiller des mutations récurrentes affectant la protéine spike, telles que la mutation en position 484 qui semblait annoncer l’adaptation du virus à l’immunité des populations. Jusqu’à ce qu’un autre phénomène vienne s’intercaler avec celui-ci pour déjouer leurs pronostics, l’émergence soudaine de variants hautement mutés ne dérivant pas des variants dominants.
« Très vite, nous nous sommes rendu compte que le SARS-CoV-2 n’était pas un virus comme les autres et qu’il serait difficile à combattre », admet le microbiologiste Ravi Gupta
« Avec le variant Alpha détecté au Royaume-Uni en décembre 2020, nous avons vu apparaître la mutation en position 484 de la protéine spike grâce à la surveillance génomique, et nous nous attendions à ce qu’un variant comprenant cette mutation s’impose sur le plan épidémique, se souvient le bio-informaticien Derek Smith, de l’université de Cambridge, en Angleterre. Mais entre-temps est apparu le variant Delta, indépendamment de l’évolution du variant Alpha. Et ensuite, avec Delta, nous avions également observé de nombreuses mutations qui avaient déjà été observées chez le variant Alpha et dans la souche de Wuhan, et nous nous attendions de nouveau à ce que les variants qui les portaient s’imposent. Mais nous avons eu Omicron avec ses 50 mutations et cela nous a vraiment surpris. Nous n’observons pas cela avec le virus de la grippe », admet-il.
« Phénomène aléatoire »
« En parallèle à ce mécanisme d’évolution graduelle que l’on connaît avec le virus de la grippe, on a ces boîtes noires des variants préoccupants dont on ne sait pas comment ils arrivent et qui mettent toutes nos anticipations par terre. On est confrontés à un phénomène aléatoire et difficile à prédire. Du coup, on ne sait pas comment va émerger le prochain variant », renchérit Etienne Simon-Lorière, de l’Institut Pasteur. « Très vite, nous nous sommes rendu compte que le SARS-CoV-2 n’était pas un virus comme les autres, et qu’il serait difficile à combattre », admet le microbiologiste Ravi Gupta, de l’université de Cambridge. « Contrairement à d’autres virus, il est capable d’infecter un large spectre de cellules à l’intérieur du corps, incluant des cellules nerveuses, des cellules cardiaques, pulmonaires ou encore intestinales et respiratoires. Il est également capable d’infecter un large spectre de mammifères, incluant, outre l’humain, le daim, les rongeurs, le chat, ce qui favorise sa circulation et son évolution », complète le spécialiste.
Les virologues se sont donc trouvés face à une énigme, et une nouvelle hypothèse s’est rapidement imposée pour expliquer l’émergence de ces variants, indépendamment de ceux qui circulent dans la population humaine. Il faut ici envisager que le virus ait évolué en marge, dans une niche échappant à la surveillance génomique, au sein même de l’espèce humaine, chez les personnes immunodéprimées qui fourniraient au virus un écosystème propice à une évolution accélérée
Lire aussi Covid-19 : sur la piste des patients « incubateurs » de variants
« Au milieu de l’année 2020, nous nous sommes aperçus que certaines personnes étaient infectées de manière persistante par le SARS-CoV-2 et excrétaient du virus durant de longues périodes de temps. Certaines personnes, qui étaient immunodéprimées en raison d’un cancer ou d’autres pathologies, pouvaient être infectées durant plusieurs mois »,relate Ravi Gupta. « Chez ces personnes, des mutations apparaissent progressivement et cela a aussi été observé chez des personnes traitées avec des anticorps. Cela suggère que le virus peut évoluer au sein d’une seule personne menant à l’accumulation de mutations. On ne voit pas une telle accumulation avec la surveillance génomique et il est très peu probable que de tels variants aient pu accumuler ce profil de mutations en circulant d’un hôte à l’autre », affirme-t-il.
« Mutations d’échappement »
« Lorsque le virus [SARS-CoV-2] se multiplie très longuement chez une personne immunodéprimée, que ce soit en raison d’une chimiothérapie ou de l’infection au VIH, les variants issus de l’évolution du virus ne sont plus sélectionnés selon leur capacité à être transmis entre différentes personnes, mais selon leur capacité à survivre dans le corps de cette personne, nous expliquait le bio-informaticien Darren Martin, de l’université du Cap, en Afrique du Sud, fin 2021. « Un cycle d’échappement du virus et de neutralisation par les anticorps s’amorce alors. Le virus est ciblé par les anticorps et va peut-être acquérir une mutation lui permettant de leur échapper. En réponse à cette mutation, de nouveaux anticorps sont produits, mais le virus va échapper de nouveau et ainsi de suite. Si l’infection dure plusieurs mois, les mutations s’accumulent », précisait-il.
Une guérilla, en quelque sorte, du virus contre le système immunitaire des personnes immunodéprimées. Plusieurs études ont révélé l’apparition progressive de mutations récurrentes au cours de cette infection prolongée, dont certaines, situées dans la protéine spike, sont également retrouvées dans les variants Alpha, Gamma, Beta et Omicron. C’est le cas des mutations en positions 484, 501 et 614 situées plus précisément dans le site de liaison au récepteur particulièrement exposé à la pression de sélection et donc sujet à mutations.
Une étude britannique révèle par ailleurs que l’infection par le SARS-CoV-2 peut durer jusqu’à 505 jours chez une personne immunodéprimée
Selon une étude récemment postée sur le site MedRxiv comparant les données issues de différentes études sur un total de 28 patients immunodéprimés et de 168 génomes du SARS-CoV-2, les mutations survenant dans le génome viral affecteraient trois propriétés du virus : l’affinité pour le récepteur ACE2, qui lui permet d’infecter les cellules qui le portent, l’échappement au système immunitaire et l’assemblage du virus avant son relargage par les cellules infectées. « Les mutations d’échappement que l’on trouve chez Omicron ou dans le variant Alpha sont la marque d’un processus d’évolution à l’intérieur d’un seul hôte en raison de la pression exercée par le système immunitaire », assure Ravi Gupta.
Indices dans les eaux usées
Une étude sud-africaine publiée dans la revue Cell Host & Microbe en février a évalué le degré d’échappement d’un variant viral qui s’est développé chez une personne infectée par le VIH à un stade avancé, face aux anticorps induits par différents variants viraux en circulation ou par le vaccin. L’infection par le SARS-CoV-2 a duré plus de six mois et le variant viral échappait partiellement aux anticorps induits par le vaccin Pfizer-BioNTech, et, plus fortement, à ceux induits par le variant Delta, bien que l’infection ait eu lieu avant son émergence.
Lire aussi Covid-19 : Alpha, Beta, Gamma…, quels sont les nouveaux noms des variants ?
Une étude britannique, dont les résultats ont été présentés le 22 avril, révèle par ailleurs que l’infection par le SARS-CoV-2 peut durer jusqu’à cinq cent cinq jours chez une personne immunodéprimée. Menée conjointement par des chercheurs du King’s College de Londres et de la Guy’s and St Thomas’ NHS Foundation Trust, regroupant cinq hôpitaux britanniques, elle repose sur le suivi de neuf patients immunodéprimés à la suite notamment d’une transplantation, d’un cancer ou d’une infection par le VIH. En moyenne, ces patients ont été infectés durant soixante-treize jours et, chez cinq d’entre eux, le SARS-CoV-2 a muté. « Il est important de remarquer que, malgré cela, aucune de ces personnes n’a développé de nouveaux variants capables de se répandre comme les variants préoccupants », prennent la peine de préciser les auteurs, dans un communiqué de presse, soulignant ainsi que ces résultats ne suffisent toutefois pas à expliquer l’avantage pris par les variants préoccupants, sur le plan épidémiologique.
Lire aussi : Covid-19 : « L’évolution vers une moindre virulence est un mythe persistant en virologie »
L’hypothèse selon laquelle les variants préoccupants auraient incubé chez des patients immunodéprimés est également accréditée par l’émergence du variant Beta en Afrique du Sud, qui a été détecté pour la première fois en octobre 2020 dans la Nelson Mandela Bay, une métropole d’Afrique du Sud où la proportion des personnes infectées par le VIH et ne bénéficiant pas de traitement approprié est particulièrement élevée. Des études menées sur l’origine du variant ont révélé que ses ancêtres ont été isolés dans cette région d’Afrique du Sud.
Une étude parue en février dans la revue Nature sur la présence du SARS-CoV-2 dans les eaux usées de New York vient également conforter cette hypothèse, en suggérant que des variants comportant ces mutations d’échappement sont chroniquement produits au sein des populations humaines. L’étude concerne le suivi bimensuel, depuis janvier 2021, de mutations dans une portion restreinte du gène de la protéine spike contenant le domaine de liaison au récepteur ACE2.
Très tôt, les chercheurs ont vu apparaître des mutations jusqu’alors inédites et se sont penchés sur l’hypothèse d’un hôte animal où le virus évoluerait, tels les rats buvant les eaux d’égout. Mais, au fil de l’avancée des connaissances, les chercheurs ont pu faire coïncider ces mutations avec celles observées chez les personnes immunodéprimées. « Nous savons que ces variants étaient présents dans les eaux usées de New York au tout début de la pandémie, entre mars et mai 2020 », rapporte le virologiste John Dennehy, de l’université de la ville de New York, qui a dirigé cette étude. « Nous avons recherché en vain la présence du virus chez les rats et, à mesure que les études se sont accumulées sur l’évolution du virus chez les patients immunodéprimés, nous avons constaté que les mutations que nous avions identifiées apparaissaient aussi chez ces patients, et on les retrouve chez Omicron », poursuit-il.
La piste de la communauté
L’intense diversification des lignées du virus Omicron, observée depuis son émergence, en novembre 2021, vient néanmoins nuancer cette hypothèse. Outre les multiples sous-lignées entre lesquelles BA.1 et BA.2 ont divergé, de nouvelles lignées du variant sont récemment apparues en Afrique du Sud, BA.4 et BA.5. Selon certains virologues, une telle divergence ne peut pas s’expliquer uniquement par l’évolution du virus lors de sa circulation dans la population humaine. Il faut imaginer l’existence d’un réservoir d’où ces lignées seraient relarguées. « Omicron défie l’hypothèse de l’évolution chez une seule personne infectée. Cela ne veut pas dire que cette hypothèse est fausse, mais ce n’est pas aussi simple que cela », clarifie Darren Martin. « Je pense que la théorie d’infections à long terme est juste. Mais l’incubation a eu lieu dans une communauté d’où les virus sont relargués dans la population générale. Cela peut être une communauté de 10, 50 ou 100 personnes infectées par le VIH et ne bénéficiant pas de traitement, comme il en existe dans des zones rurales, ici en Afrique du Sud ou dans d’autres pays africains. Le virus Omicron circule entre ces personnes, ce qui crée des niches au sein desquelles il se diversifie, et les échanges au sein de cette population contribuent aussi à cette diversification », détaille-t-il. « Mais ce réservoir peut aussi être un réservoir animal. Il existe des infections à long terme chez l’animal », conclut-il.
« Une étude chinoise a rapporté des similitudes entre des mutations identifiées dans les génomes de SARS-CoV-2 isolés chez le rat et Omicron, et ils ont suggéré que les échanges de virus SARS-CoV-2 entre le rongeur et l’humain aient pu conduire à l’émergence d’Omicron », précise Juan Ramirez de l’école de médecine du Mont Sinaï, à New York.
Des recombinaisons virales peu fréquentes
S’ils peuvent muter, les génomes des virus SARS-CoV-2 peuvent aussi se recombiner, selon une propriété commune à tous les coronavirus. Lorsque deux variants du virus infectent une même cellule, l’enzyme assurant la copie de leur génome peut sauter de l’un à l’autre pour produire un génome chimère. Plusieurs recombinaisons entre Delta et Omicron et des virus des lignées BA.1 et BA.2 d’Omicron ont ainsi été détectées de manière sporadique grâce à la surveillance génomique. « Ces génomes recombinants apparaissent en période de circulation intense et simultanée de différents virus, comme avec les variants BA.1 et BA.2. On en détecte à chaque fois d’une dizaine à une centaine, qui peuvent se diffuser de manière limitée dans une aire géographique donnée, comme dans le nord de l’Europe. Cela n’a rien à voir avec l’échelle de diffusion des variants préoccupants », rassure Etienne Simon-Lorrière (Institut Pasteur). « Le fait que ces recombinaisons puissent générer un virus ayant les avantages correspondant aux deux morceaux d’origine du génome n’est pas inquiétant », précise-t-il.
Les chercheurs n’excluent en effet pas que le virus puisse aussi évoluer chez certaines espèces animales avant d’être réintroduit dans la population humaine. « C’est un risque qui est à prendre en compte, comme on l’a vu au tout début de l’épidémie avec ces fermes de visons au Danemark, où le virus était passé chez le vison avant d’être réintroduit chez l’humain avec quelques mutations qui avaient été associées à des propriétés d’échappement », alerte Etienne Simon-Lorière. « C’est plus compliqué, car il faut d’abord que le virus infecte un animal puis qu’il se transmette entre les animaux, avant de réinfecter l’humain. C’est plus facile d’expliquer l’émergence des variants préoccupants par l’infection chez un patient humain durant lequel le virus va incuber pendant environ un an et être réintroduit dans la population humaine », prévient John Dennehy.
« Il faut augmenter le séquençage, non seulement du virus provenant de l’animal mais aussi de l’environnement. » Juan Ramirez, école de médecine du Mont Sinaï, à New York
Un nombre croissant d’études révèle cependant l’existence d’une circulation du virus entre l’homme et l’animal. Il a été retrouvé dans de nombreuses espèces incluant le daim à queue blanche, le vison, le lion, le chat, le gorille et chez plusieurs espèces de rongeurs, dont le rat et le hamster. « Nous savons que le SARS-CoV-2 est une zoonose et qu’il y a donc une circulation du virus entre l’homme et les animaux », souligne Juan Ramirez. « Mais la plupart des génomes séquencés jusqu’à présent proviennent de l’espèce humaine et non de l’animal. Cela limite notre capacité à nous représenter la circulation du virus chez l’animal, mais nous savons que certains variants circulant dans la population humaine y circulent également, notamment les variants Alpha, Beta, Delta, Gamma et Lambda. Il faut augmenter le séquençage, non seulement du virus provenant de l’animal mais aussi de l’environnement », insiste-t-il.
Lire aussi Covid-19 : en France, le grand gâchis des données issues du séquençage
Sur les plus de 10 millions de séquences de la banque Gisaid, qui permet le partage de séquences virales isolées à travers le monde, seules quelques milliers proviennent d’échantillons prélevés chez l’animal, les autres étant d’origine humaine. Une analyse menée par l’équipe de Juan Ramirez sur 3 595 de ces séquences a permis d’identifier 128 lignées de virus appartenant aux différents variants circulant dans la population humaine dans de multiples espèces animales, incluant le vison, le daim de Virginie, le chat et le lion.
« Prévenir l’émergence chez les immunodéprimés »
Dans l’Ontario, au Canada, une étude récente menée chez 300 daims à queue blanche a révélé la présence du virus chez 6 % d’entre eux. La même étude rapporte un cas d’infection de l’homme par un SARS-CoV-2 provenant du daim. « Nous avons identifié différentes lignées et le virus évolue lors de sa transmission entre les daims, mais nous ne sommes pas en mesure de déterminer si le daim est un réservoir du virus », souligne l’un des auteurs, le biologiste Jeff Bowman, du ministère des ressources naturelles et des forêts de l’Ontario. Outre l’étude danoise révélant la circulation du virus entre les humains et les visons, la transmission du virus à partir de hamsters de laboratoire a été à l’origine d’un foyer épidémique chez l’humain à Hongkong, en 2022.
Alors que les chercheurs poursuivent l’exploration de ces hypothèses, les incertitudes sur l’origine des variants préoccupants limitent les capacités de réactivité en matière de santé publique. « Tant que nous ne comprenons pas ce mécanisme, nous ne pouvons que nous contenter de détecter au plus tôt l’émergence de tels variants, comme cela a été le cas en Afrique du Sud avec Omicron », reconnaît Etienne Simon-Lorrière. Mais la possibilité d’une incubation chez les patients immunodéprimés pose la question du suivi de l’évolution du virus chez ces personnes, déjà particulièrement exposées aux formes sévères de l’infection. « Si nous voulons combattre les nouveaux variants, nous devons prévenir leur émergence chez les personnes immunodéprimées en les protégeant mieux avec des vaccins ou des médicaments, avertit Ravi Gupta. Mais cela est difficile voire impossible, car la définition des personnes immunodéprimées est très large. Cela peut aller de la tuberculose au diabète en passant par les personnes transplantées. A cela s’ajoute le fait que l’immunité induite par les vaccins est limitée et que les réinfections sont possibles. C’est pour cette raison que SARS-CoV-2 pose un problème important et que nous n’allons pas nous en débarrasser comme cela », conclut-il.
Lire aussi Covid-19 : en Afrique du Sud, traiter le VIH pour prévenir les variants
« Les patients immunodéprimés sont une source de diversité génétique du virus lui permettant de s’adapter pour échapper aux anticorps neutralisants ou aux traitements, ce qui signifie qu’à l’échelle de la population le virus peut résister à l’immunité induite par les vaccins ou par l’infection, ainsi qu’aux traitements », renchérit John Dennehy. « Mais le risque de stigmatiser les gens et de les exposer est important. On l’a vu avec la stigmatisation des personnes asiatiques après l’émergence du SARS-CoV-2, et cette dimension du problème doit être prise en compte dans les politiques de prévention. »
Catherine Mary
Covid-19 : les points de fragilité de la couverture vaccinale en France
Les plus âgés, les plus jeunes, les plus éloignés et certains des plus fragiles : malgré ses succès, la campagne vaccinale échoue à toucher correctement certaines catégories de la population.
Par Nathaniel Herzberg Publié le 24 avril 2022 à 03h43 – Mis à jour le 24 avril 2022 à 14h02
Temps de Lecture 12 min.

L’histoire de la campagne de vaccination française contre le Covid-19 est désormais bien connue. Du moins dans ses grandes lignes : après un début poussif et malgré une certaine défiance d’une partie de la population, les Français se sont convertis en masse.
Avec près de 84 % de la population de plus de 5 ans immunisée avec deux doses et 62 % protégée par le rappel, la France figure parmi les meilleurs élèves européens. L’Espagne, l’Italie ou le Danemark font un peu mieux. Mais le Royaume-Uni, l’Allemagne, la Belgique, les Pays-Bas, l’Autriche, la Grèce et bien d’autres restent derrière. Hors d’Europe, même, les Etats-Unis, pays de Pfizer et de Moderna, et Israël, champion supposé de l’immunisation, affichent un taux de couverture inférieur.
Sauf qu’un film ne se réduit pas à son pitch, pas même un feel-good movie. Et l’image d’ensemble cache des zones d’ombre. « Indiscutablement, il y a des trous dans la raquette, admet Alain Fischer, président du Conseil d’orientation de la stratégie vaccinale. Ça ne doit pas masquer les résultats globalement bons. Mais nous devons regarder ces faiblesses pour progresser. D’autant que certaines d’entre elles peuvent être préoccupantes. » Revue de détail.
- Les plus de 80 ans non vaccinés
C’est sans aucun doute le talon d’Achille du dispositif de protection construit depuis deux ans et demi par les autorités sanitaires françaises, et une inquiétude qui ne passe pas : environ 450 000 personnes âgées de plus de 80 ans n’ont toujours pas reçu la moindre dose.
« Cela reste notre plus grande menace », assure Alain Fischer. Car plus que tout autre facteur, le grand âge augmente le risque de forme sévère. A eux seuls, les plus de 80 ans représentent 45 % des personnes hospitalisées. Raison pour laquelle ils ont pu, les premiers, dès janvier 2021, bénéficier de la vaccination. Pourtant, une sorte de plafond de verre s’est installé : alors que les autres catégories d’âge progressaient rapidement, les plus vieux ont résisté.
Un constat qui nous distingue de nos voisins. Les Anglais, les Espagnols, les Portugais, les Italiens ont protégé presque tous leurs anciens. En France, pas loin de 10 % échappent au dispositif. « A système comparable, nous sommes les plus mauvais d’Europe dans cette catégorie, regrette Olivier Guérin, professeur de gérontologie au CHU de Nice et membre du conseil scientifique. Depuis un an, nous ne progressons pratiquement plus. Nous avons beaucoup tenté pour atteindre ces populations. Mais le résultat est clairement décevant. » Plus de 40 000 opérations dites d’« aller vers » ont ainsi été mises en place. Des bus itinérants, des expérimentations avec La Poste, le recours aux fichiers canicule établis depuis 2004, la relance des généralistes pour qu’ils traquent leur patientèle… En vain.
Lire aussi (septembre 2021) : Covid-19 : pourquoi la vaccination est encore insuffisante en France pour endiguer l’épidémie de Covid-19
Les établissement d’hébergement pour personnes âgées dépendantes (Ehpad), cette fois, n’y sont pour rien. Après le désastre des premiers mois de la pandémie, ils ont vacciné en masse, schéma initial comme rappel. Et les résultats, collectés par le démographe Jean-Marie Robine (Institut national de la santé et de la recherche médicale, Institut national d’études démographiques), en témoignent : « Alors qu’au cours de la première vague, la moitié des morts venaient des Ehpad, qu’ils comptaient encore pour 32 % des décès sur la deuxième, l’arrivée des vaccins a fait chuter leur part à 9 % pour les troisième et quatrième vagues », résume-t-il.
Pourquoi, à l’inverse, ce blocage dans la population à domicile ? « Est-ce un refus de la vaccination, un éloignement du système de soin ? Une conjonction des deux ? s’interroge Olivier Guérin. Nous sommes condamnés aux hypothèses. »
- La quatrième dose des personnes âgées
C’est le deuxième clou dans la chaussure de nos aînés. Depuis le 14 mars, les plus de 80 ans et les résidents des Ehpad sont invités à recevoir une deuxième dose de rappel, trois mois après la première. Cette indication a été étendue aux 60-79 ans le 7 avril, cette fois six mois après la précédente injection. Et les résultats restent médiocres : 11,2 % des plus de 80 ans y ont eu recours, 2,7 % des 60-79 ans, selon la direction générale de la santé (DGS). Ce dernier chiffre doit toutefois être tempéré. En réalité, 147 000 des 550 000 personnes éligibles ont bénéficié de cette protection supplémentaire, soit 26 %. « Si on y ajoute les personnes qui ont été infectées par Omicron entre-temps, ça commence à faire du monde, indique Alain Fischer, les efforts semblent commencer à payer. En revanche, là encore, les plus âgés résistent. »
Lire aussi Covid-19 : une quatrième dose de vaccin pour les plus de 80 ans et les plus fragiles
Après avoir temporisé, les Ehpad se mobilisent. Mais en ville, cette quatrième dose ne touche que 17 % des plus de 80 ans éligibles. « Le discours ambiant qui martèle qu’Omicron n’est pas dangereux, que le vaccin ne protège pas du tout contre l’infection ou que le premier rappel protège déjà bien contre les formes graves est difficile à corriger », constate Alain Fischer.
D’autant que rien de tout cela n’est complètement faux. Une étude danoise publiée vendredi 22 avril dans le Lancet Infectious Diseases a montré que le risque d’être hospitalisé avec Omicron était de 36 % plus faible qu’avec Delta. Sauf qu’Omicron apparaît également nettement plus contagieux. Vaccination et mesures de protection restent donc indispensables pour protéger le système de santé.
De même, la protection vaccinale contre l’infection a chuté avec Omicron, comme le montrent les nombreuses réinfections. Elle reste pourtant de près de 50 % pendant les quatre premières semaines, ce qui en termes de santé publique et en pleine vague de contamination, n’est pas négligeable.
Enfin la troisième dose demeure effectivement largement efficace pour éviter les formes sévères. Mais elle s’affaiblit avec le temps, comme l’ont montré plusieurs études, en particulier chez les personnes les plus fragiles ou les plus âgées. Premières vaccinées, elles se retrouvent désormais les plus exposées.
Les autorités surveillent donc tous les indicateurs : ceux de la vaccination, ceux des hospitalisations, ceux de la baisse actuelle des contaminations. En espérant voir enfin diminuer ce bilan de cent morts par jour, aussi effrayant qu’ignoré.
- La vaccination des 5-11 ans
Eligibles à une première injection depuis le 22 décembre 2021, un an, donc, après l’ouverture aux plus âgés, les enfants restent les grands oubliés de cette campagne. En quatre mois, moins de 5 % d’entre eux ont été immunisés.
La faute aux parents hésitants, peu convaincus des bienfaits de cette protection dans une population très peu touchée par les formes graves ? Trop facile, disent tous les experts. « La responsabilité revient surtout aux médecins », affirme sans détour Alain Fischer. Et plus particulièrement à ses confrères pédiatres. « Pour une raison que je ne comprends toujours pas, les pédiatres qui utilisent depuis toujours la vaccination pour protéger contre des risques faibles n’y ont cette fois pas adhéré. Comme s’ils gardaient l’idée initiale que le Covid ne touchait pas du tout les enfants. »
Lire aussi Covid-19 : la vaccination des 5-11 ans ne décolle toujours pas en France
Pédiatre à l’hôpital Femme-Mère-Enfants de Lyon, le professeur Alexandre Belot balaye aussi devant sa porte. « Nous n’avons pas joué notre rôle, admet-il. Dans le climat vaccinosceptique ambiant, il y a eu la crainte qu’un accident ne fragilise tout l’édifice de la vaccination. Par ailleurs, comme les plus jeunes sont devenus éligibles en pleine vague Omicron, de nombreux confrères ont pensé que, de toute façon, les enfants l’attraperaient et que cela vaudrait bien une vaccination pas parfaitement adaptée à ce variant. Ajoutez encore le sentiment que les enfants ne risquent rien, et vous tenez un cocktail assez funeste. »
Lire aussi Covid-19 : seuls 2 % des enfants de 5 à 11 ans ont reçu une dose de vaccin en France
Assez trompeur aussi. Si le vaccin protège peu les enfants contre l’infection par Omicron, il reste efficace à 68 % contre l’hospitalisation. Ainsi aux Etats-Unis, 90 % des enfants hospitalisés n’avaient pas été vaccinés, selon des données rendues publiques le 19 avril, par le Centre de contrôle des maladies infectieuses (CDC) d’Atlanta, et 30 % ne présentaient aucune comorbidité. Autant dire que le risque n’est « pas négligeable, loin de là », insiste Alexandre Belot. Sur les quelque 1 000 cas de syndromes inflammatoires multi-systémiques pédiatriques (PIMS) qui ont conduit les enfants en réanimation dans 66 % des cas, 220 sont attribués au dernier variant. « Vu la masse des enfants contaminés, on peut dire que c’est peu, moi je considère que c’est beaucoup et qu’il faudrait tout faire pour l’éviter », poursuit le praticien.
Plus grave peut-être encore, seuls 10 % des enfants souffrant de comorbidités ont été immunisés. Cancers pédiatriques, diabète, pathologies cardiaques, rénales, respiratoire ou du système immunitaire, ils sont pourtant clairement menacés par le virus. « Et nous avons enregistré des décès, regrette Alexandre Belot. Ce n’est pas acceptable. Mon souhait, c’est qu’avec le reflux de la vague Omicron, chacun d’entre nous fasse son introspection pour qu’au moins la vaccination soit systématiquement proposée à ces enfants-là. »
- Le rappel des adolescents
La vaccination a connu un grand succès auprès des adolescents puisque 81 % des jeunes de 12 à 17 ans ont reçu les deux doses initiales. En revanche, la campagne de rappel, ouverte le 24 janvier, a fait un flop spectaculaire, avec seulement 16 % de troisième dose.
Les chiffres sont sans doute trompeurs. Nombre de jeunes ont été contaminés cet hiver, ce qui pour eux valait immunisation. Néanmoins, on reste loin du compte. Lassitude généralisée, perception exagérée d’une absence de risques, moindre exposition médiatique de la pandémie : l’ambiance a pesé. S’y ajoutent quelques explications spécifiques. D’abord une absence quasi-totale d’information. « Je pense que beaucoup de gens ne savent même pas que les adolescents doivent recevoir un rappel », estime Alain Fischer. Enfin le passe vaccinal a disparu. Soucieux de retrouver une vie sociale, nombre d’ados avaient poussé leurs parents à les conduire vers les centres de vaccination. Avec la fin du passe, fini la menace. « Comme là encore, généralistes et pédiatres ne jouent pas bien leur rôle, la dynamique est retombée », regrette Alexandre Belot.
Pour l’heure, les conséquences restent sans doute limitées. « Mais en réalité, c’est toute la démarche préventive qui est en cause, alerte le médecin. Personne ne sait à quoi ressemblera le prochain variant. Il peut être plus sévère. Or le rappel renforce toutes les défenses, et plus encore quand il s’ajoute à une infection antérieure. C’est maintenant qu’il faudrait relancer la campagne de rappel des adolescents. »
- Les dialysés
Le constat est terrible. Alors que les insuffisants rénaux sous dialyse ont payé un lourd tribut au Covid-19, seuls 57 % d’entre eux ont reçu leur rappel. « C’est inacceptable », tranche Alain Fischer. Du reste, le 14 avril, le Conseil d’orientation de la stratégie vaccinale a transmis au gouvernement une note spécifique pour sonner l’alarme. Il y rappelle que, chez ces patients, 30 % des contaminés pendant la première vague sont morts et qu’au 31 mars la maladie avait emporté 4 % du total des dialysés. Si l’on ramenait ces chiffres à l’échelle nationale, avec une telle proportion, 2,5 millions de Français auraient péri du Covid-19.
Grâce à la vaccination et à un schéma initial à trois doses, la mortalité a chuté spectaculairement chez les dialysés, et ce en dépit de leur système immunitaire affaibli. « Sauf que comme pour les autres patients, plus encore même que pour les autres patients, le rappel est indispensable », insiste Yvanie Caillé, fondatrice de Renaloo, l’association des patients atteints de pathologie rénales.
Lire aussi Patients greffés et dialysés : « Chaque jour qui passe sans vaccin nous menace davantage »
Le chiffre apparaît d’autant plus choquant que les dialysés sont des habitués du système de soin. Un public captif. Ils passent quatre à cinq heures, trois fois par semaine, dans leur centre de dialyse. « C’est justement le problème. Beaucoup de centres se sont désengagés de la vaccination, poursuit Yvanie Caillé. Or ces malades n’ont souvent plus de médecin généraliste, donc plus d’autres occasions de se faire vacciner. »
Mal informés, certains pensent que leurs trois doses valent rappel. Et comme si cela ne suffisait pas, les dialysés ne peuvent bénéficier du Paxlovid, le nouveau traitement oral contre les formes graves, délétère dans leur situation. « La responsabilité des centres de dialyse est donc considérable », insiste Yvanie Caillé.
Lire aussi Covid-19 : une troisième dose de vaccin pour les personnes immunodéprimées
Président de la Société francophone de néphrologie, dialyse et transplantation (SFNDT) et professeur de néphrologie au CHU de Nancy, Luc Frimat estime, au contraire, qu’« on ne peut que louer les néphrologues et les équipes soignantes qui ont réussi à vacciner 95 % des dialysés et des transplantés avec trois doses en schéma vaccinal initial ». Aux 57 % de rappels réalisés, il demande aussi d’ajouter les 5 000 dialysés touchés par le Covid-19 au cours des six derniers mois, soit encore 10 % de leur population. Et invite à prendre en compte « la décision partagée avec le patient ou la patiente ».
Autant d’explications qui ne semblent pas convaincre Alain Fischer. Lui réclame que la vaccination soit tout simplement intégrée « dans la procédure très codifiée de la dialyse, ça serait juste une ligne supplémentaire dans le protocole ». Vendredi 22 avril, il espérait en convaincre la SFNDT lors d’un webinaire spécialement organisé par la société savante.
- L’outre-mer
Comme souvent en matière sanitaire, les départements et régions d’outre-mer offrent un paysage bien différent de celui de la métropole. Rapportés à leur population, les trois départements des Antilles ont enregistré deux fois plus de morts que le reste de la France. Et cela malgré une population plus jeune.
Les raisons sont sans doute multiples, mais « le retard de la vaccination est essentiel », insiste Emmanuel Gordien, virologue à l’hôpital Avicennes, qui plaide sans relâche en faveur du vaccin dans sa région d’origine. Les chiffres pour les deux premières doses sont édifiants : 38 % en Guadeloupe, 40 % en Martinique, 29 % en Guyane. Quant au rappel, moins de 20 % de la population l’a reçu dans chacun des trois départements. La Réunion avec 65 % de vaccinés à deux doses et Mayotte et ses 47 % font mieux. Mais là encore, on reste loin des performances de la métropole.
Lire aussi, au mois de septembre : A la Guadeloupe, la réticence à « prendre le vaccin » perdure, malgré une quatrième vague meurtrière
Les raisons ont été longuement décrites dans ces colonnes. « Elles tiennent à un manque d’éducation sanitaire, mais aussi politique, à une peur souvent irrationnelle et à une défiance généralisée envers tout ce qui vient de métropole », résume Emmanuel Gordien. Le scandale du chlordécone, cet insecticide répandu dans les années 1970 et 1980, qui continue d’empoisonner la région, a durablement sapé toute confiance.
Lire l’entretien : Vaccination contre le Covid-19 : « Aux Antilles, il y a la volonté de se soigner par soi-même et non en suivant des politiques imposées de l’extérieur »
Que faire quand les autorités de santé restent inaudibles et que certains politiques surfent sur le mécontentement ? « Revoir notre discours, mobiliser les acteurs locaux, les seuls à pouvoir être entendus, mais j’avoue ne pas trop y croire, soupire Emmanuel Gordien. En réalité, c’est toute l’ambiguïté de notre relation avec ces territoires qui éclate au grand jour. Il serait peut-être temps de se confronter au problème. »
Nathaniel Herzberg
« Afrique du Sud : deux nouveaux-sous variants d’Omicron à l’origine du pic de Covid-19 »
Date de publication : 5 mai 2022
Le Parisien fait savoir que « l’Afrique du Sud, pays officiellement le plus touché du continent par le Covid-19, est entrée dans une nouvelle vague de pandémie. Deux sous-variants d’Omicron fraîchement découverts, dont la virulence reste encore à déterminer, sont à l’origine de la nouvelle vague de pandémie de Covid-19 en Afrique du Sud ».
Tedros Adhanom Ghebreyesus, directeur général de l’OMS, a ainsi déclaré que« les scientifiques sud-africains qui ont identifié Omicron à la fin de l’année dernière ont maintenant signalé deux autres sous-variants d’Omicron, BA.4 et BA.5, comme étant à l’origine d’un pic de cas en Afrique du Sud ».
Il a ajouté qu’« il est trop tôt pour savoir si ces nouveaux sous-variants peuvent causer des formes plus graves de la maladie que les autres sous-variants d’Omicron ». Le Parisien relève toutefois que « les premières données suggèrent que le vaccin continue d’offrir une bonne protection contre les formes sévères du Covid et de réduire les risques de décès ».
Le journal rappelle que « le pays, où moins de 45% de la population adulte est entièrement vaccinée, avait connu début mars une période de 48 heures sans aucun décès lié au Covid, une première depuis 2020. Le président Cyril Ramaphosa avait annoncé début avril la levée de toutes les restrictions légales liées à la pandémie ».
Tedros Adhanom Ghebreyesus a en outre observé qu’« à l’échelle mondiale, le nombre de cas et de décès liés au Covid-19 continue de diminuer, les décès hebdomadaires signalés étant à leur plus bas niveau depuis mars 2020 ». Le Parisien précise cependant que « l’OMS constate une augmentation des cas sur les continents africain et américain, portée par les sous-variants d’Omicron ».
Le quotidien relève enfin que le directeur général de l’OMS « a déploré la réduction des activités de dépistage dans certains pays qui empêche de surveiller l’évolution du virus et oblige l’OMS à piloter «à l’aveugle» la pandémie ».
Le responsable a ainsi souligné que « les sous-variants BA.4 et BA.5 ont été identifiés car l’Afrique du Sud effectue toujours le séquençage génétique (du virus) que d’autres pays ont cessé de faire. Dans de nombreux pays nous ne pouvons pas voir la façon dont le virus mute. Nous ne savons pas ce qui nous attend ».
PUBLIÉ LE PAR MARC GOZLAN
Omicron : ce que l’on sait des sous-variants BA.4 et BA.5
Publié le 30 avril 2022 à 11h02 – Mis à jour le 30 avril 2022 à 12h11
Initialement détecté au Botswana et en Afrique du Sud en novembre 2021, Omicron, nouveau variant préoccupant du SARS-CoV-2, est représenté par trois sous-lignages : BA.1, BA.2et BA.3. Deux nouveaux sous-lignages d’Omicron, BA.4 et BA.5, classés variants d’intérêt par l’Organisation mondiale de la santé (OMS), ont depuis été détectés en Afrique du Sud.
Selon les données phylogénétiques d’une étude sud-africaine, publiée le 28 avril 2022 sur le site internet du Centre of Epidemic Response and Innovation (CERI) de l’université Stellenbosch (province du Cap-Occidental), les sous-lignages Omicron BA.4 et BA.5 auraient respectivement émergé à la mi-décembre 2021 et début janvier 2022.
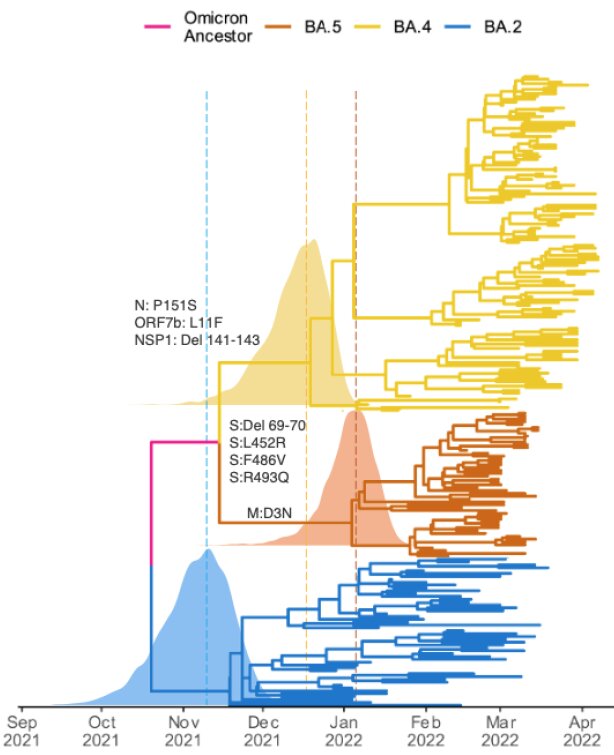
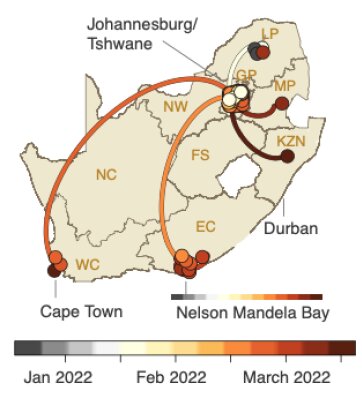
Le plus récent ancêtre commun à BA.4 et BA.5 serait, lui, apparu à la mi-novembre 2021. Les analyses phylogéographiques suggèrent que le BA.4 a diffusé de la province de Limpopo (à l’extrême nord-est de l’Afrique du Sud) au Gauteng, province située dans le nord du pays, puis vers d’autres provinces.
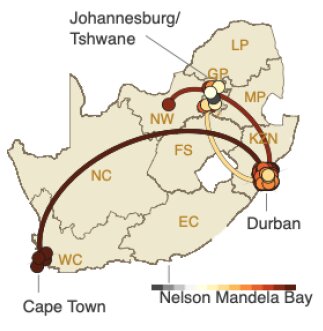
La propagation de BA.5 a débuté au Gauteng pour se poursuivre vers le KwaZulu-Natal, province côtière au nord-est, et se développe vers un nombre plus limité de provinces.
L’équipe dirigée par Tulio de Oliveira précise que les protéines spike de BA.4 et BA.5 sont identiques. Elles sont très comparables à celle de BA.2, mais s’en distinguent néanmoins par la présence de plusieurs mutations supplémentaires, telles que la délétion Δ69-70 et les mutations L452R et F486V.
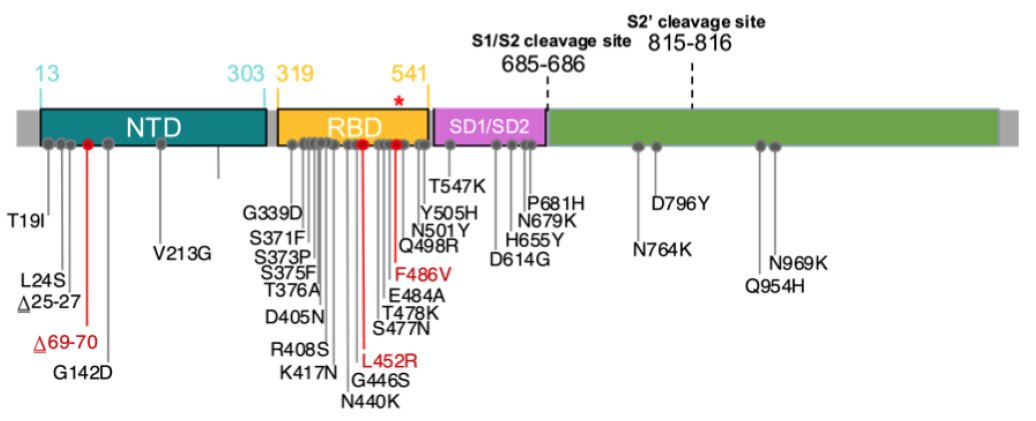
Les sous-lignages BA.4 et BA.5 renferment des mutations additionnelles sur d’autres parties du génome viral. Le variant BA.2 ne renferme pas la délétion Δ69-70 (perte de matériel génétique).
Des données récentes des laboratoires publics d’Afrique du Sud indiquent que la délétion Δ69-70 peut être utilisée comme marqueur indirect (« proxy ») pour détecter les sous-lignages BA.4 et BA.5. La présence de cette délétion entraîne une absence de signal au test PCR (dénommé S gene target failureou SGTF) qui permet donc de détecter indirectement BA.4 et BA.5 dans un pays qui ne compte aujourd’hui qu’une faible prévalence de BA.1 (également porteur de Δ69-70).
À ce stade des recherches, on ignore encore si le profil mutationnel de BA.4 et BA.5 a des conséquences en termes de comportement biologique du virus par rapport à BA.2. Des modifications dans les acides aminés de la protéine spike en position 452, 486 et 493 influent probablement sur la liaison avec le récepteur ACE2 qui sert de porte d’entrée cellulaire au virus et sur la capacité de fixation des anticorps.
De même, la mutation L452R a été associée à une augmentation de la capacité de liaison au récepteur ACE2, ce qui se traduit par une plus grande infectiosité. Cette mutation L452R est également retrouvée dans les variants Delta, Kappa et Epsilon. Une autre mutation en cette position 452 (L452Q) est présente dans le variant Lambda. Elle l’est également dans quatre sous-variants de BA.2, en particulier dans BA.2.12.1 qui est devenu dominant dans l’État de New York.
Mutation F486 sur un site clé dans l’échappement immunitaire
Quant à la mutation F486V, elle n’a été observée que dans seulement 54 séquences du génome du SARS-CoV-2 déposées dans la base de données génomiques GISAID qui en compte 10 millions.
Il est à noter que la mutation F486L a été identifiée dans des isolats de SARS-CoV-2 infectant des visons et chez des individus ayant été infectés dans des fermes d’élevage de visons. Il a été montré que cette mutation entraînait une affinité plus grande du virus pour le récepteur cellulaire ACE2 chez le vison et le furet, font remarquer les chercheurs sud-africains. Par ailleurs, cette mutation a été associée à une diminution du pouvoir neutralisant de certains anticorps monoclonaux. Enfin, la mutation en position F486 est impliquée dans l’échappement vis-à-vis d’anticorps produits après une infection naturelle ou la vaccination.
En Afrique du Sud, la présence de BA.4 et/ou BA.5 est confirmée dans sept provinces (Cap oriental, Gauteng, KwaZulu-Natal, Limpopo, Mpumalanga, Nord-Ouest et Cap-Occidental) dans les échantillons recueillis entre janvier et fin avril 2022. Dans les deux provinces les plus densément peuplées du pays, le Gauteng et le KwaZulu-Natal, BA.4 et BA.5 ont rapidement remplacé BA.2. Ils étaient responsables d’environ 60 à 75 % des cas séquencés à la mi-avril.
Présents en Europe et aux États-Unis
À ce jour, BA.4 a également été détecté dans l’état voisin du Botswana ainsi que dans plusieurs pays européens (Belgique, Danemark, France, Suisse, Royaume-Uni) et aux États-Unis (12 cas séquencés). Quant à BA.5, il a été identifié en Autriche, en France, en Allemagne, au Portugal et au Royaume-Uni, ainsi qu’aux États-Unis (5 cas séquencés) et à Hong Kong.
En France, concernant les deux nouveaux sous-lignages d’Omicron, BA.4 et BA.5, « à ce stade, aucun élément épidémiologique ou clinique préoccupant ne leur est associé. Au 21/04/2022, un cas de BA.4 et deux cas de BA.5 ont été identifiés en France », peut-on lire dans la dernière analyse sur le risque sur les variants émergents du SARS-CoV-2 réalisée conjointement par Santé publique France et le Centre national de référence des virus des infections respiratoires. En Belgique, 8 cas de BA.4 ont été identifiés.
BA.4 et BA.5 sont également surveillés de près par le Centre européen de prévention et de contrôle des maladies (ECDC) qui indique qu’il n’y a pas aujourd’hui d’indications suggérant une transmission à grande échelle en Europe. Il s’agit de cas sporadiques, souvent liés à des voyages. À ce jour, on ne dispose pas en Europe de données indiquant que ces deux nouveaux variants ont une répercussion en termes de sévérité clinique, immunologique ou de transmissibilité.
Avantage de croissance par rapport à BA.2
Les chercheurs sud-africains estiment que les sous-lignages BA.4 et BA.5 d’Omicron ont aujourd’hui un avantage de croissance sur BA.2. Cet avantage est similaire à celui que présentait BA.2 sur BA.1 en février 2022*.
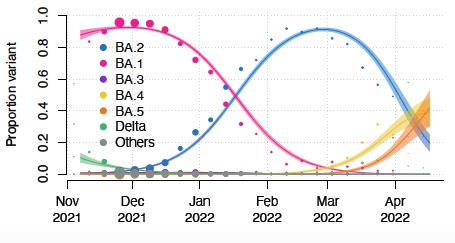
Le fait que BA.4 et BA.5 aient commencé à augmenter en fréquence depuis peu suggère que cet avantage de croissance est récent. « Étant donné que l’avantage de la transmission apparaît environ quatre mois après le début de la vague Omicron, il est plausible que le déclin de l’immunité (en particulier celle acquise lors de l’infection par BA.1) soit un facteur contributif important », estiment les auteurs qui ajoutent que la quasi-totalité de la population sud-africaine présente « un certain degré d’immunité contre le SARS-CoV-2 » du fait d’une infection antérieure et de la vaccination. Selon eux, cela suggère également que les effets de ces différents lignages d’Omicron peuvent différer selon les endroits, en fonction de l’immunité locale, et notamment d’une exposition antérieure à BA.1 et BA.2.
Incertitude sur le devenir épidémiologique
On ignore encore quel sera l’impact de ces changements sur la distribution des différents sous-lignages d’Omicron en Afrique du Sud et ailleurs dans le monde, déclarent les chercheurs sud-africains dans la mesure où l’incidence des cas imputables à BA.4 et BA.5 était relativement faible (5 à 10 %) début avril 2022.
Ils notent cependant que la proportion de tests PCR et antigéniques positifs a commencé à augmenter à partir de mi-avril (début de l’hiver dans cette région) et que l’on perçoit les premiers signes de reprise des hospitalisations dans certaines provinces. Des travaux sont en cours pour déterminer la sévérité de la maladie due à ces deux nouveaux sous-lignages et le degré d’échappement immunitaire.
Quoi qu’il en soit, ces données soulignent « une fois de plus l’importance de la surveillance génomique et de l’analyse en temps réel des variants pour caractériser l’évolution continue du SARS-CoV-2 », insistent les virologistes et biologistes moléculaires sud-africains.
Reste à savoir quelle est l’origine de BA.4 et BA.5. Si certaines méthodes phylogénétiques semblent indiquer que ces deux sous-lignages aient pu émerger en même temps que BA.1, BA.2 et BA.3, d’autres suggèrent qu’ils pourraient dériver de BA.2.
Hypothèses sur l’origine
L’émergence continue de nouveaux lignages Omicron génétiquement distincts incite à formuler plusieurs hypothèses, non réciproquement exclusives, quant à leur origine. Sont-ils apparus chez des individus porteurs d’une infection chronique, notamment immunodéprimés ? Sont-ils la conséquence d’un aller-retour du virus, de l’homme vers l’animal et de l’animal vers l’homme (spillover et spillback), qui aurait pu contribuer à l’évolution génétique du virus et à sa diffusion ?
Les scientifiques sud-africains indiquent avoir entrepris des recherches afin d’identifier un possible réservoir animal du SARS-CoV-2 dans la région. Et d’ajouter que les seuls cas de zoonose inverse (infection de l’homme à l’animal) identifiés en Afrique à ce jour sont des lions africains et des pumas dans un zoo de Johannesburg.
Marc Gozlan (Suivez-moi sur Twitter, Facebook, LinkedIn, et sur mon nouveau blog ‘Le diabète dans tous états’, consacré aux mille et une facettes du diabète. Déjà six billets)
* Selon les auteurs, en Afrique du Sud en avril 2022, BA.4 et BA.5 ont un avantage de croissance quotidienne respectivement de 0,08 [IC: 0,07 – 0,09] et de 0,12 [IC:0,09 – 0,15] par rapport à BA.2. Ces estimations sont similaires à l’avantage de croissance quotidienne estimé à 0,07 de BA.2 par rapport à BA.1.
Mise à jour : L’équipe d’Alex Sigal (université du KwaZulu–Natal, Durban, Afrique du Sud) a rapporté le 29 avril sur le site de prépublication medRxiv que les sous-lignages BA.4 et BA.5 échappent considérablement aux anticorps induits par l’infection par BA.1. Les taux de neutralisation vis-à-vis de BA.4 et BA.5 sont cependant environ 5 fois plus élevés chez les vaccinés infectés par BA.1 que chez les sujets infectés non vaccinés. Selon les chercheurs, « le pouvoir neutralisant des anticorps vis-à-vis de BA.4 et BA.5 chez les non vaccinés ne protège sans doute pas bien contre une infection symptomatique. Au vu des données sur l’échappement vis-à-vis des anticorps neutralisants, cela peut indiquer que BA.4 et BA.5 ont le potentiel de provoquer une nouvelle vague d’infection ».
Pour en savoir plus :
Tegally H, Moir M, Josie Everatt J, et al. Continued Emergence and Evolution of Omicron in South Africa: New BA.4 and BA.5 lineages. CERI, Stellenbosch University (South Africa). April 24, 2022.
Khan K, Karim F, Ganga Y, et al. Omicron sub-lineages BA.4/BA.5 escape BA.1 infection elicited neutralizing immunity. medRxiv. April 29, 2022.
« Covid-19 : être hospitalisé ferait vieillir votre cerveau de 20 ans »
Date de publication : 5 mai 2022
Le Point relève que « les recherches sur le coronavirus ne cessent d’affiner nos connaissances sur la maladie et ses conséquences, à plus ou moins long terme, pour la santé », et fait savoir qu’une étude « s’attaque notamment aux dégâts potentiels d’une hospitalisation provoquée par une infection au Covid-19 ».
Le magazine retient que selon ce travail paru dans la revue eClinicalMedicine, « les problèmes de santé des personnes ayant été hospitalisées sont comparables à un vieillissement de leurs capacités cognitives d’une vingtaine d’années. Un tiers des patients au cœur de l’étude, menée au Royaume-Uni, se sentent débarrassés des symptômes un an après avoir été hospitalisés. Mais certains souffrent d’un déclin cognitif persistant, un Covid long affectant le cerveau ».
David Menon (université de Cambridge), auteur principal, souligne ainsi que « le Covid provoque des problèmes au niveau de différents organes, y compris le cerveau et nos fonctions cognitives, ainsi que notre santé mentale. Si vous avez un vaccin et tous vos rappels, vous aurez une maladie moins sévère et l’ensemble de ces problèmes seront atténués ».
Le Point explique que « les chercheurs ont fait passer des tests cognitifs à 46 patients, en moyenne 6 mois après leur entrée à l’hôpital entre mars et juillet 2020. Parmi eux, 16 avaient reçu une assistance respiratoire mécanique. Ils ont comparé les résultats de ce test avec ceux de 460 personnes n’ayant jamais eu le Covid ».
Le magazine observe que « les patients hospitalisés souffrent de déficiences cognitives, notamment une plus grande lenteur d’exécution. […] L’étude suggère que, même si les troubles cognitifs étaient différents, l’ampleur du changement est, en moyenne, comparable au déclin cognitif observé traditionnellement chez les personnes âgées de 50 à 70 ans ».
Le Point ajoute que « s’il n’y a pas de différences entre les patients testés 6 et 10 mois après hospitalisation, les chercheurs notent quelques prémices d’une amélioration et vont poursuivre ces tests à différentes échéances ».
David Menon estime ainsi que « ces essais vont nous permettre de comprendre les mécanismes sous-jacents et de produire des traitements efficaces pour lutter en amont, et même à l’avenir contre ces symptômes ».