Médecins dans des minibus, payés plus cher… la solution d’un député contre les déserts ruraux
Par Marion Jort le 24-02-2022

Coercition, liberté d’installation, quatrième année d’internat de médecine générale, stage obligatoire dans un désert… En quelques mois, la lutte contre la désertification médicale est devenue incontournable dans les engagements des candidats à l’élection présidentielle. Chargé par Jean Castex de remettre un rapport sur l’action publique et la ruralité, le député Jean-Pierre Cubertafon (Mouvement démocrate) formule, lui aussi, une dizaine de propositions pour maintenir ou assurer une prise en charge de qualité des patients dans les zones sous-dotées des milieux ruraux. A l’heure où dix millions de Français vivent encore dans un territoire où l’accès aux soins est inférieur à la moyenne, il mise notamment sur le développement de la médecine foraine, une nouvelle convention médicale, ou encore sur l’appel aux médecins retraités pour des remplacements éphémères. Interview.
Egora.fr : Ces derniers mois, les études sur la désertification médicale et les propositions de loi coercitives se multiplient à l’Assemblée… Vous avez vous-même rendu un rapport en septembre dernier. Qu’apporte-t-il ?
Jean-Pierre Cubertafon : J’ai rendu ce rapport en septembre et il est vrai que, depuis quelques mois, tout le monde fait des propositions dans le cadre de la présidentielle. Ce rapport m’a été confié par le Premier ministre concernant l’action publique et la ruralité à l’ère de la différenciation. Il n’est donc pas uniquement consacré à la santé. Il se trouve que j’ai rencontré 120 institutions, des élus, des associations, des Français, et le problème numéro 1 qui est revenu, c’est la santé. Personnellement, dans ma circonscription, le Périgord Vert, je suis alerté depuis plusieurs années sur ce sujet, mais ce n’est pas facile d’agir car on va dans le mur et on manque de médecins. Je connais par exemple des personnes qui sont venues pour travailler à Nontron [3 800 habitants, ndlr] et qui sont reparties parce qu’elles n’ont pas trouvé de médecin référent. La situation est donc grave : comment voulez-vous qu’on développe un territoire économiquement parlant si on ne peut pas se soigner ?
Vous soumettez au total 70 mesures dont neuf sur la santé. Vous y prônez le développement de la médecine foraine, aujourd’hui interdite. Pourquoi envisagez-vous d’y avoir recours ?
Je me trouve dans un département où un opticien, basé à Périgueux, a mis en place deux minibus qui parcourent la campagne et vont de village en village. Ça a un succès fou ! Cette histoire m’a fait penser à ce chantier de développement de la médecine foraine dans les territoires ruraux. Et puis je constate que les médecins ont aujourd’hui une très grande patientèle et se déplacent par conséquent moins à domicile. Cela permettrait de s’adapter aux nouvelles pratiques.
Comment cela serait-il encadré ?
Il faudrait que cela passe par des contrats avec les communautés de communes ou avec les communes dans des zones définies comme rurales. Car la désertification médicale est encore plus importante dans les zones rurales. Aujourd’hui, les médecins préfèrent aller à Biarritz ou à la montagne que dans le Périgord. Cette médecine foraine serait organisée autour d’un médecin, qui serait lui-même rattaché à une maison de santé. Il y aurait une permanence avec une organisation interne, de manière à ce qu’un ou deux jours par semaine, les médecins se déplacent dans les villages où il n’y a plus de praticiens ni de médecins référents. J’insiste vraiment sur cette notion “d’aller vers” le patient avec des médecins nomades. C’est important, car dans les territoires ruraux aujourd’hui, il y a des problèmes de mobilité, des personnes âgées, qui n’ont pas de moyens de transport. A mon sens, la médecine foraine à un vrai potentiel de lutte contre les déserts médicaux.
70 médecins salariés en 35 heures : le pari gagnant de la Saône-et-Loire ?
Cela vaudrait-il uniquement pour la médecine générale ?
Non, je crois que cela pourrait aussi concerner d’autres spécialités, qui ne pourraient pas user facilement de la télémédecine. Mais, pour l’instant, c’est la médecine générale qui est la plus déficitaire.
En parallèle, vous appelez à s’appuyer sur les CTPS ?
Bien sûr. Il faut en créer de plus en plus. A mon sens, elles doivent devenir la matrice en matière d’offre de soins en ruralité. Cela permet un exercice coordonné grâce à une expertise mutualisée et d’offrir ainsi un vrai parcours de soins adapté aux patients.
Comme d’autres députés, vous êtes également en faveur de la création d’une quatrième année d’internat de médecine générale avec un stage obligatoire dans une zone sous-dotée…
Je ne pense pas nécessairement à une année d’internat entière. Les médecins font dix ans d’études et ça suffit bien. Ce qu’il faut, c’est créer au minimum six mois pour que les jeunes soient obligés d’aller en milieu rural, dans les régions sous-denses. Sur ma circonscription, des maisons médicales ont réussi à se monter car elles font appel à des étudiants en médecine en stage qui viennent de l’hôpital. D’ailleurs, ça a donné à ces jeunes l’envie de travailler en rural ! Il faut les inciter très fortement à faire ces stages, c’est pour cela que j’ai fait cette proposition au Premier ministre.
Les internes en médecine générale alertent sur le risque de détournement de la spécialité avec ce type de mesure, ainsi que sur une « médecine à deux vitesses”. Les comprenez-vous ?
Je ne pense pas que les internes se détourneront de cette spécialité. Ils pourront choisir leur lieu d’exercice et seront bien entendu rémunérés, ils travailleront avec un généraliste de manière pratique. Attention : il faudra que le tuteur de stage puisse leur fournir une solution d’hébergement ou les aider à en trouver un, et leur permettre de toucher des indemnités de transport. Dans tous les cas, ce sera une étape qui leur permettra de connaître tous les modes d’exercice et de pouvoir choisir de manière éclairée entre le milieu urbain et le milieu rural. Car aujourd’hui, on voit bien que les internes sont attirés par les grandes villes, les villes côtières, la montagne. La ruralité est beaucoup plus pénalisée. D’autant qu’une telle mesure permettrait de ne pas remettre en question leur liberté d’installation.
Vous n’êtes donc pas favorable à la coercition ?
Peut-être qu’on sera obligés d’y venir… Mais pour l’instant, on peut encore l’éviter. La question n’est pas mûre, il y a une opposition ferme des syndicats et de l’Ordre. Et puis, l’installation obligatoire a tout de même un fort…
inconvénient : à la première occasion, les médecins pourront chercher à partir. Je ne dis pas qu’il ne faudra pas un jour s’attaquer à ce sujet mais aujourd’hui, ce n’est pas la bonne solution.
Quelle est donc la bonne solution, selon vous ?
Le salariat des médecins en est une. Et puis j’aimerais la mise en place de deux nouvelles entités : les centres de soins en ruralité et les centres hybrides de santé.
Qu’apporteraient ces deux nouvelles structures à l’offre de soins déjà existante ?
Les communautés de communes pourraient mettre à disposition un centre de santé et les médecins seraient rémunérés via l’hôpital de proximité. Un praticien hospitalier pourrait, par exemple, conserver son activité hospitalière et consacrer quatre jours dans la semaine à un exercice libéral. Les centres hybrides, eux, seraient rattachés à des maisons médicales. Si un patient vient et n’a aucune urgence, alors il pourra être reçu par un infirmier par exemple, en utilisant la télémédecine pour consulter un médecin.
Vous évoquez la télémédecine, pourtant dans votre rapport, vous restez mesuré sur son apport qui n’est pas “adaptée au monde rural”. Pourquoi ?
Actuellement, il existe des élus qui installent des bornes de télémédecine dans leurs communes. Malheureusement, les patients doivent souvent se débrouiller seuls. Je suis favorable à la télémédecine, mais encore faut-il qu’il y ait une infirmière ou un personnel soignant pour encadrer les personnes qui y auront recours, notamment les personnes âgées. Et puis, l’illectronisme est important et la connexion internet n’est pas satisfaisante partout dans le rural, il faut le prendre en compte. Pour la télémédecine, il faut une bonne couverture. Dans d’autres endroits en revanche, comme dans les Ehpad, elle est indispensable.
Pour résoudre le problème de démographie médicale rural, vous suggérez aussi de renouveler le cadre du conventionnement des médecins…
Si je prends l’exemple d’une consultation à 25 euros, on pourrait, dans les zones sous-denses, proposer une consultation à 30 euros toujours remboursée par la Sécurité sociale. Le conventionnement serait différent selon l’endroit où les médecins s’installent.
30 euros, est-ce suffisant pour donner aux médecins l’envie de s’installer en zone rurale, sachant que beaucoup demandent déjà une consultation à 50 euros ?
Je sais bien… On peut déjà partir sur 30 euros et augmenter si cette mesure fait ses preuves. Le problème, c’est qu’il faut aussi trouver des recettes. C’est pour cette raison que j’ai proposé de faire une différence entre un médecin installé en zone sous-dense qui aurait un conventionnement “A” et un médecin de zone sur-dotée avec un conventionnement “B”.
Vous écrivez que cette mesure pourrait permettre, à vos yeux, de supprimer les forfaits d’aides à l’installation, “dont les effets d’aubaines” étaient trop importants. Que voulez-vous dire ?
Je ne veux pas supprimer les incitations financières à proprement parler. Vous savez qu’il existe des zonages faits par les ARS. Dans certaines communes, le dernier zonage remonte à 2018… et ce dernier permet d’avoir des avantages, par le biais du classement en zone prioritaire. Il n’est pourtant revu que tous les quatre ou cinq ans. Pourtant, la situation peut évoluer très vite en cinq ans, des médecins peuvent partir à la retraite. Je souhaite donc que le zonage soit révisé tous les ans, de manière à ce que les aides à l’installation soient distribuées aux communes qui en ont réellement besoin. Ce n’est pas le cas aujourd’hui car le diagnostic est trop ancien.
Vous appelez également à un “fonctionnement révisé” des ARS. Dans quel sens ?
Les ARS doivent être davantage en contact avec les élus et le corps médical.
Une mesure sur laquelle vous comptez beaucoup et que vous n’avez pas fait apparaître dans votre rapport : l’appel aux médecins retraités pour remplacer…
Absolument ! Il existe un potentiel important du côté des médecins retraités. On pourrait les faire travailler sur des courtes durées. Aujourd’hui, les médecins en exercice travaillent beaucoup et ont du mal à prendre les vacances qu’ils souhaitent parce qu’ils ne trouvent pas de remplaçant. Un médecin qui prend sa retraite à 67 ans et qui est en pleine forme, pourrait continuer à travailler un an ou deux sur des périodes courtes. Pourquoi ne le font-ils pas aujourd’hui ? Car ils sont obligés de continuer à payer l’Urssaf et surtout les caisses de retraite qui représentent des charges très importantes. Cela revient souvent pour eux à une opération blanche. Il faudrait donc modifier la loi pour que les médecins retraités soient soumis à une moyenne acceptable de cotisations, indépendamment de celle de l’Ordre qui est obligatoire. Ainsi, on pourrait trouver facilement une cinquantaine de médecins disponibles par département. Ce serait un vivier très important.
Édition du lundi 15 novembre 2021
Ruralité : un rapport parlementaire prône la départementalisation de l’action publique et le renforcement de la différenciation
Un État qui reconnaît et encourage activement la différenciation des politiques publiques : c’est la vision portée par le député de la Dordogne, Jean-Pierre Cubertafon, missionné en février par le Premier ministre pour étudier la mise en oeuvre concrète des récentes avancées législatives en ce sens.
Par Emmanuel Guillemain d’Echon
Comme le constate Jean-Pierre Cubertafon, les mécanismes de différenciation normative existants « sont en pratique assez peu utilisés par les collectivités territoriales » – témoin le rapport publié en juin par l’Inspection générale de l’administration, ou la mission Cazeneuve-Viala qui avait chiffré en 2019 à 269 le nombre d’expérimentations menées par les collectivités.
Le rapport se présente donc en deux parties : tandis que la deuxième comporte une série de mesures variées – 70 en tout – « visant à renforcer l’efficacité des politiques publiques en ruralité », la première s’attache à examiner les moyens de renforcer et pérenniser les possibilités existantes de différenciation – y compris les dernières en date, introduites par la loi relative à la simplification des expérimentations. Rappelons que celle-ci permet de pérenniser les mesures expérimentales dans certaines collectivités seulement, qu’elles aient mené l’expérimentation ou non, alors que jusqu’ici, ces dernières ne pouvaient connaître que deux issues : généralisation dans toute la France, ou abandon (lire Maire info du 20 avril 2021).
Jean-Pierre Cubertafon propose de compléter le projet de loi 3DS, toujours en attente d’examen à l’Assemblée nationale (lire Maire info du 3 septembre), par la mention explicite de l’appréciation du « caractère urbain ou rural » d’une collectivité dans l’autorisation d’une différenciation, le seul critère de « différences de situation » constituant selon lui un « risque de voir interpréter le terme (…) sous son prisme traditionnel, démographique, alors qu’une commune périurbaine de 400 habitants n’a pas les mêmes problématiques qu’une commune hyper-rurale comprenant le même nombre d’habitants ».
S’il est possible d’avancer sans modification de la Constitution, le député estime que seule celle-ci permettra un « saut qualitatif » dans la mise en œuvre effective de politiques différenciées, notamment via l’inscription de la notion d’ « espace » ou de « territoires », portée entre autres par l’Agenda rural, là encore pour briser la toute-puissance du critère démographique. Autre solution : «Il pourrait être inséré a l’article 72 de la Constitution une mention similaire a celle qui figure a l’article 73 pour les départements et régions d’outre-mer, en précisant que ‘’dans les collectivites rurales, la loi ou le règlement peuvent faire l’objet d’adaptations tenant aux caractéristiques et contraintes particulières de ces collectivités’’ ».
Le rapport propose encore, afin d’éviter les inégalités provoquées par des nouvelles lois ignorant les différences inhérentes aux territoires qu’elles concernent sans discernement, d’intégrer un «volet ruralité » dans les etudes d’impact de tout projet de texte legislatif et reglementaire.
Un renforcement de l’État déconcentré
Le député préconise ensuite, de façon indirecte, un retour en force de l’État déconcentré dans les territoires, par le biais d’une départementalisation de toute une série de politiques publiques, à l’image de la gestion des enveloppes de la dotation de soutien à l’investissement local (DSIL) – comme c’est déjà le cas pour la DETR -, mais aussi avec la création de directions departementales de l’ANCT dans les départements ruraux. Elles seraient constituées « d’un à deux chargés de mission », ce qui, reconnaît le député, ne sera pas « exempt de coûts et nécessiterait le recrutement de personnels compétents pour que ces agences locales soient bénéfiques ». Dans le même esprit, un « référent expérimentations » dans les préfectures de département serait en lien direct avec les élus ; le préfet, de son côté, verrait son pouvoir de dérogation « en raison de circonstances locales » renforcé.
La DGCL deviendrait la tête de pont de cette nouvelle culture administrative encourageant, mais aussi recensant les différentes expérimentations mises en places dans les territoires ruraux. Le rapport préconise enfin de mettre en place des « plateformes départementales » pour permettre aux plus petites collectivités un accès aux appels à projet qui constituent, depuis les années 2000, l’alpha et l’oméga des politiques nationales d’aménagement du territoire.
Désertification médicale, urbanisme, culture : un « agenda rural » bis
Dans sa deuxième partie, le rapport, sur le modèle de l’agenda rural, présente une série de mesures à prendre immédiatement sur des sujets aussi variés que la santé, l’urbanisme et le logement, la revitalisation économique, le développement d’infrastructures, l’éducation et la culture.
En ce qui concerne la lutte contre la désertification médicale, Jean-Pierre Cubertafon suggère par exemple de « renforcer l’obligation de stage en milieu rural dans les différentes branches de la médecine » ou bien de créer « une quatrième année d’internat de médecine générale avec obligation de stage en zone rurale », ou encore, mesure plus nouvelle, de « développer la médecine foraine », actuellement interdite par le code de Santé publique. Celle-ci consiste à passer un contrat entre des professionnels de santé des zones urbaines et des EPCI ruraux, qui assureraient leur passage « au minimum une fois par semaine » dans les territoires concernés.
Pour faciliter l’accueil de nouvelles populations, le rapport préconise également d’assouplir le droit de l’urbanisme, et de renforcer les pouvoirs des maires et présidents d’EPCI en matière de commerce et notamment de contrôle de l’extension des grandes surfaces.
Enfin, le député de la Dordogne propose une série de mesures pour favoriser la création culturelle dans les territoires ruraux, comme « l’expérimentation Art en ruralité, visant à installer des résidences d’artistes éphémères », ou bien la création du « fonds de développement de la vie associative » (FVDAR), branche du FVDA destinée aux associations des territoires ruraux. Là encore, selon Jean-Pierre Cubertafon, il s’agit de démontrer « toute la pertinence du développement d’outils singularisés » pour ces espaces. Reste à voir à quel point le gouvernement actuel, et celui qui sortira des élections de 2022, sera à l’écoute de ces aspirations.
Partie du rapport sur Politiques de santé & lutte contre les déserts médicaux p 58-68
.1. L’offre de santé en ruralité à l’heure de la désertification médicale
1.1.1. Le phénomène de désertification médicale s’amplifie dans les milieux ruraux
Bien connu des spécialistes des politiques de santé et au cœur des préoccupations des pouvoirs publics ces dernières années, le phénomène de désertification médicale est une donnée majeure dans l’optique d’appréhender l’avenir des territoires ruraux. Son aggravation progressive appelle une intervention d’ampleur des pouvoirs publics.
Mais de quoi parle-t-on quand on évoque un désert médical ? L’identification d’un désert médical a lieu lorsqu’est caractérisée une carence de l’offre de soins dans un territoire précis. Cette carence est mise en lumière par trois caractéristiques principales : le temps passé pour se rendre chez un professionnel de santé – souvent associé à la distance parcourue pour se rendre chez ledit professionnel -, le délai d’obtention d’un rendez-vous chez un professionnel et l’accessibilité à des plateaux médicaux techniques à l’instar de services de radiologie. Bien que le phénomène de désert médical ne soit pas propre à la ruralité, la grande majorité des déserts médicaux se situent dans les territoires ruraux.
Le constat est implacable. Aujourd’hui, 10 millions de Français vivent au sein d’un territoire où la qualité des soins est inférieure à la moyenne nationale. En 2017, sur 3.827 cantons, ils étaient 148 à ne pas disposer de médecins, soit une hausse de 62% par rapport à 2010. 80% des cantons ont vu leur densité médicale diminuer et celle-ci a baissé au moins d’un tiers dans 30% de ces territoires52. Dans la même logique, le rapport d’information des sénateurs Hervé Maurey et Jean-François Longeot sur les déserts médicaux en date du 29 janvier 202053 met en exergue le fait que 6 à 8 millions de Français résident dans un désert médical et que 7 Français sur 10 ont déjà renoncé au moins une fois à se faire soigner. Le rapport relève également que l’écart de densité entre les départements est de 1 à 3 pour les médecins généralistes et de 1 à 8 s’agissant des médecins spécialistes. Concernant l’offre hospitalière, la situation est tout aussi alarmante : plus de 6 millions de Français vivent à 30 minutes au moins d’un service d’urgence. Parmi ces 6 millions, 75% vivent en ruralité. Ainsi, 79% des habitants des territoires ruraux ont accès à un service d’urgence en moins de 30 minutes contre 96% des résidents urbains. Enfin, plus d’un tiers de la population des zones très peu denses vit à plus de 30 minutes d’un service d’urgence54.
En parallèle, d’autres enjeux sont structurants en ruralité à l’image du vieillissement de la population. La proportion d’individus âgés de plus de 75 ans a ainsi triplé depuis 1945, induisant une hausse significative de la demande de soins. Le fort développement des maladies chroniques constitue également un enjeu préoccupant pour les territoires ruraux En effet, l’absence de professionnels de santé conduit à un diagnostic tardif des maladies et à une prise en charge trop longue pour que les habitants puissent être soignés correctement55.
————————————————————————————————
52 Le manque de médecins : aux sources de la désertification, 36 000 communes, Association des maires ruraux de France, n° 382, février 2021
53 Rapport d’information n° 282 fait au nom de la commission de l’aménagement du territoire et du développement durable du Sénat sur les déserts médicaux par les sénateurs Hervé Maurey et Jean- François Longeot, 29 janvier 2020
54 Étude sur la santé en milieu rural, op. cit., Distance d’accès aux services d’urgences, Association des maires ruraux de France, n°382, février 2021
_____________________________________________________________________________________
Mesure n°21 – Renforcer l’obligation de stage en milieu rural dans les différentes branches de la médecine
Aujourd’hui, les externes en médecine doivent réaliser des stages dont certains se déroulent obligatoirement en médecine générale. Dans ce cadre, le stage en médecine générale peut se faire en centre ou maison de santé selon les dispositions de l’article L. 6323-1 du code de la santé publique. Cependant, les stages se font majoritairement au sein des centres universitaires auxquels l’étudiant est rattaché et, généralement, dans sa ville d’origine.
L’obligation de stage en zone rurale adoptée en 2019 à la suite de l’Agenda rural doit être amplifiée. La mission recommande un amendement de l’article L. 6323-1 du code de la santé publique afin d’imposer que le stage de médecine générale des externes se déroule au sein d’un centre, d’une maison de santé ou auprès d’un médecin généraliste en ruralité. Cela irait plus loin que l’obligation précédente en évitant les concentrations dans les villes où se font les études. Cette évolution serait bénéfique au sens où elle permettrait aux étudiants de réaliser leur stage de médecine générale comme prévu, tout en répondant aux besoins des territoires ruraux et, potentiellement, de faire naître des projets d’installation en zone sous-dense.
Mesure n°22 – Création d’une quatrième année d’internat de médecine générale avec obligation de stage en zone rurale
En complément de la proposition précédente, pourrait être créée pour les futurs médecins généralistes par l’instauration d’une obligation de stage de six mois en zone peu dense ou très peu dense. A l’instar des stages pour les externes, cette mesure aurait de nombreux avantages pour les territoires enclavés.
Toutefois, au-delà de la présence temporaire de personnels compétents sur ces différentes zones, ces évolutions présentent plusieurs inconvénients. Tout d’abord, d’un point de vue logistique, l’étudiant devra bénéficier d’un hébergement que le tuteur de stage doit pouvoir lui fournir ou, dans le cas contraire, qu’une aide soit apportée au professionnel pour qu’il puisse accueillir le stagiaire. De même, d’un point de vue financier, cela impose au professionnel des frais supplémentaires dans son cabinet. Les collectivités pourraient financer le stage de l’étudiant, voire le co-financer avec le professionnel de santé. Cette possibilité serait laissée au libre choix des acteurs locaux tout en les laissant mener leur propre projet.
_________________________________________________________________________________________
1.1.2. Une inadaptation et une insuffisance de l’offre de soins aux racines diverses
Plusieurs raisons expliquent le caractère inadapté de l’offre de soins au regard des besoins des habitants des espaces ruraux. L’instauration du numerus clausus a eu pour conséquence la diminution du nombre de médecins s’installant en ruralité en dépit de besoins grandissants : il est désormais difficile de trouver un médecin traitant. Si l’aménagement du numerus clausus va progressivement permettre d’accroître le nombre de médecins en France, ses effets ne seront pas visibles avant une dizaine d’années. Toutefois, au 1er janvier 2020, le nombre de médecins s’élevait à plus de 307.000, soit une hausse de 15% par rapport à 2010. Le nombre de médecins généralistes baissait quant à lui de 9% entre 2010 et 2020, tandis que les effectifs de médecins spécialistes et de spécialistes chirurgicaux augmentaient de 6% et 10% sur la même période56. Cette croissance du nombre de médecins n’est néanmoins pas suffisante pour pallier l’augmentation de la demande en territoire rural.
À cette problématique, il faut ajouter l’amplification du phénomène de concentration des spécialistes et des généralistes au sein des grandes villes autour des centres hospitaliers universitaires (CHU). Le nombre de jeunes médecins a ainsi doublé entre le début des années 2010 et 2020 en milieu urbain57. Consécutivement à cette dynamique, les départements ruraux ont deux fois moins de spécialistes pour 1.000 habitants que les territoires urbains. Parallèlement, on assiste alors à une hausse permanente de la moyenne d’âge des médecins en milieu rural, dont plus de la moitié à déjà plus de 55 ans.
Tableau présentant le nombre de médecins pour 1 000 habitants dans les différentes catégories de territoires58
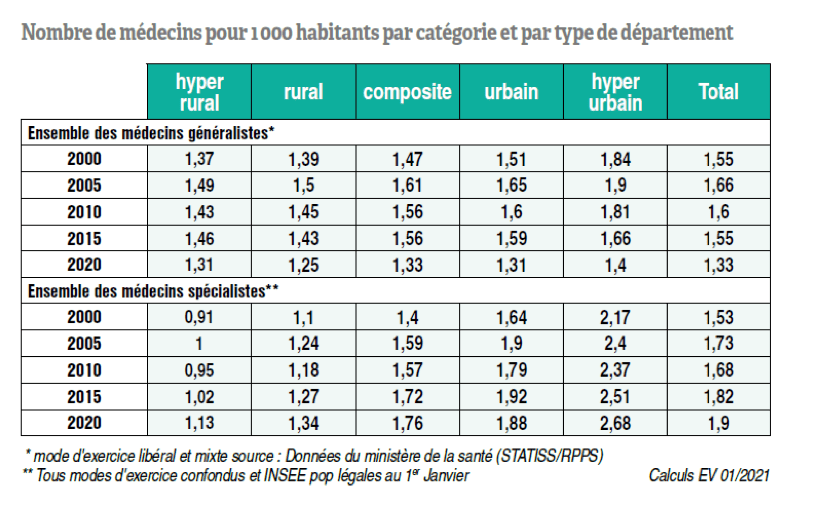
___________________________________________________________________________________________
56 Atlas de la démographie médicale en France, Conseil national de l’ordre des médecins, 2020
57 Le manque de médecins : aux sources de la désertification, 36 000 communes, Association des maires ruraux de France, n° 382, février 2021
58 Ibid.
__________________________________________________________________________________________
Encadré 2 – Une féminisation croissante des professions de santé en ruralité
De 2010 à 2020, la proportion de femmes sur l’ensemble des effectifs de médecins généralistes est passée de 39% à 50%. Elles représentaient 65% des médecins généralistes de moins de 40 ans, 62% des spécialistes médicaux et 48% des spécialistes chirurgicaux59. Cependant, même si le taux de féminisation augmente chaque année en zone rurale (croissance annuelle de 2,28% contre 1,78% dans les départements hyper-urbains et 2,25% dans les départements urbains), la proportion de femmes est beaucoup plus importante dans les zones urbaines (50,6% des praticiens dans les départements hyper-urbains et 47,9% dans les territoires urbains contre une moyenne de 43,3% pour les départements hyper-ruraux et ruraux)60.
Au-delà, le phénomène de désertification médicale affecte les différentes branches de la médecine. En effet, l’installation de nombreux vétérinaires en milieu urbain est particulièrement préjudiciable aux territoires ruraux où l’animal est au cœur des économies et des modes à vie.
Mesure n°23 – Création de centres de soins en ruralité rattachés aux centres hospitaliers
Face à la désertification médicale, de nouveaux centres, qui vont plus loin que les maisons de santé existantes, doivent être développés. Rattachés à l’hôpital, ces centres de soins en ruralité permettraient de consacrer le statut de praticien hospitalier. Ils présenteraient plusieurs avantages :
- Ils apporteraient une mixité du mode de rémunération et du mode d’exercice tout en restant attractifs en raison de leur lien avec l’hôpital.
- Ils permettraient d’être associé à des projets de recherche clinique d’un hôpital, atout clé pour attirer de jeunes médecins. La création de ce centre instaurerait une offre publique de premier recours qui n’existe pas actuellement. Comme à l’hôpital, on peut envisager dans ces structures des généralistes et des spécialistes. Ces structures restent sous le contrôle de l’hôpital et sont validées par les ARS.***
Mesure n°24 – Conjointement ou indépendamment avec les centres de soins, mise en place de centres hybrides de santé
Dans les zones rurales, ces centres hybrides seraient des antennes de centres de soin ou d’hôpitaux où un patient sera en capacité de rencontrer des professionnels ou de bénéficier des outils de télémédecine. En cas de téléconsultation ou de télésoin, un infirmier serait présent en permanence afin d’accompagner le patient dans sa démarche. Pour une offre plus large, d’autres professionnels pourraient être intégrés en supplément d’une infirmière (e.g. une sage-femme pour les actes gynécologiques ou un psychologue pour les actes d’aides et de soutien mental).
________________________________________________________________________________________
59 Atlas de la démographie médicale en France, Conseil national de l’ordre des médecins, 2020
60 Le manque de médecins : aux sources de la désertification, 36 000 communes, Association des maires ruraux de France, n° 382, février 2021
___________________________________________________________________________________________
Mesure n°25 – Création d’une branche de vétérinaires spécialisés dédiée aux besoins de la ruralité
La désertion des vétérinaires est un véritable fléau pour les territoires ruraux, notamment pour les grands animaux ruraux, en raison de l’importance de l’agriculture dans l’économie locale.
Actuellement, le vétérinaire rural existe, mais il occupe des fonctions mixtes, c’est-à- dire qu’il soigne les animaux ruraux et les animaux de compagnie. Il n’est ainsi pas spécialement dédié aux animaux d’élevage et d’agriculture.
Les vétérinaires présents en zone rurale sont principalement spécialisés dans les animaux domestiques. Cette mesure vise à créer une branche de vétérinaires uniquement spécialisés dans les animaux ruraux afin de palier à la désertion des vétérinaires dans les zones peu denses. Uniquement spécialisés dans les animaux ruraux, les professionnels s’installeront dans les zones peu denses et répondront aux besoins des agriculteurs. Ces territoires auront donc des vétérinaires spécialisés en animaux domestiques et d’autres en animaux ruraux.
Cette création n’a pas pour objectif de revoir les études de vétérinaires, mais simplement d’offrir une nouvelle perspective de carrière aux professionnels. Cette mesure ne présente pas d’inconvénients financiers et matériels.
1.2. La difficulté d’accès aux soins en ruralité est accentuée par des maux propres à ces territoires
Mobilité, enclavement numérique, infrastructures et équipements déficitaires, les difficultés polymorphes touchant les territoires ruraux ont des répercussions directes sur la qualité de l’offre de soins dont bénéficient les territoires ruraux.
L’absence d’infrastructures de transport de qualité associée au vieillissement de la population en milieu rural, évoqué ci-dessus, est une composante majeure du problème. La dépendance à la voiture individuelle et la faible couverture en transports communs renforcent les difficultés d’accès de la patientèle rurale. Consulter ou se rendre dans une structure de santé est en définitive très difficile en raison du facteur mobilité. Cette question constitue un enjeu structurant en matière d’accroissement des inégalités d’accès aux soins.
En dépit du lancement des plans New Deal Mobile et France Très Haut Débit, l’accès encore partiel au haut-débit en ruralité participe également à la détérioration de l’accès aux soins en ruralité et à la dégradation des conditions de travail pour les professionnels de santé. Malgré la possibilité de recourir à la e-santé en ruralité, son exercice reste limité en raison des capacités limitées des réseaux, de l’illectronisme touchant une partie des habitants des territoires ruraux mais également de la vitalité des représentations traditionnelles de la médecine rurale (e.g. l’importance de la figure du médecin de famille).
Cette problématique est un frein au développement de la télémédecine au sein des territoires ruraux bien que ce nouveau mode d’exercice soit primordial dans la lutte contre la désertification médicale. Il convient toutefois de préciser que la télémédecine ne doit pas être le fer de lance de la réduction des inégalités dans l’accès aux soins en ruralité. Cette évolution est bénéfique pour toute consultation qui ne nécessite pas d’auscultation, mais elle ne doit pas conduire à remplacer la présence physique d’un médecin sur un territoire. Elle constitue un précieux complément d’action et non un substitut.
Entre évolutions du métier et manque d’attractivité des territoires ruraux, les freins à l’installation restent nombreux. Le métier de professionnel de santé a considérablement évolué au cours des dernières décennies. En effet, les ordres le reconnaissent, les professionnels de santé vivent différemment leurs carrières. L’offre de soins déficitaire s’explique en partie par la volonté grandissante des professionnels de santé d’effectuer des semaines de 35/40 heures. Si le volume horaire global des médecins diminue, paradoxalement le travail purement administratif réalisé par le médecin correspond à une charge horaire croissante. Les horaires de consultation des professionnels de santé sont alors plus réduits et cela induit des effets néfastes évidents dans des territoires en situation de déserts médicaux. En milieu rural, le médecin qui travaillait de nuit et le week-end, se déplaçait chez le patient et jouait un rôle social auprès des habitants, est désormais une denrée rare.
De plus, les professionnels de santé sont de moins en moins attirés par les territoires ruraux. Constituant un critère décisif lors d’une installation, l’accès aux services de proximité, et notamment en matière scolaire, supplante désormais les atouts traditionnels de la ruralité. De plus, l’accès à l’emploi pour le conjoint, préoccupation centrale, semble être de plus en plus difficile en raison de la raréfaction des emplois qualifiés en ruralité. Au-delà de l’aspect personnel, les difficultés de mobilité et d’enclavement numérique restent cruciales.
L’absence récurrente de véritables écosystèmes médicaux participe également du manque d’attractivité des territoires ruraux pour les médecins. L’éloignement de professionnels spécialisés est un frein à l’implantation en milieu rural de médecins généralistes qui ont le sentiment de ne pouvoir mettre en place les parcours de soins adéquats pour leurs patients. Offrir une qualité de soins suffisante c’est permettre la consultation à une distance, ou du moins un temps de trajet, raisonnable de l’ensemble des spécialistes afin d’éviter le non-traitement de certaines pathologies et la marginalisation de certains patients.
Mesure n°26 : Favoriser le développement des communautés professionnelles territoriales de santé (CPTS)
Afin de faciliter le développement d’écosystèmes médicaux et de permettre aux patients d’avoir accès à un nombre important de professionnels de santé, la mission propose de favoriser les communautés professionnelles territoriales de santé (CPTS) en incitant fiscalement à leur installation. Le développement de CPTS pourrait donc être favorisé par les ARS au sein de chaque EPCI ou au sein de communes selon les territoires.
Ces différents facteurs contribuent alors à l’accentuation de l’enclavement des territoires ruraux en matière de santé et au creusement du fossé avec les territoires urbains et périurbains.
Mesure n°27 – Développer la médecine foraine dans les territoires ruraux
Afin de lutter contre la désertification médicale, le développement de la médecine foraine serait l’une des solutions. Ce nouvel exercice de la médecine passerait par la passation de contrats de médecine foraine entre les médecins des zones urbaines et les EPCI ruraux. L’objectif de ce contrat est d’assurer le passage au minimum une fois par semaine d’un professionnel de santé, qu’il soit généraliste ou spécialiste, afin d’offrir les soins nécessaires et de permettre une continuité dans le suivi d’un patient.
La mise en place de la médecine foraine implique toutefois une modification de l’article R. 4127-74 du code de santé publique qui en interdit l’exercice. Cette modification doit autoriser l’exercice de la médecine rurale uniquement dans les zones sous-denses.
Cette solution permet de répondre aux besoins des territoires ruraux, tout en n’imposant pas aux médecins une installation durable dans les zones sous-denses. Néanmoins, la médecine foraine implique quelques contraintes, notamment financières avec les coûts et difficultés induits. En effet, les professionnels devront disposer du matériel nécessaire pour réaliser les soins. En complément, la médecine foraine peut nécessiter qu’une collectivité mette à disposition du professionnel un local afin qu’il puisse réaliser les soins nécessaires.
Mesure n°28 – Renouvellement du cadre de conventionnement des médecins en zone rurale
Comprenant deux facettes, cette mesure se traduira par :
- La mise en place d’un conventionnement 1bis en zone rurale en forte tension ;
- L’instauration du déconventionnement pour les installations dans les zones en fortedensité médicale. Pour ce faire, les articles L. 162-5 du code de la sécurité sociale et R. 160-5 du même code. L’amendement de ces dispositions devra prévoir la création d’un conventionnement 1bis et la bonification des actes pour les professionnels en zone
sous-dense en proposant, par exemple, un acte de médecine générale à 30 euros au lieu des 25 euros habituels.
Cette mesure a pour avantage de ne pas remettre en cause la liberté d’installation des médecins, comme préconisé par de nombreux acteurs ruraux, tout en permettant de répondre au manque de professionnels de santé dans les territoires sous-denses. De plus, cela a l’avantage de mettre fin aux forfaits offerts pour l’installation d’un médecin en zone rurale dont les effets d’aubaine étaient trop importants.
Néanmoins, afin d’éviter les abus d’installation, il convient de fixer le nombre d’installation sur un territoire à l’échelle de l’EPCI. Ce nombre doit être représentatif de la population sur le territoire
Mesure n°29 – L’assouplissement du zonage des académies de médecine
Dans le cadre de la différenciation, la mission suggère d’assouplir le zonage des académies de médecine afin qu’elles puissent intervenir dans les zones rurales. Ainsi, certaines académies n’ont pas assez d’étudiants pour répondre à toutes les offres de stages en milieu rural ou sont simplement trop vastes. Ces territoires peu denses ou très peu denses pourraient alors être intégrés au zonage d’une autre académie dont la ville principale serait plus proche du territoire en question ou qui connaîtrait un déficit d’offres de stages. Ce transfert permettrait alors de mieux répondre à l’attente des habitants ruraux.
Concrètement, cette mesure s’appliquera uniquement dans les zones peu denses et très peu denses au regard de la densité médicale par habitant. Ainsi, pour favoriser la mobilité des étudiants et internes en médecine et inciter à l’installation en zone sous- dense, une dérogation à la règle selon laquelle le stage doit se dérouler dans le cadre de l’académie pourrait être mise en place si les besoins médicaux d’un territoire extérieur à cette académie le nécessitent. Cette possibilité serait ouverte uniquement aux académies dont le nombre d’étudiants et internes est supérieur aux besoins sur le territoire. Cette proposition vise ainsi à contrecarrer la vision urbano-centrée de la médecine. En effet, les stages sont généralement exercés dans la grande ville dont relève l’académie, qui peut être large, au détriment du reste du territoire académique. En complément de la mesure précédente, cette proposition permet d’aller également au-delà d’une délimitation académique afin de répondre aux besoins des zones rurales.
Une telle mesure implique une évaluation courante de la densité médicale afin qu’elle puisse être la plus optimale possible.
1.3. Le fonctionnement actuel des politiques de santé n’est pas toujours adapté aux besoins et à la réalité des territoires ruraux
Les acteurs œuvrant au quotidien dans les territoires ruraux estiment que l’Etat est aujourd’hui trop distant des réalités du terrain. Il apparaît nécessaire d’impulser de nouvelles orientations afin de mettre fin à cette logique descendante et de laisser une meilleure place à la concertation et à la consultation des professionnels et des citoyens. Cette nouvelle dynamique doit s’appuyer en premier lieu sur un fonctionnement révisé des agences régionales de santé (ARS). Pivot des politiques de santé depuis leur naissance le 1er avril 2010, ces établissements publics assurent un pilotage unifié de la santé en région et visent à moderniser l’offre de santé tout en veillant à la bonne gestion des dépenses de santé. Éloigné des considérations propres à chaque territoire rural, les ARS voient leurs actions être contestées par les acteurs du monde rural à plusieurs titres : absence de concertation et de dialogue au niveau local, procédure d’élaboration des zonages trop lourde et peu réactive ou encore politiques prenant difficilement en compte la dimension rurale de l’offre de santé.
Le déficit d’agilité des ARS es bien souvent mis en lumière par les élus et les professionnels de santé. L’organisation au niveau infrarégional, et donc autour de l’échelon départemental, des ARS est à ce titre insuffisamment mobilisée aujourd’hui. Plus proche des réalités locales et plus accessibles pour les citoyens et les élus locaux, cette échelle semble être pertinente afin d’impulser des projets et agir au plus vite. Ainsi, la crise sanitaire a démontré que les élus ruraux ne sont pas suffisamment associés à la gouvernance de l’ARS et qu’il est désormais nécessaire d’y remédier.
Encadré n°3 – Le zonage des ARS, un enjeu décisif pour lutter contre la désertification médicale
Aujourd’hui, l’ARS détermine le zonage fiscal destiné à favoriser une meilleure répartition géographique des professionnels libéraux de santé. Chaque zonage fait alors l’objet d’une concertation auprès des acteurs concernés. Au zonage « pluriprofessionnel », s’ajoutent des zonages spécifiques par profession : infirmiers libéraux, masseurs kinésithérapeutes libéraux, orthophonistes libéraux, sages- femmes libérales, chirurgiens-dentistes libéraux.
L’objectif de ces zonages est de rééquilibrer l’offre de soins sur l’ensemble du territoire par une régulation de la profession concernée, et de lutter contre les disparités géographiques. Ils s’inscrivent dans le cadre du dispositif conventionnel, déterminé et négocié entre les syndicats de professionnels de santé et l’Assurance maladie.
On distingue alors le zonage en zone d’intervention prioritaire et en zone d’activité complémentaire. Le classement en ZIP ou en ZAC indique la formation de déserts médicaux et permet aux territoires touchés de bénéficier d’outils financiers avantageux favorisant l’installation des professionnels de santé.
Cependant, ces zonages, aujourd’hui révisés trop peu régulièrement, ne permettent pas la prise en compte rapide des évolutions touchant un territoire en terme d’offre de soins (départ en retraite, installation dans un autre territoire, etc… ).
Mesure n°30 : Renforcer le pilotage des ARS au niveau départemental
Insuffisamment prises en compte, les mutations infrarégionales sont pourtant décisives pour l’avenir des territoires ruraux. En matière de santé, la baisse du nombre de médecins ou les départs à la retraite doivent être pris en compte au niveau départemental pour pouvoir réagir au plus vite. La mise en place d’un interlocuteur de proximité plus aisément identifiable pour les professionnels de santé, les citoyens ou les élus est également une priorité. Cette mission recommande donc de renforcer le pilotage départemental des ARS.
Cœur des dispositifs de santé français, les structures hospitalières jouent également un rôle majeur dans les difficultés rencontrées par les territoires ruraux. En effet, les politiques publiques de santé, aujourd’hui largement hospitalo-centrées, ne sont pas adaptées aux territoires ruraux. Bien que l’ère des grandes unités hospitalières comprenant un panel de services spécialisés ne soit plus adaptée aux réalités de la médecine, le développement de petites unités agiles, mobiles et dotées notamment d’un service gérontologique se fait attendre dans le milieu rural. Une nouvelle stratégie hospitalière dédiée à la ruralité semble aujourd’hui aussi urgente que nécessaire.
Dépendance et handicap restent tout autant des problématiques majeures au sein des territoires ruraux en raison de dispositifs insuffisants et de moyens ne pouvant rivaliser avec ceux des territoires urbains. Néanmoins, les politiques publiques nationales régissant ces questions semblent difficilement modulables et différentiables en fonction des territoires. Plus que de nouveaux dispositifs, il est urgent de doter ces politiques de véritables moyens financiers en ruralité.
Encadré n°4 – Les Ambassadeurs de l’accessibilité, un dispositif au cœur des territoires ruraux
Mis en œuvre via une expérimentation depuis 2020, le dispositif des Ambassadeurs de l’accessibilité vise à déployer 1.000 jeunes volontaires en service civique qui accompagneront les communes ou les EPCI afin de soutenir la mise en accessibilité des plus petits établissements recevant du public (ERP). Le dispositif est conçu afin d’inciter largement les communes et EPCI à accueillir ces jeunes et à développer une politique ambitieuse à destination des personnes en situation de handicap.
Avec environ 700.000 ERP de proximité qui n’avaient entrepris aucune démarche en matière d’accessibilité en 2014, ce programme vise à faire du boulanger, du coiffeur ou du pharmacien des petites unités urbaines des commerces accessibles à tous.
Mesure n°31 – Création obligatoire d’une commission handicap et accessibilité dans les EPCI de moins de 20.000 habitants
Afin de résoudre les difficultés liées à la prise en charge des personnes en situation de handicap dans les territoires ruraux, des commissions spécifiques en charge des sujets handicap devront être créés dans chaque EPCI se situant sur un territoire peu dense et très peu dense. Les élus membres de cette commission seraient alors chargés de mettre en place une programmation pluriannuelle en matière de handicap prenant en compte ces différentes dimensions tant physique, professionnelle que mentale.
Voir aussi:
Rapport sur la ruralité: Jean-Pierre Cubertafon (Modem) propose un tarif plus élevé pour la consultation dans les déserts medicaux: https://environnementsantepolitique.fr/2021/10/13/21767/
Déserts médicaux, certains députés enfin agissent, mais les déserts sont partout, dans les hôpitaux, PMI, santé scolaire, CMP, médecine du travail… https://environnementsantepolitique.fr/2021/12/02/deserts-medicaux-certains-deputes-enfin-agissent-mais-les-deserts-sont-partout-dans-les-hopitaux-pmi-sante-scolaire-cmp-medecine-du-travail/
Pénurie de médecins : « des mesures concrètes pour faire face à l’urgence » https://environnementsantepolitique.fr/2021/11/23/25057