« Nos dirigeants sont restés sourds au cri d’alarme des soignants sur la dégradation de l’hôpital public »
TRIBUNE
Philippe Bizouarn – Médecin anesthésiste-réanimateur
Le Covid a accéléré une crise des hôpitaux dénoncée depuis longtemps par les personnels, explique, dans une tribune au « Monde », le médecin anesthésiste-réanimateur Philippe Bizouarn, qui déplore l’absence de réaction de la part du gouvernement et son « cynisme ».
Publié aujourd’hui à 14h45 Temps de Lecture 2 min.
Tribune. Les vagues du Covid-19 se suivent, et on espère qu’elles ne se ressemblent pas. Les hôpitaux pourront-ils à nouveau faire face aux afflux de patients ? L’état des établissements, où les lits ferment par centaines faute de soignants ayant, par dégoût, fui l’hôpital qui les a formés, où les urgences débordent jusqu’à l’implosion, quand elles ouvrent encore, permet-il toujours de bien soigner nos concitoyens, en attente de la dose de rappel de vaccin ? L’inquiétude règne, la colère gronde, les médias aux aguets relaient cette inquiétude, cette colère des soignants qui n’en peuvent plus de la surdité des décideurs politiques et des directions aveugles ou aux ordres. Que cachent cette surdité, cette cécité de nos gouvernants ? Se seraient-ils à ce point éloignés des terrains où travaillent ces soignants perdus au milieu de la forêt en feu ?
Lire aussi* « On est arrivés à la ligne de danger » : les hôpitaux sous tension face à la dégradation sanitaire
Ils nous répètent sans cesse, à longueur de communiqués, que les mesures prises, notamment lors du Ségur de la santé en 2020, porteront leurs fruits, qu’il faut attendre. Mais attendre combien de temps quand la tempête fait rage ? Les marins le savent si bien, les décisions doivent se prendre maintenant, au risque du naufrage annoncé de notre si beau système de santé qui, manifestement, prend l’eau. Pourquoi tant de mépris à l’écoute des cris d’alarme de soignants qui croient encore que le navire peut être sauvé, à condition que nos gouvernants puissent encore écouter le « peuple du soin », travailleurs non reconnus pour ce qu’ils font, jour et nuit, auprès des patients qui ne se plaignent pas.
Lente destruction des services publics
Pour le philosophe Jean-Pierre Dupuy, la prédiction d’une catastrophe certaine a ceci de particulier que tout doit être fait pour l’éviter, contrairement à la prédiction d’une catastrophe probable, qui empêche d’agir. La recherche de rentabilité a conduit à la destruction lente des services publics. Le Covid a accéléré ce qui était attendu et craint par quelques soignants aguerris, celles et ceux des collectifs de défense de l’hôpital en particulier. Le Covid n’y est pour rien, mais le récit du Covid est devenu le récit de celles et ceux, décideurs hors sol, qui ne voulaient pas voir, ne voulaient pas entendre.
Cette cécité, cette surdité encore, ne sont-elles pas les mots d’un véritable mensonge d’Etat, incapable de dire enfin que les hôpitaux publics ne sont plus une priorité ? Que l’hôpital public doit disparaître, au profit de structures privées à but lucratif ou non ? Que les soignants s’épuisent sans comprendre tout ce qui leur est donné une aumône pour leur silence ? Que les patients, si patients, ne pourront plus être correctement soignés parce que les moyens ne peuvent être, selon nos décideurs,accordés à tous. Dire cela, et l’assumer ! Cyniquement, mais en toute transparence !
Lire aussi « Ecœurés par le système », ces soignants qui quittent l’hôpital en pleine deuxième vague
Le problème essentiel posé par la crise de l’hôpital public doit être abordé comme un problème humain et social, en rapport avec les thématiques fondamentales, comme celles de la justice sociale et de la répartition des biens tels que la santé, bien non marchand « par excellence ». Ce n’est que de cette manière que la paix sociale pourra gagner sur les peurs de n’être plus soignés, comme nous l’entendons, nous les soignants du monde de la santé pour toutes et tous.
Philippe Bizouarn est médecin anesthésiste-réanimateur à l’Hôpital Laennec, CHU de Nantes. Il est également docteur en philosophie, chercheur associé au laboratoire Sphere de l’Université Paris-Diderot.
Philippe Bizouarn (Médecin anesthésiste-réanimateur)
*« On est arrivés à la ligne de danger » : les hôpitaux sous tension face à la dégradation sanitaire
Le confinement de seize départements a lieu alors que « pousser les murs » des services de réanimation devient un problème pour les soignants.
Par Camille Stromboni et Gary DagornPublié le 19 mars 2021 à 04h24 – Mis à jour le 19 mars 2021 à 10h40
Temps de Lecture 5 min.
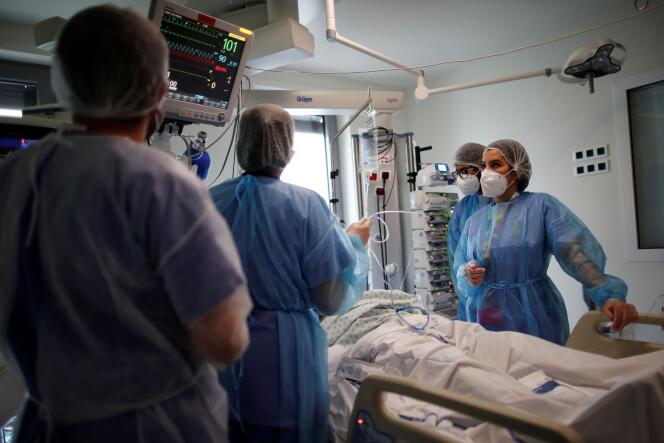
« Face à l’accélération du virus et à la pression qui s’accentue sur nos services hospitaliers, nous devons désormais aller plus loin », a défendu le premier ministre, Jean Castex, jeudi 18 mars, en annonçant des « mesures de freinage massif de l’épidémie » pour désigner le confinement de seize départements « dont la situation est la plus critique ». Une poursuite de la stratégie territorialisée appliquée depuis plusieurs semaines, qui va concerner l’Ile-de-France, les Hauts-de-France, ainsi que les Alpes-Maritimes, l’Eure et la Seine-Maritime.
Les règles de ce confinement d’une durée de quatre semaines ne sont toutefois pas exactement les mêmes que le dernier datant de novembre, puisqu’il sera possible, en journée, de sortir de son domicile pour s’aérer ou faire du sport sans limite de temps et dans un rayon de dix kilomètres. Une « troisième voie », selon M. Castex, qui a parlé de « confiner sans enfermer », citant, à l’appui de ce choix, la récente enquête de l’Institut Pasteur, qui suggère que seules 5 % des contaminations ont lieu à l’extérieur.
« En termes de santé publique, il s’agit toujours d’un package de mesures dont on ne sait pas forcément laquelle a un effet, c’est l’ensemble qui compte, réagit l’épidémiologiste Mahmoud Zureik. Mais ce confinement-là n’a jamais été expérimenté comme tel en France, on ne peut juger de son efficacité dès maintenant, c’est une nouvelle approche. »Lire aussi Un confinement d’au moins quatre semaines dès ce week-end dans 16 départements, dont l’Ile-de-France
« Maîtriser la circulation du virus à l’école paraît crucial »
Si la fermeture des commerces non alimentaires, la limitation des déplacements, ou encore le choix de privilégier l’extérieur ressemblent aux mesures prises en Allemagne depuis le 15 décembre, le maintien de l’ouverture des écoles différencie la France de ses voisins, estime le professeur de santé publique. « Sans parler de sa fermeture, l’école n’a pas été évoquée, mais réussir à mieux maîtriser la circulation du virus dans l’enceinte scolaire paraît néanmoins crucial », juge-t-il.
Les annonces du premier ministre font suite à une dégradation importante et continue des indicateurs sanitaires dans ces territoires, en premier lieu en Ile-de-France, où le taux d’incidence a atteint 446 nouveaux cas pour 100 000 habitants la semaine dernière, un record depuis novembre. Les départements du Val-de-Marne et de la Seine-Saint-Denis caracolent en tête avec respectivement 471 et 506 nouveaux cas pour 100 000 habitants. Dans les Hauts-de-France, les deux départements les plus touchés restent le Pas-de-Calais et le Nord, avec des taux d’incidence respectifs de 417 et 392.
Enfin, les départements de Seine-Maritime et de l’Eure, qui sont également ciblés par ce troisième confinement, font eux aussi état d’une intensification nette de la circulation virale. Dans le premier, le nombre de cas a augmenté brutalement depuis dix jours, passant de 400 à 600 nouveaux cas quotidiens. Le deuxième présente une situation moins dégradée, mais le rebond net et rapide des hospitalisations augure une situation difficile dans un département disposant d’un nombre de lits limité, et dont beaucoup sont déjà occupés.
Dans ces territoires, et sous la pression du variant dit « britannique », qui représente désormais près des trois quarts des contaminations, l’épidémie progresse très fortement, a répété le premier ministre, mais surtout « la pression hospitalière est trop forte ».
Au soir du 18 mars, 4 246 patients occupent les services de soins intensifs dans le pays. « Chaque jour, environ 330 nouveaux malades arrivent en réanimation, cela représente une personne toutes les quatre minutes », a insisté Jean Castex, évoquant un profil de patients « plus jeunes » qu’auparavant et une durée de séjour plus longue dans ces services de soins critiques.Lire l’analyse : Article réservé à nos abonnésLe couvre-feu n’a pas suffi à contenir l’épidémie en Ile-de-France
« Plus que le niveau atteint au pic de la deuxième vague »
« Plus préoccupante encore » est la tension dans les hôpitaux franciliens, qui accueillent désormais 1 201 patients en réanimation. « C’est déjà plus que le niveau atteint au pic de la deuxième vague », a souligné le chef du gouvernement. L’agence régionale de santé a porté, il y a près de deux semaines, le niveau de déprogrammation au plafond de 40 % du reste de l’activité hospitalière, afin de « pousser les murs » et, surtout, de récupérer des personnels pour atteindre la capacité en réanimation de 1 500 lits.
Mais cela a un prix de plus en plus lourd. « La situation est tendue et inquiétante, il devient compliqué d’aller plus loin dans la déprogrammation de l’activité chirurgicale vis-à-vis des patients… et pourtant il va falloir le faire », souligne le professeur Antoine Vieillard-Baron, chef de service en médecine intensive-réanimation à l’hôpital Ambroise-Paré, à l’Assistance publique-Hôpitaux de Paris (AP-HP). Les 39 hôpitaux de l’institution francilienne enclenchent cette semaine le passage de quelque 430 lits de réanimation réservés aux cas de Covid-19 (occupés à 95 % au 18 mars) à 590 dans les jours qui viennent.
« On nous demande encore d’augmenter nos lits, mais c’est irréaliste, estime pour sa part Yves Cohen, chef de service en réanimation à l’hôpital Avicenne de Bobigny, en Seine-Saint-Denis. Nous n’avons pas les infirmières, et on ne les formera pas en quelques jours, ni les médecins… On risque de se retrouver dans la situation qu’on refuse : celle de devoir trier les patients, c’est pour ça qu’un reconfinement complet est nécessaire. »Lire aussi Les idées claires sur le Covid-19 : les variants
« Dès qu’un lit se vide, il est pris dans les deux heures »
Au quotidien, c’est déjà devenu un « enfer » pour trouver une place aux nouveaux patients qu’il ne peut admettre dans son service, qui affiche complet depuis trois semaines, rapporte le professeur, et qu’il faut rediriger vers d’autres hôpitaux. « Dès qu’un lit se vide, il est pris dans les deux heures », dit-il.
La situation se tend aussi dans les hôpitaux des Hauts-de-France. Si les centres hospitaliers de Dunkerque, de Saint-Omer ou de Calais sont saturés depuis plusieurs semaines, avec au moins 150 malades qui ont dû être transférés, dont 35 vers d’autres régions, à Lille aussi, « les admissions en réanimation montent plus vite depuis le week-end dernier », rapporte François-René Pruvot, président de la commission médicale d’établissement au CHU de Lille.
« On est en souffrance, on fait face, mais la montée épidémique se poursuit, tout le monde est en train de monter des lits supplémentaires dans la région, on est arrivés à la ligne de “danger” », estime le professeur lillois, qui a dû se résoudre à demander à ses chirurgiens de passer un « cran supplémentaire » dans la déprogrammation des autres patients non malades du Covid-19, qui atteint 30 %.
Dans les Alpes-Maritimes, où les établissements déprogramment déjà 40 % de leur activité hors Covid, il va aussi falloir aller plus loin, rapporte Sylvia Benzaken, vice-présidente de la commission médicale d’établissement du CHU de Nice. L’agence régionale de santé a demandé aux établissements du département d’ouvrir dix lits supplémentaires d’ici à la fin de semaine, dont la moitié au CHU, témoigne la médecin, qui se dit « soulagée » après l’annonce des mesures de freinage. « Nous ne savions plus bien comment nous allions pouvoir tenir si les entrées en réanimation continuaient à ce rythme », dit-elle, tout en soulignant que ces quatre semaines doivent aussi servir à « vacciner » toujours plus.Notre sélection d’articles sur le Covid-19
Voir plus
Camille Stromboni et Gary Dagorn