Sécu : après le Covid, baisse inédite des dépenses de santé dans le budget 2022
Par P.M le 22-09-2021

Dégagé de la pression du Covid, le budget de la Sécu pour 2022 affichera un objectif de dépenses d’assurance maladie (Ondam) en légère baisse, pour la première fois depuis sa création en 1997, a indiqué mercredi 22 septembre le Haut conseil des finances publiques (HCFP).
Après des bonds de 9,4% en 2020 puis 7,4% en 2021, l’Ondam devrait se tasser de 0,6% l’an prochain, précise le HCFP dans son avis sur le projet de budget pour 2022. Soit environ 234 milliards d’euros, contre 200 milliards en 2019, avant la crise sanitaire. Une hausse d’abord tirée par les « dépenses exceptionnelles » liées à l’épidémie (masques, tests, vaccins, hôpitaux), puis dans un second temps par les hausses de salaires du « Ségur de la santé ».
Ce dernier continuera d’ailleurs de produire ses effets en 2022, à hauteur de 2,8 milliards d’euros, soit 1,2 point d’Ondam supplémentaire. Ajouté à la progression de 2,6 points des dépenses courantes, le budget « croîtrait ainsi de 3,8% hors dépenses exceptionnelles »
.Soins palliatifs : un cinquième plan national pour réduire les disparités
Sauf que la « lutte contre l’épidémie » devrait coûter 9,7 milliards de moins l’an prochain, même en tenant compte d’une provision de 5 milliards pour les tests et les vaccins. Cette somme pourrait toutefois « se révéler sous-estimée en cas de résurgence de l’épidémie ou de nouvelles campagnes de vaccination », met en garde le HCFP, qui avait déjà soulevé ce point l’an dernier et n’exclut donc pas un nouveau dérapage.1 milliard pour l’aide médicale d’Etat aux migrants
Le budget de l’aide médicale d’Etat (AME), couvrant les frais de santé des étrangers en situation irrégulière, s’élèvera à un milliard d’euros en 2022, hors soins urgents, selon le projet de loi de finances présenté mercredi par le gouvernement. L’an dernier, l’exécutif avait annoncé une enveloppe de 990 millions d’euros pour 2021. Le budget de l’AME a doublé depuis 2015. Selon le ministre de la Santé, Olivier Véran, plus de 383.000 étrangers en ont bénéficié en 2020.
[Avec AFP]
Olivier Véran sur Twitter

Présentation grandes lignes du #PLFSS2022 à Bercy : @olivierveran & @olivierdussopt annoncent un objectif national de dépenses d’assurance maladie #Ondam pour 2022 (hors dépenses Ségur & Covid) en hausse de +2,6% (+7 Md€, à 218,8 Md€) avec sous-Ondam hospitalier à +2,7%
Ministère des Solidarités et de la Santé et 9 autres personnes11:31 AM · 24 sept. 2021·Twitter Web App
Caroline Cordier@CordierCaroline·En réponse à @CordierCaroline#PLFSS2022 « Pour la première année depuis des lustres, aucune économie n’est imposée à l’hôpital, là où chaque année, l’Ondam hospitalier intégrait 700 millions à 1 milliard d’euros de mise sous tension », déclare le ministre des Solidarités et de la Santé Olivier Véran
Olivier Véran@olivierveran·Nous luttons contre les déserts médicaux, grâce au développement de la télémédecine ou les stages médicaux en zone sous dense. Qui s’ajoutent à la hausse effective du nombre de médecins en formation, + de 10 000 cette année pour la 1ère fois depuis 50 ans. #PLFSS2022
[ Communiqué ] Ressources des établissements : atterrissage 2021, #ONDAM 2022, perspectives post #presidentielle2022 les hospitaliers redoutent des lendemains difficiles #PLFSS2022#COVID19https://bit.ly/39wi2nW2:59 PM · 23 sept. 2021·Twitter Web App
Communiqué de presse de la FHF


blié le 27/09/2021
Les largesses d’un PLFSS de fin de quinquennat

Paris, le lundi 27 septembre 2021
– C’est un des principaux reproches actuels de l’opposition parlementaire. Le gouvernement, comme tous ceux qui l’ont précédé, utilise le budget de l’Etat et de la sécurité sociale pour faire campagne. Ainsi, logiquement, les assurées sociaux et les professionnels de santé (hospitaliers principalement) bénéficient des largesses d’un PLFSS (Projet de loi de finances de la sécurité sociale) de fin de mandat.
La sécurité sociale durablement impactée par la crise
Ces largesses interviennent dans le contexte de comptes sociaux lourdement grevés par la pandémie et ses conséquences économiques. En 2020, le déficit agrégé du régime général et du FSV (Fonds de solidarité vieillesse) a atteint son niveau le plus élevé (-38,7 Md€), bien supérieur à 2010 et la crise financière (-28,0 Md€). En 2021, le déficit du régime général s’améliorerait modérément (+4,6 Md€) au regard du rebond marqué de l’activité économique favorable aux recettes de la sécurité sociale et s’établirait tout de même à -34 Md€ ! Les effets favorables de la conjoncture sont en effet contrebalancés par une forte progression des dépenses (+6,2%) du fait de la persistance de frais exceptionnels pour faire face à la crise sanitaire (tests, vaccination) et des mesures du Ségur en faveur des établissements de santé et médico-sociaux. En 2022, le solde serait en très nette amélioration (+13,0 Md€ sur le champ du régime général et du FSV). Cette amélioration s’expliquerait d’abord par la forte baisse des coûts liés à la crise sanitaire (4,9 Md€ provisionnés dans l’ONDAM 2022 après 14,5 Md€ dans l’ONDAM 2021 rectifié). Ainsi, les dépenses nettes consolidées du régime général et du FSV ne progresseraient que de 0,8%. Parallèlement, les recettes augmenteraient de 3,9%, « dynamisées par le rebond de la masse salariale du secteur privé ». Les prévisions pour les années suivantes restent très incertaines, « puisqu’elles dépendent de l’évolution de la situation sanitaire et de la vigueur de la reprise économique au cours des prochains mois » note le gouvernement. A ce stade, les prévisions présentées dans le PLFSS font état d’un déficit (abyssal !) en baisse mais persistant, de 13 Md€ en 2024.

Figure 1 Déficit du régime général et du Fonds de solidarité vieillesse, 2008-2024 En milliards d’euros
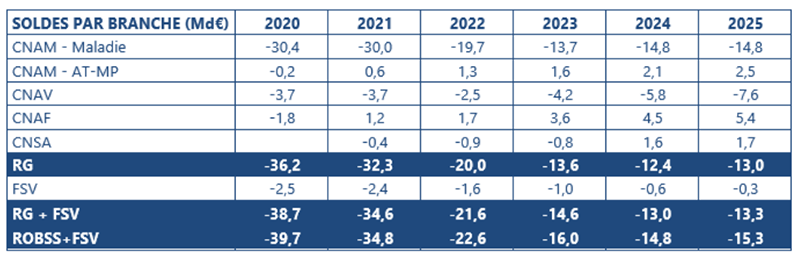
Tableau 1 Solde par branche, 2020-2025
Un ONDAM peut en cacher un autre
En 2021 les dépenses de l’assurance maladie, en prenant en compte la poursuite de la lutte contre la COVID-19, le déploiement des mesures du Ségur de la santé et de l’avenant numéro 9 à la convention médicale (dont les montants sont sans commune mesure !), sont estimées à 237,1 Md€, soit une évolution à champ constant de +7,4 % par rapport à l’ONDAM (Objectif national des dépenses d’assurance maladie) rectifié de 2020. Mais cette année l’ONDAM est encore plus difficile à appréhender qu’avant la crise. Ainsi, s’il continuera à progresser fortement en 2022 (+3,8 % hors dépenses liées à la crise sanitaire et +2,6 % hors celles liées au Ségur de la santé), du fait de la baisse des frais en lien avec l’épidémie (5 Md€ de provisionnés pour 2022 contre près de 15 Md€ prévus en 2021), sur l’ensemble du périmètre, l’évolution serait de -0,6 % par rapport à l’ONDAM rectifié de 2021.
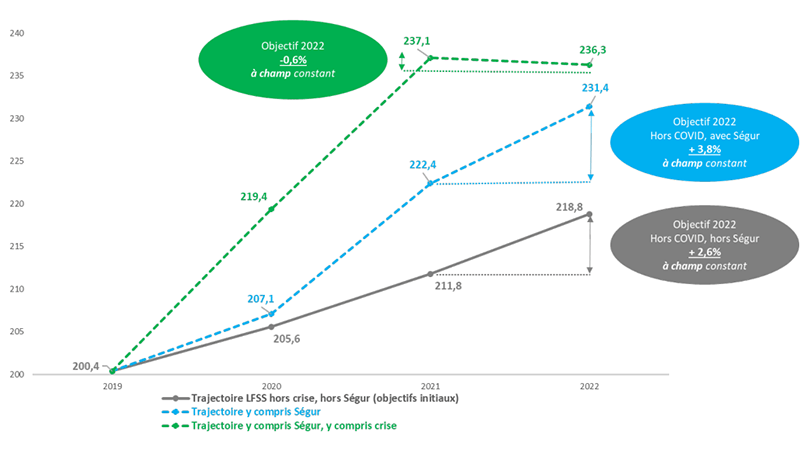
Figure 2. Évolution de l’ONDAM 2020-2022 compte tenu de la crise et des mesures Ségur
Un -0.6 % qui fait dire au Collectif inter-hôpitaux que « la communication gouvernementale est déconnectée de la réalité » alors qu’Olivier Veran s’était félicité : « pour la première année depuis des lustres, aucune économie n’est imposée à l’hôpital».Paradoxalement, avec les mêmes données, le SML estime au contraire « qu’une fois encore le Gouvernement fait le choix de privilégier l’hôpital au détriment de la médecine de ville »…
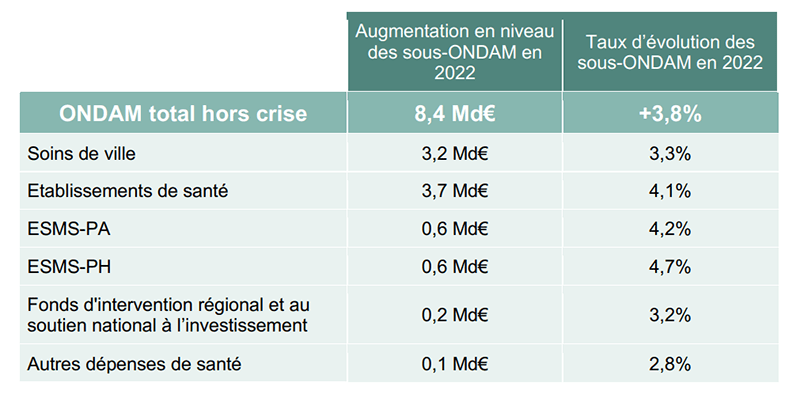
Tableau 2. Détails par sous-objectifs
Les derniers feux du Ségur
Plus de 2 Md€ supplémentaires sont consacrés en 2022 aux revalorisations du Ségur et aux mesures qui le prolongent et décidées depuis, « afin de promouvoir la transformation des métiers et la revalorisation de ceux qui soignent ». Ces dispositions s’ajoutent à l’ensemble des revalorisations dont ont déjà bénéficié les professionnels des établissements de santé et médico-sociaux en 2020 et 2021 (revalorisation socle de 183 € nets par mois, refonte des grilles, intéressement collectif…). Au total, ce sont près de 10 Md€ de hausses salariales des métiers de la santé et du médico-social qui auront été financées via l’ONDAM entre 2020 et 2022.
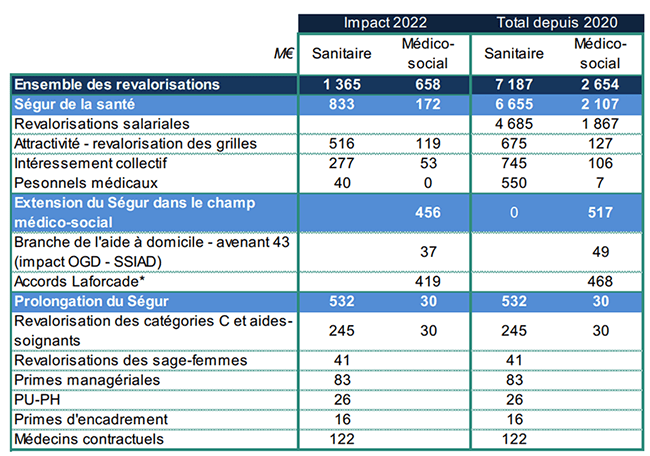
Tableau 3. Mesures salariales nouvelles pour les métiers de la santé en 2022
Multiplication des mesures de « prévention »
Outre la gratuité de la contraception féminine jusqu’à 25 ans, largement commentée dans la presse (y compris dans JIM1), le gouvernement met en place avec ce PLFSS de nouvelles mesures de délégation de compétences entre ophtalmologues et orthoptistes.
Ainsi, les orthoptistes réalisent déjà, en lien avec les ophtalmologistes, les bilans visuels simples pour les faibles corrections, incluant l’examen de réfraction. Le Gouvernement propose désormais de les autoriser, sans prescription médicale préalable, à réaliser ces bilans mais également à prescrire les aides visuelles adaptées (lunettes, lentilles de contact) pour les corrections faibles, « ce qui permettra de réduire fortement les délais d’attente, d’augmenter le nombre de patients reçus et par conséquent d’améliorer l’accès aux soins » estime le gouvernement, sans probablement le parfait aval des ophtalmologues ! Le nombre de patients concernés par la mesure est estimé à 6 millions.
« Cette modification de l’organisation de la filière visuelle permettra également d’améliorer la prise en charge par les ophtalmologistes, qui se concentreront davantage sur la prise en charge des patients à risques pathologiques plus élevés » relève encore les ministres concernés par le PLFSS. .
Entrée dans le droit commun de la télésurveillance
La télésurveillance médicale a fait l’objet ces dernières années d’une expérimentation intitulée « ETAPES – Expérimentations de Télémédecine pour l’Amélioration des Parcours en Santé ». Les expérimentations « ETAPES »2 permettent la prise en charge par l’Assurance maladie, dans un cadre dérogatoire, de la télésurveillance pour cinq pathologies chroniques (diabète, insuffisance cardiaque, insuffisance rénale, insuffisance respiratoire et prothèses cardiaques implantables à visée thérapeutique). Elles doivent prendre fin au plus tard le 31 décembre 2021. Ce PLFSS vise à inscrire dans le droit commun la prise en charge de la télésurveillance par l’assurance maladie. Une mesure définit ainsi l’architecture globale et les différents paramètres d’un modèle de financement de la télésurveillance. Une tarification forfaitaire des activités de télésurveillance sera mise en place en 2022. Les forfaits intégreront la prise en charge des équipes pluridisciplinaires ainsi que les dispositifs médicaux de télésurveillance et les dispositifs médicaux de collecte de données qui pourront y être associés.
Médicament : le gouvernement tente la relocalisation
Nous avons déjà évoqué le milliard supplémentaire qui sera dévolu au médicament dans ce PLFSS3.
Dans le dossier de presse qui accompagne ce PLFSS, le gouvernement explique en quoi il pourra permettre de casser le cercle vicieux des pénuries de médicaments (ce dont beaucoup d’observateurs doutent…).
« Afin de limiter les risques de pénuries et d’accroitre la sécurité d’approvisionnement du marché, il convient d’encourager à la relocalisation en Europe de la production des principes actifs les plus critiques et de se doter de capacités de production flexibles. Le gouvernement souhaite donc renforcer la prise en compte de l’empreinte industrielle dans la fixation des prix des produits de santé, de façon à inciter à l’augmentation des capacités de production en vue de l’approvisionnement du marché national. Une mesure est ainsi proposée dans le présent projet de loi pour inscrire expressément ce critère comme critère de tarification des produits de santé. Cette mesure complète le plan d’action mis en place avant la crise sanitaire et notamment la mise en œuvre du décret stock imposant aux industriels de constituer un stock minimal de médicament pouvant aller jusqu’à 4 mois » détaille l’exécutif.
143 millions de dépenses nouvelles pour le handicap
Outre le plan pour l’autonomie des personnes âgées, venu remplacer à la hâte la loi Grand âge4, ce PLFSS consacre 143 millions d’euros supplémentaires au handicap et à l’autisme.
Au-delà des 425 M€ de revalorisations salariales prévues en 2022 pour les professionnels intervenant dans la prise en charge du handicap (387 M€ dans le cadre du Ségur de la santé et de ses extensions, et 39 M€ au titre de l’accord de la branche de l’aide à domicile), l’offre à destination des personnes en situation de handicap va s’enrichir de 143 M€ dédiés au « financement de places nouvelles en réponse aux besoins identifiés sur les territoires (67 M€) ; à la réponse aux situations critiques par la diversification des solutions d’accompagnements (10 M€) ; à la convergence des réponses aux problématiques croisées du champ de l’enfance et du handicap (15 M€). Par ailleurs, afin de soutenir les parents en situation de handicap dès leur projet parental et jusqu’aux premières années de leurs enfants, des services d’accompagnement à la parentalité des personnes en situation de handicap seront déployés dans les régions (7 M€). Le PLFSS intègre également le renforcement de l’offre de répit avec la création de places d’accueil temporaire supplémentaires (2 M€), afin d’apporter une réponse aux aspirations légitimes des aidants. Enfin, il est prévu de soutenir la création d’unités d’enseignement pour les élèves polyhandicapés (6 M€), afin de permettre à ces enfants d’être scolarisés au sein de l’école ordinaire tout en bénéficiant d’un accompagnement selon leurs besoins».
L’automatisme de la complémentaire santé solidaire
Dans un objectif de lutte contre le non-recours, l’attribution de la complémentaire santé solidaire sera facilitée pour les bénéficiaires de minimas sociaux qui y sont automatiquement éligibles compte tenu de leurs ressources. Ainsi, suite à une demande de RSA, les allocataires n’auront plus à solliciter la complémentaire santé solidaire : ils en bénéficieront automatiquement sans aucune démarche, sauf opposition expresse de leur part. L’objectif est que 95% des nouveaux bénéficiaires du RSA soient couverts par la complémentaire santé solidaire d’ici à 2025.
Pour finir et éviter de tomber dans l’inventaire à la Prévert, citons trois autres dépenses nouvelles : le « renforcement du service public des pensions alimentaires », l’établissement d’un « versement en temps réel du crédit d’impôt et des aides sociales liées au service à la personne » et les mesures visant à « l’amélioration de la protection sociale des travailleurs indépendants ».
1) La contraception sera gratuite pour toutes les femmes jusqu’à l’âge de 25 ans
2) Notamment évoquées ici : Télémédecine : plus que jamais d’actualité !
3) PLFSS et médicament : un milliard d’euros qui ne changeront pas le problème des ruptures de stock
4) Grand âge : Castex dans les pas de Talleyrand
Frédéric Haroche
PLFSS 2022 : « un projet de loi de fin de mandat » (Communiqué de la Mutualité)
Imprimer la listeRecherche08/10/2021
Émis par : Mutualité française
https://mutualite.us10.list-manage.com/track/click?u=72c6466a626a3cb72d03f2143&id=06d6573d19&e=61fb486066
Le PLFSS pour 2022 reste très marqué par la crise sanitaire et la mise en œuvre du Ségur de la santé. Les dépenses de santé continuent de croître pour l’ensemble des acteurs en France, et ce d’une manière exceptionnelle. A ce titre, l’ONDAM 2022 (hors covid) est à +3,8%, après un ONDAM 2021 (hors covid) à +6,6%.
L’évolution des dépenses de santé est marquée notamment par le rattrapage de soins et la mise en œuvre de la réforme du 100% santé. Pour l’ensemble des complémentaires santé, on constate sur le 1er semestre 2021 une hausse importante des prestations : +9% par rapport au 1er semestre 2019, soit 1,450 milliard d’€ en plus. Les prestations progressent très sensiblement en audiologie (+100% soit 277 millions d’€ de plus qu’au premier semestre 2019) et en dentaire (+45% soit 958 millions d’€ de plus qu’au 1er semestre 2019).
Un PLFSS qui améliore l’accès aux droits
Parmi les mesures de ce PLFSS, la Mutualité Française salue celles qui visent à améliorer l’accès aux droits et aux soins des assurés sociaux comme la prise en charge de la contraception des jeunes femmes jusqu’à 25 ans, l’indemnisation des victimes exposées aux pesticides, l’accès facilité à la filière visuelle pour les adultes de moins de 42 ans, ainsi que la simplification de l’accès à la complémentaire santé solidaire et l’entrée dans le droit commun de la télésurveillance.
Souhaitant prendre toute sa place en matière de copaiement des dépenses de santé et de gestion du risque de manière claire pour ses adhérents et les professionnels de santé, la Mutualité Française approuve également l’entrée dans le droit commun de la télésurveillance. « Il est temps d’en revenir à la complémentarité historique, robuste, entre la Sécurité sociale et les organismes complémentaires à laquelle les Françaises et les Français sont très attachés. Cette complémentarité est le ciment d’un système de protection sociale performant au bénéfice des assurés sociaux, qui leur permet d’avoir le reste à charge en santé qui est le plus faible d’Europe », rappelle Eric Chenut, président de la Mutualité Française.
Santé mentale : une absence de mesure et un manque de concertation
Très investie pour accompagner les évolutions dans ce secteur, la Mutualité Française avait accueilli favorablement les annonces du Président de la République lors des assises de la santé mentale, en particulier sur la prise en charge des consultations de psychologues. Or aucune mesure ne vient concrétiser ces annonces dans ce PLFSS.
Dès lors, la Mutualité Française attend des mesures dédiées à la prise en charge de la santé mentale. Elle attend également l’engagement d’une concertation de tous les acteurs sur le financement et la mise en œuvre de ces consultations.
« Si la proposition faite par le Président de la République va dans le bon sens, la question du tarif de la consultation est centrale, quand on sait que le prix moyen d’une consultation est de 55€. Mais pour bien calibrer cette mesure, la concertation avec l’ensemble des acteurs– professionnels de santé, assurance maladie et complémentaires santé – est nécessaire en amont puis dans la durée pour garantir la qualité des prestations et l’accès aux droits. C’est une condition nécessaire à la réussite d’une réforme à l’instar du 100% santé. En effet, cette réforme est un succès en dentaire et en audiologie comme en attestent les dépenses, plus importantes que les prévisions » explique Eric Chenut, président de la Mutualité Française.
Un rendez-vous manqué pour le grand-âge
La Mutualité Française regrette le manque d’ambition et le peu de mesures relatives à l’autonomie, tant sur le volet de l’âge que du handicap. Si certaines mesures constituent une avancée (tarif plancher de l’aide à domicile, la nouvelle mission des Ehpad pour être un centre ressource sur un territoire), elles restent largement insuffisantes pour accompagner une véritable transformation de l’offre, proposer une solution pérenne aux besoins des personnes et répondre à la nécessité absolue de baisser leur reste à charge. « Le PLFSS 2022 ne constitue pas une alternative efficace à la réforme tant attendue sur le Grand âge et l’Autonomie. La question du financement de la dépendance en particulier, reste entière » commente Eric Chenut, président de la Mutualité Française.
Enfin, la FNMF conteste la mesure d’alignement sur le régime privé de la fiscalité de la participation des employeurs publics à la complémentaire santé de leurs agents. En effet, cet article du projet de loi fait explicitement le choix en faveur de contrats obligatoires et préempte ainsi les discussions en cours entre les organisations syndicales et les employeurs publics.