« Ça va beaucoup plus vite avec le variant Delta » : l’hôpital face à la quatrième vague du Covid-19
A l’orée du mois d’août, les établissements sont en alerte face à la reprise des hospitalisations de patients atteints du Covid-19, avec une situation qui devient tendue dans certaines régions. Par Camille StromboniPar Camille StromboniPar Camille StromboniAujourd’hui à 05h04, mis à jour à 11h58.Lecture 7 min.Article réservé aux abonnés
Après un an et demi de crise épidémique, l’hôpital se retrouve de nouveau face à l’inconnu. Le niveau de vaccination suffira-t-il à amoindrir suffisamment la quatrième vague portée par le variant Delta qui arrive à ses portes, en plein été ? Une chose est sûre, la communauté médicale est en alerte. « Toutes les oreilles se sont redressées ces derniers jours », illustre François-René Pruvot, à la tête de la conférence des présidents de commission médicale d’établissement de CHU. Les « cellules de crise » ont été réactivées dans plusieurs établissements.
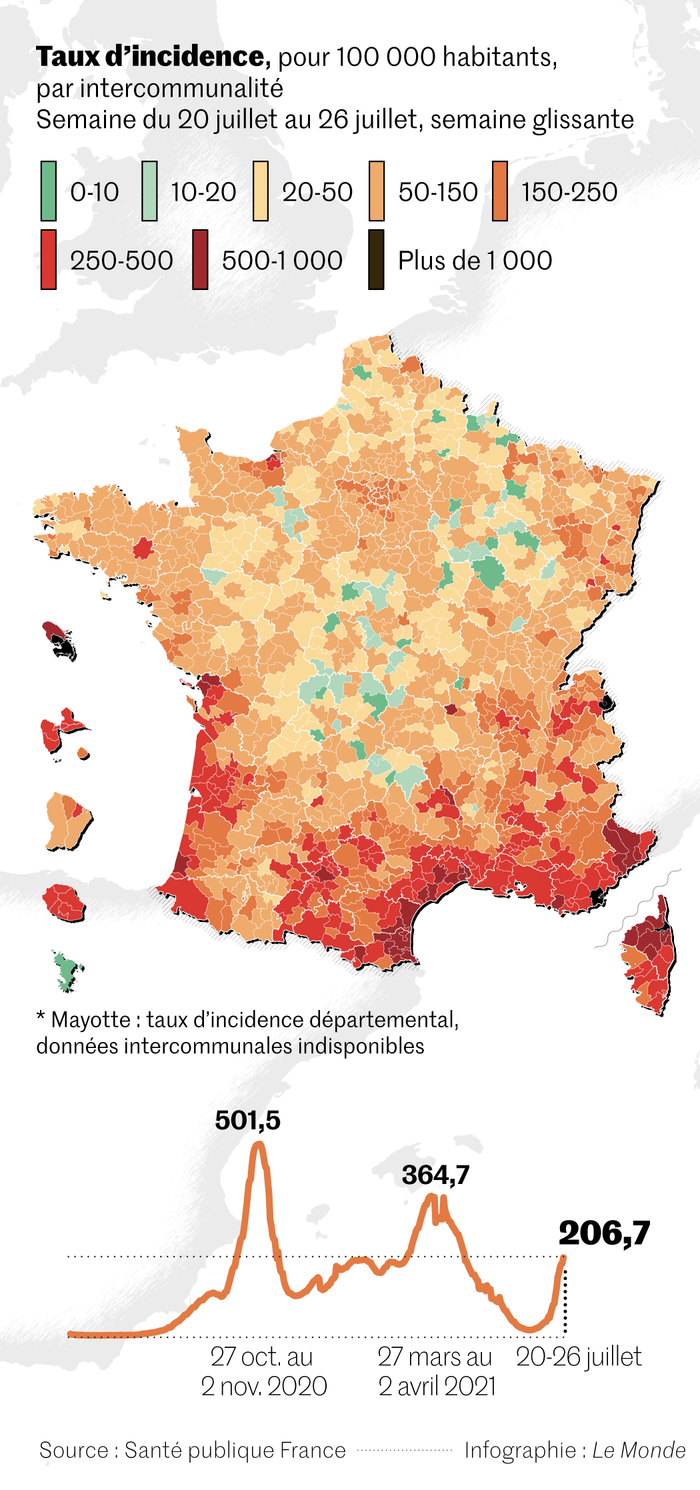
La situation épidémiologique continue à se dégrader
Dans son point épidémiologique du 29 juillet, Santé publique France (SPF) sonne de nouveau l’alarme.« Le nombre de nouveaux cas était près de deux fois supérieur à celui de la semaine précédente, dans toutes les classes d’âge, avec un taux d’incidence dépassant 600 pour 100 000 habitants chez les 20-29 ans », constate l’agence. En France métropolitaine, le taux d’incidence a continué d’augmenter fortement dans toutes les régions, dépassant le seuil de 200 pour 100 000 habitants en Nouvelle-Aquitaine (219), Occitanie (368), Provence-Alpes-Côte d’Azur (412) et Corse (501). « Les données de suivi des contacts confirmaient une forte hausse du nombre de cas ayant fréquenté des lieux de rassemblement, notamment les bars et les discothèques, où les mesures barrières sont plus difficiles à maintenir », souligne SPF, en rappelant que seuls la moitié des Français sont complètement vaccinés. Les décès liés au Covid-19 ont augmenté à nouveau (+ 22 %), après douze semaines de diminution.
« La situation est disparate sur le territoire, avec des situations encore calmes comme à Lille ou en Ile-de-France, précise le professeur lillois. D’autres hôpitaux commencent à s’inquiéter, on voit bien un frémissement. » « On ne peut pas encore parler de tensions majeures, mais on sent la reprise ici et là », confirme le docteur Thierry Godeau, son homologue dans les centres hospitaliers. La prochaine quinzaine sera néanmoins « la zone de tous les dangers », selon lui.
« L’été, ce sont les congés des soignants, avec cette année beaucoup de lits fermés aussi par manque de personnels, souligne-t-il. Nous sommes dans une situation de fragilité plus importante que lors des vagues précédentes, nous serons donc en difficulté plus vite avec moins de patients Covid. » Sans compter les arrêts pour maladie de personnels dus au Covid-19 (déjà une trentaine depuis le début du mois dans son centre hospitalier à La Rochelle).
« Une situation qui tourne déjà à la catastrophe »
Premier signal à virer au rouge depuis déjà plusieurs semaines : les appels au SAMU et les passages aux urgences pour suspicion de Covid-19 poursuivent leur envolée, + 93 % en une semaine selon le bulletin de Santé publique France (SPF) du 29 juillet, avec 3 933 passages aux urgences.
« Ce ne sont pas encore des chiffres énormes ou un afflux massif, car nous partons de relativement bas », fait observer François Braun, président du syndicat SAMU – Urgences de France. « Mais cela vient s’ajouter à une situation qui tourne déjà à la catastrophe », reprend l’urgentiste, qui ne compte plus les remontées de services ou de lignes de SMUR (Service mobile d’urgence et de réanimation) en tension partout en France, risquant de devoir fermer en partie, faute de médecins en nombre suffisant en août. Cette pénurie médicale qui sévit chaque été aux urgences, s’est accrue cette année : « On ne veut pas être alarmiste, mais on a des raisons de se faire du souci, dit M. Braun. On a de l’eau jusqu’au nez, il suffit d’une vaguelette pour boire la tasse. »Lire aussiA l’hôpital, les urgences sous tension pour l’été
Sur les lits d’hôpitaux occupés, l’augmentation se dessine désormais nettement, à un rythme qui reste soutenu pour l’hospitalisation (+ 50 %, avec 1 837 nouvelles admissions en une semaine, ce qui porte le total à 7 236, selon SPF) et qui s’accélère en soins critiques (+ 81 %, avec 376 nouvelles admissions). Ces services qui accueillent les formes les plus graves de la maladie sont repassés au-dessus de la barre des 1 000 lits occupés par des patients atteints du Covid-19 le 29 juillet, après être redescendus jusqu’à 859 au 21 juillet.
Sur le terrain, cette montée en charge se ressent avant tout dans les établissements du littoral atlantique et méditerranéen, dans ces départements balayés par l’explosion de la circulation virale. A Nice, la première cellule de crise de la quatrième vague a eu lieu mercredi, après un passage en dix jours seulement de zéro à onze patients atteints du Covid-19 en soins critiques, ainsi que seize hospitalisés.« Nous constatons bien l’effet éminemment protecteur du vaccin sur les formes graves », précise le professeur Richard Nicollas, directeur médical de crise
La ville balnéaire a cette particularité de voir son activité aux urgences augmenter en période estivale : « Nous sommes un peu inquiets,reconnaît le professeur de médecine d’urgence Jacques Levraut, à la tête de la commission médicale d’établissement. Par rapport aux vagues précédentes, où l’activité aux urgences avait chuté à chaque fois, nous avons en ce moment une activité soutenue, à laquelle vient s’ajouter le Covid. » Aux 1 000 appels quotidiens au SAMU s’ajoutent désormais 200 appels pour suspicion de Covid-19.Lire aussiCovid-19 : à l’hôpital, les premiers signaux de la quatrième vague
Même rebond sur les lignes du SAMU constaté à l’AP-HM (Assistance publique – hôpitaux de Marseille), où 83 patients atteints du Covid-19 sont hospitalisés, dont 24 en réanimation. « Il n’y a aucun patient vacciné en réanimation, tient à préciser le professeur Richard Nicollas, directeur médical de crise. Nous constatons bien l’effet éminemment protecteur du vaccin sur les formes graves. »
Avec ce nombre global de patients hospitalisés, « on reste loin de l’apocalypse, note le responsable, dont le grand groupe hospitalier a été touché de plein fouet par les dernières vagues.Mais nous sommes extrêmement vigilants au regard de la progression de l’épidémie, on est obligé d’anticiper pour adapter notre capacité, avec un certain nombre de lits prêts à être retransformés en lits Covid. »
Ici comme ailleurs, l’organisation est déjà écrite si les chiffres s’emballent, avec des paliers de montée en charge et une discussion régionale entre établissements qui a repris de manière régulière. Les premiers leviers seront le réaménagement des services, le passage des chambres simples en chambres doubles, et surtout le recours aux heures supplémentaires des soignants présents. « On garde un grand espoir avec la vaccination [50,8 % de la population est complètement vaccinée au 25 juillet, selon SPF] de voir une progression épidémique qui ne se retranscrive pas dans les mêmes proportions que lors des précédentes vagues dans nos lits de soins critiques », confie Richard Nicollas.
« Les soignants ont besoin de repos »
Le ministre de la santé, Olivier Véran, l’a souligné mardi : il existe pour l’heure une décorrélation entre l’explosion épidémique et les hospitalisations, ces dernières augmentant moins fortement que lors des précédentes vagues par rapport à l’incidence.
A Marseille comme dans d’autres hôpitaux concernés par des indicateurs en hausse, un sujet demeure extrêmement sensible pour le mois d’août : pourra-t-on éviter de rappeler des soignants en vacances ? « Les congés sont maintenus, assure Richard Nicollas. Il ne faut pas oublier que les soignants viennent de se prendre trois vagues, un an et demi sur la brèche, ils ont besoin de repos. » Des personnels venus en renfort lors de la troisième vague ont pu être prolongés jusqu’à septembre afin de tenir l’été.
D’autres hôpitaux, de plus petite taille, apparaissent déjà sous une tension plus forte. A Toulon, ces derniers jours, le centre hospitalier s’est rempli avec onze patients atteints du Covid-19 hospitalisés en médecine, cinq en gériatrie, deux femmes enceintes, et huit en réanimation. « On espérait que ça ne commence pas avant le 15 août… mais ça va beaucoup plus vite avec le variant Delta », souligne la docteure Clarisse Audigier-Valette.
Des patients plus jeunes
Avec une dimension marquante : « La population hospitalisée se rajeunit fortement », constate la pneumo-oncologue, qui souligne que tous ces patients sont non-vaccinés. Aux 40-65 ans de la précédente vague ont succédé de nombreuses personnes de moins de 40 ans. « Mercredi, nous avons admis en réanimation un patient de 27 ans, mardi un de 35 ans », illustre-t-elle. Des patients jeunes, bien portants, sans comorbidité, qu’elle ne voyait pas dans ces services lors des précédentes vagues. Le ministère de la santé a indiqué, fin juillet, que la moitié des personnes en réanimation avaient moins de 60 ans.
Si cette montée en charge parmi les populations plus jeunes sans comorbidités se confirme, cela ne sera pas sans conséquence sur la tension hospitalière. Ces patients, en cas d’aggravation de la maladie, ont en effet des indications médicales les menant plus volontiers en réanimation que des patients plus âgés et avec des comorbidités, dont le passage en réanimation peut être déraisonnable sur le plan médical.
« Dans ce contexte, le mois d’août risque d’être très compliqué, reprend Clarisse Audigier-Valette. On est dans une période charnière, on commence la phase ascendante, tout va se jouer selon la vitesse à laquelle ça va monter. » Si la responsable de l’unité Covid-19 de pneumologie n’a pas de doute sur la capacité de l’hôpital à accueillir les personnes atteintes du Covid-19, c’est le « non-Covid » qui l’inquiète : « Ce sont ces patients qui vont en pâtir, les débuts de cancer, les insuffisances cardiaques, les diabètes… si nous devons réduire nos capacités. » Si la déprogrammation n’est pas à l’ordre du jour dans l’établissement, la crainte de devoir en arriver à cet « ultime levier » est dans toutes les têtes.
A quelques centaines de kilomètres à l’ouest, au centre hospitalier de Narbonne, décision a été prise jeudi 29 juillet de commencer la déprogrammation de certaines interventions chirurgicales à compter de lundi, face au surcroît d’activité dû au tourisme conjugué à la montée des admissions de patients atteints du Covid-19.
Plus au nord, le centre hospitalier de La Rochelle a dû se résoudre à une autre solution extrême pour faire baisser la pression en évitant la déprogrammation des autres patients, dans un département qui fait la course en tête de l’explosion de la circulation virale. Depuis le milieu de la semaine, le transfert de patients de soins critiques vers d’autres établissements a commencé. « Trois patients (deux Covid, un non-Covid) ont été transférés vers Poitiers et Saintes ces dernières nuits », rapporte le docteur Godeau, à la tête de la Commission médicale d’établissement. Ce vendredi, l’hôpital comptait huit patients en réanimation, ainsi que dix-huit hospitalisés pour le Covid-19.Lire aussi« On a l’impression d’être en guerre » : à la Martinique, le CHU est au bord de la saturation
« Notre réanimation est déjà saturée et je crains que le pire soit à venir, reprend Thierry Godeau. Quand on regarde l’incidence du département, avec le décalage de deux à trois semaines avec l’hospitalisation et la réanimation… on sait que ça va continuer à monter la prochaine quinzaine. » Les transferts doivent se poursuivre dans les jours qui viennent.