En Ile-de-France, le gouvernement mise sur les évacuations sanitaires pour soulager les hôpitaux et éviter un confinement
Six patients ont été transférés ce week-end vers des hôpitaux de l’Ouest, et le gouvernement promet d’accélérer les évacuations la semaine prochaine.
Temps de Lecture 3 min.
Faudra-t-il prendre de nouvelles mesures pour endiguer une troisième vague ? Restaurants et lieux de culture toujours fermés, couvre-feu à 18 heures en métropole, déplacements vers l’étranger limités, reconfinement le week-end dans le Pas-de-Calais, à Dunkerque ou à Nice… Les restrictions en place pour freiner l’épidémie de Covid-19 sont déjà importantes.
Mais il est « très peu probable » que l’on parvienne à ce freinage sans de nouveau confiner, estime, dans Le Journal du dimanche, l’épidémiologiste Vittoria Colizza, qui craint que la gestion sanitaire soit « encore plus difficile » en avril. Le gouvernement fait, pour l’heure, le choix d’une gestion différenciée de l’épidémie selon les territoires. « Nous faisons tout pour ne pas avoir à prendre des mesures plus contraignantes pour les Français », a insisté le porte-parole du gouvernement, Gabriel Attal, dimanche 14 mars. Mais « s’il faut confiner, on le fera », a déclaré, de son côté, Jérôme Salomon, le directeur général de la santé, sur BFM-TV.
Même si le nombre de malades du Covid-19 hospitalisés s’est stabilisé autour de 25 000, la pression sur le système sanitaire reste importante, avec une hausse continue des personnes en réanimation : près de 4 100 désormais, dont plus du quart (1 100) en Ile-de-France, où les malades du Covid-19 occupent plus de 95 % des capacités initiales en réanimation.
Suivre les chiffres de la pandémie en France
Remis à jour le 13 mars
En moyenne, au 10 mars, 22 260 personnes sont diagnostiquées positives chaque jour.
Ces dernières 24h, 169 personnes sont mortes du Covid-19 à l’hôpital.EhpadHôpitaux
29 759 nouveaux cas ont été notifiés à Santé Publique France ces dernières 24 heures (soit 4 045 319 cas confirmés depuis mars) 37 personnes en réanimation ces dernières 24h
24 671 patients atteints du Covid-19 sont hospitalisés, dont 4 070 en réanimation.
- Le pari des évacuations pour l’Ile-de-France

La différence entre l’Ile-de-France, où les taux d’incidence dépassent les 400 dans certains départements, et les autres territoires reconfinés le week-end (le Pas-de-Calais et le littoral des Alpes-Maritimes), est de plus en plus difficile à justifier pour le gouvernement. L’exécutif a, pourtant, décidé d’attendre avant d’instaurer de nouvelles restrictions et tente de soulager la pression sur le système de santé. Face au risque de saturation des services hospitaliers franciliens, l’exécutif a annoncé, dimanche, le lancement d’évacuations de plus grande ampleur.
Après trois personnes transférées samedi et trois, dimanche, six par jour seront évacuées par voie aérienne à partir de lundi, a annoncé Gabriel Attal depuis le tarmac de l’aéroport d’Orly d’où un avion sanitaire partait vers Bordeaux.
Une « opération plus massive » sera organisée en fin de semaine par TGV médicalisés, a-t-il ajouté. Selon lui, une centaine de patients pourraient ainsi être évacués d’Ile-de-France la semaine prochaine, principalement vers les Pays de la Loire, la Nouvelle-Aquitaine et l’Occitanie. Cette opération « Chardons » s’ajoutera aux 175 transferts effectués en France depuis la fin de janvier, pour un total de 1 000 depuis le début de l’épidémie, a précisé le directeur général de la santé, Jérôme Salomon, sur BFM-TV.
Lire aussi Covid-19 : l’exécutif de plus en plus embarrassé par la dégradation de la situation en Ile-de-France
Saluant les évacuations, le chef des urgences de l’hôpital Avicenne de Bobigny, Frédéric Adnet, s’est inquiété de leur mise en œuvre, vu les difficultés logistiques et le consentement nécessaire des familles. « Il n’est pas complètement évident qu’on arrive à cet objectif », a-t-il réagi sur BFM-TV. Pour d’autres médecins, ces transferts ne sont pas suffisants pour réellement relâcher la pression. « Ça ne suffira pas. Il faut ralentir la circulation du virus », a aussi plaidé sur RTL le Pr Rémi Salomon, président de la commission médicale de l’Assistance publique des hôpitaux de Paris (AP-HP).
L’inquiétude touche aussi les régions d’accueil. « Les capacités du CHU de Bordeaux en termes de réanimation sont relativement limitées, car 90 % des places sont occupées », a souligné dimanche le Dr Laurent Petit, chef de l’unité de réanimation chirurgicale de l’établissement, où sont arrivés deux patients évacués, dimanche, de Seine-et-Marne.Situation en Seine-et-Marne (77)
Le taux d’incidence est de 387 pour 100 000 habitants au 10 mars 2021, contre 232 sur tout le territoire national.
Parallèlement, la proportion de personnes hospitalisées en raison du Covid-19 est de 37 pour 100 000 (contre 36 dans toute la France), soit 528 personnes dont 145 en soins intensifs, au 13 mars.
Covid-19 : l’exécutif de plus en plus embarrassé par la dégradation de la situation en Ile-de-France
En dépit d’une pression grandissante sur le système de santé, le gouvernement a décidé d’attendre avant de prendre les éventuelles mesures « qui s’imposeraient ».
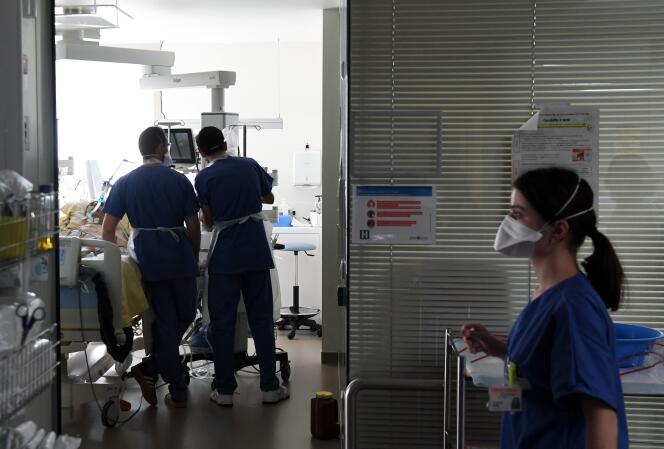
A ceux qui se seraient un trop peu vite projetés dans le « monde d’après », imaginant une France bientôt débarrassée des contraintes liée à la pandémie de Covid-19 et prête à plonger dans une euphorie digne des années folles, le ministre de la santé, Olivier Véran, a émis, jeudi 11 mars, un cinglant rappel à l’ordre. Bien qu’aucune nouvelle restriction n’ait été décidée, l’heure n’est pas au relâchement mais à la « mobilisation totale », a-t-il rappelé lors de la conférence de presse hebdomadaire du gouvernement consacrée au coronavirus. La situation actuelle est « tendue » et « inquiétante », a-t-il insisté.
A l’échelle nationale, la progression de la maladie n’est pas de nature à affoler. Mais la stabilité globale des courbes sur un « plateau haut » masque une évolution très hétérogène des cas de contaminations.
Ainsi, dans les Pyrénées-Atlantiques, le taux d’incidence s’affichait, jeudi, à 44 pour 100 000 habitants, contre plus de dix fois plus (472) dans les Alpes-Maritimes. L’approche régionalisée de la gestion de la pandémie, qui a conduit l’exécutif à décréter un confinement les week-ends dans les zones les plus affectées, comme Nice, Dunkerque (Nord) ou le Pas-de-Calais, est donc « plus que jamais pertinente », a conclu M. Véran.
Flambée des entrées en réanimation
Sur les vingt-trois départements placés depuis le début du mois en surveillance renforcée, l’Ile-de-France préoccupe tout particulièrement. Le nombre de cas progresse et, surtout, les entrées en réanimation flambent. « Toutes les douze minutes, un Francilien, nuit et jour, est admis en lit de réanimation », a souligné M. Véran.
Pour expliquer cette percée de cas graves, alors que le nombre de contaminations augmente plus lentement, les médecins pointent la responsabilité du variant anglais, qui représente près de 70 % des cas observés dans la région. S’il n’est pas possible d’établir à ce jour un lien évident de causalité, « la situation en réanimation correspond, en tout cas, à ce que prévoyaient les modélisations avec l’arrivée de ce variant à la transmissibilité accrue », signale le professeur de santé publique et épidémiologiste Mahmoud Zureik. « Le variant serait responsable de davantage de formes graves », a affirmé, quant à lui, M. Véran
Lire aussi Covid-19 : avec ses services de réanimation quasiment saturés, l’Ile-de-France passe au rouge
Dans les hôpitaux franciliens, cette envolée suscite un mélange d’épuisement et d’angoisse. « On a un peu l’impression de revivre ce qui nous est arrivé il y a un an, quand l’épidémie, après avoir avancé à bas bruit, sort de sa boîte d’un coup », explique David Heard, responsable de la communication de l’agence régionale de santé d’Ile-de-France.
« Ça ne peut pas durer éternellement, s’alarme aussi le professeur Jean-Michel Constantin, anesthésiste-réanimateur à la Pitié-Salpêtrière, à Paris. Aujourd’hui,on réussit encore à garder la tête hors de l’eau, en s’équilibrant d’un établissement à l’autre, mais nous n’avons pas de marge et rien ne permet de penser que ça va baisser dans les jours qui viennent, au regard des contaminations. » « On est proche du nombre de patients atteints au pic de la deuxième vague », abonde Martin Hirsch, directeur général de l’Assistance publique-Hôpitaux de Paris. « Il faut trouver un système de freinage ! », plaide-t-il.
« Tirer sur la corde au maximum »
En dépit de cette pression grandissante sur le système de santé, le gouvernement a pourtant décidé d’attendre avant de prendre les éventuelles mesures « qui s’imposeraient » – à savoir, un confinement. D’ici là, « nous faisons tout pour faire face », s’est défendu le ministre, évoquant le transfert possible, dans les jours à venir, de « dizaines, voire de centaines » de malades atteints du Covid-19 vers des régions moins touchées et la déprogrammation plus massive d’activités ne concernant pas le SARS-CoV-2 dans les hôpitaux.
« Ce n’est pas pour protéger “l’hôpital” qu’il faut prendre des mesures, mais pour les patients et les familles » Stéphane Gaudry, réanimateur
Certes, les chiffres ne sont pas encore ceux atteints lors de la première vague, avec 2 700 patients en réanimation au pic d’avril 2020. Mais la barre des 1 000 personnes hospitalisées en soins critiques a déjà été franchie le 9 mars et le pic de novembre 2020 est presque atteint, avec 1 080 patients au 11 mars. A la fin du mois, si la même dynamique se poursuit, nous atteindrons le « seuil critique », d’après le ministre de la santé, de 1 500 personnes atteintes du Covid-19 en réanimation.
Dès lors, pourquoi ne pas agir dès maintenant ? Les hôpitaux franciliens ont été capables de monter à plus de 2 000 patients en réanimation en première vague, mais cela a un prix, souligne Stéphane Gaudry, réanimateur à l’hôpital Avicenne de Bobigny (Seine-Saint-Denis) : « On va mettre bientôt les malades dans les blocs opératoires, avec un soin de moindre qualité, déprogrammer encore plus d’autres patients et continuer avec au moins 300 morts par jour en France… Ce n’est pas pour protéger “l’hôpital” qu’il faut prendre des mesures, mais pour les patients et les familles ! », dit-il.
A ses yeux, le message politique est clair : « On va tirer sur la corde au maximum à l’hôpital, en espérant qu’elle ne craque pas. On le sait tous, si l’Ile-de-France n’est pas confinée, cela n’a rien à voir avec les indicateurs sanitaires ou la pression hospitalière, qui y sont largement aussi inquiétants que dans les autres régions qui ont reconfiné. »
Eviter un passage en force
De fait, l’Ile-de-France n’est pas une région comme les autres. « Le problème, c’est que là on est sur du tout ou rien », souligne-t-on à Matignon. Reconfiner uniquement les zones les plus tendues comme la Seine-Saint-Denis n’aurait « aucun sens », poursuit notre source, évoquant la multitude d’habitants qui travaillent à Paris et sont ainsi amenés à voyager chaque jour d’un département à l’autre. « Ce qui me paraîtrait invraisemblable, c’est de confiner Paris sans confiner l’ensemble de la région », a aussi noté Valérie Pécresse, la présidente (Libres !) de l’Ile-de-France, lors de son intervention au « Grand Jury RTL-Le Figaro-LCI » le 28 février.Situation à Paris (75)
Le taux d’incidence est de 365 pour 100 000 habitants au 10 mars 2021, contre 232 sur tout le territoire national.
Parallèlement, la proportion de personnes hospitalisées en raison du Covid-19 est de 54 pour 100 000 (contre 36 dans toute la France), soit 1 177 personnes dont 316 en soins intensifs, au 13 mars.
Sources : niveau des hospitalisations, niveau des infections (via Santé publique France)
Or, bien que son adjoint Emmanuel Grégoire ait, dans un premier temps, appelé à confiner totalement la capitale, la maire de Paris, Anne Hidalgo, a fait savoir qu’elle considérerait que l’option d’un confinement les week-ends serait « inhumaine », se faisant ainsi le reflet de la lassitude des Parisiens face au couvre-feu déjà imposé. « Il va falloir se reparler collectivement. Pour le moment, on ne peut pas dire qu’on ait été aidés par les élus de Paris », commente l’urgentiste Thomas Mesnier, député de la Charente pour le parti présidentiel La République en marche.Article réservé à nos abonnés Lire aussi Un confinement le week-end à Paris et Marseille, piste écartée par Emmanuel Macron
Le gouvernement préférerait, de fait, éviter un passage en force. « L’acceptabilité d’une mesure est toujours à prendre en compte. Sinon, elle est inutile », fait-on remarquer dans l’entourage du premier ministre, Jean Castex. On souligne aussi que, compte tenu de son poids économique et de sa densité, confiner l’Ile-de-France « équivaudrait à un reconfinement national ». Dit autrement : une telle décision mérite une mûre réflexion.
Accélérer la vaccination
Embarrassé, l’exécutif semble encore capable de justifier un traitement différencié entre l’Ile-de-France et des départements déjà confinés. Mais le point de bascule devient de plus en plus flou. « Il n’y a pas d’indicateurs précis chiffrés en termes de réanimation, c’est une pression sanitaire, une tendance et une capacité de notre système de santé à s’organiser pour tenir » qui entrent en compte, a expliqué Olivier Véran. « On est sur le fil du rasoir », souffle une source gouvernementale.
Jusqu’ici rétif à imposer des mesures trop drastiques, l’Elysée ne ferme plus la porte à un confinement dans la région dans les jours à venir, en cas d’aggravation de la situation dans les services de réanimation. Un point d’étape pourrait être organisé dimanche 14 mars, afin de réévaluer la situation et les mesures à prendre.Article réservé à nos abonnés Lire aussi Vaccination contre le Covid-19 : les constants réajustements de la campagne française
D’ici là, le gouvernement entend poursuivre la campagne vaccinale à un rythme accéléré, pour tenter de prendre de court la propagation du virus et, en particulier, du variant britannique. « Il faut que ça crache », lâche un proche du chef de l’Etat, qui reste confiant sur l’objectif de vacciner 10 millions de Français d’ici à la mi-avril et, ainsi, leur offrir la perspective d’un retour à la « vie presque normale ».Notre sélection d’articles sur le Covid-19
Retrouvez tous nos articles sur le SARS-CoV-2 et le Covid-19 dans notre rubrique
Claire Gatinois et Camille Stromboni
Dans les hôpitaux parisiens, « le casse-tête, c’est d’arriver à libérer du personnel »
Depuis l’ordre donné de déprogrammer 40 % des activités pour récupérer des lits de réanimation, les hôpitaux et cliniques franciliens s’organisent tant bien que mal.
Olivier Scatton, chirurgien hépato-biliaire à la Pitié-Salpêtrière, à Paris, ne cache pas son « anxiété ». Depuis quinze jours, lui et ses confrères ont déjà dû déprogrammer 25 % de leurs activités de chirurgie digestive, passant à trois salles opératoires au lieu de quatre. Toutes les opérations hors cancérologie ont été reportées. « Si on passe à 40 %, ça implique de fermer encore une salle, et là on ne sait plus du tout comment on va faire. Cela voudrait dire déprogrammer des cancers qu’on a déjà du mal à faire… », s’inquiète M. Scatton.
Mardi 9 mars, la barre symbolique des 1 000 malades atteints du Covid-19 hospitalisés en soins critiques en Ile-de-France a été franchie, ce qui n’avait plus été le cas depuis novembre. A ce rythme, le palier de 1 127 lits disponibles précédemment fixé par l’agence régionale de santé (ARS) devrait être dépassé d’ici quelques jours. Lundi, son directeur général, Aurélien Rousseau, avait d’ailleurs donné « l’ordre ferme » aux hôpitaux et cliniques franciliens de déprogrammer 40 % de leurs activités médicales et chirurgicales pour augmenter le nombre de lits de réanimation réservés aux patients atteints du Covid-19. Le nouvel objectif fixé prévoit 1 577 lits disponibles, l’ARS souhaitant qu’il soit atteint « au cours de la semaine prochaine ». « Et nous irons encore plus loin si la situation devait l’imposer », a annoncé jeudi 11 mars le ministre de la santé, Olivier Véran.
Lire aussi Covid-19 : l’exécutif de plus en plus embarrassé par la dégradation de la situation en Ile-de-France
A la Pitié-Salpêtrière, comme dans d’autres établissements qui avaient pu éviter le recours à la déprogrammation lors de la deuxième vague, à l’automne, il faut cette fois s’y résigner. « Ça va nous mettre un peu de foutoir », admet Jean-Luc Bouillot, professeur de chirurgie générale et digestive à l’hôpital Saint-Joseph, à Paris, tout juste passé de 14 lits de réanimation à 20. L’établissement compte 19 salles d’opération, 40 % de déprogrammations, cela signifie 8 salles de moins.« Tout ce qui est cancer, on ne discute même pas, pour le reste, chaque chirurgien défend ses propres patients, on discute au cas par cas. Par exemple, les vésicules c’est rarement urgent, les cures de hernies, la chirurgie de la thyroïde ou de la paroi, ça peut attendre, la chirurgie de l’obésité aussi. » Ailleurs, dans le reste de l’hôpital, les prothèses de hanche, les opérations de la prostate ou de la cataracte, « ça va a priori sauter, le vasculaire un peu moins. On prévient nos patients en leur expliquant la situation, ils ne sont pas contents mais ils comprennent ».
« On sent que l’eau monte »
Au 11 mars, selon l’ARS, la moyenne des déprogrammations se montait à 30 % au sein de l’Assistance publique-Hôpitaux de Paris, 13 % dans les établissements de santé privés d’intérêt collectif, et à parts égales dans le public et dans le privé (22 %).
Dans les établissements en première ligne depuis le début de l’épidémie, à chaque vague sa routine de déprogrammations. Atteindre le nouveau palier fixé par l’ARS, « cela nous obligerait à déprogrammer encore plus de chirurgies, d’endoscopies ou radiologies interventionnelles, mais plus on en déprogramme et plus on bouge le curseur vers ce qui est urgent… », résume Thomas Gille, pneumologue à l’hôpital Avicenne, à Bobigny, où « on sent que l’eau monte ».
Pour Yann Parc, président du Syndicat des chirurgiens des hôpitaux de Paris, le casse-tête n’est pas tant dans la déprogrammation proprement dite qu’organisationnel. « Déprogrammer des patients, maintenant on commence à avoir un peu l’habitude, depuis la première crise, on a défini avec l’ARS des paliers de patients à déprogrammer en priorité. On est arrivé au premier palier de 15 % assez facilement. Le casse-tête, c’est d’arriver à libérer du personnel pour pouvoir absorber la vague », insiste le chirurgien à Saint-Antoine, à Paris, dont le groupe hospitalier devait passer de 125 lits de réanimation à 145 d’ici à dimanche 14 mars, puis 185 à compter de la semaine suivante.
Tous les hôpitaux de la région sont actuellement confrontés à la même équation : quels blocs opératoires fermer pour libérer des infirmières anesthésistes, des anesthésistes, ou encore des infirmières de bloc et pouvoir ainsi les redéployer en réanimation ? Aujourd’hui, les équipes, notamment parmi les paramédicaux, sont « moins souples, les gens ont moins envie de repartir dans les unités Covid car le détachement est plus ou moins indéfini dans le temps », relève Yann Parc. Les deux vagues précédentes, marquées chacune par un confinement, avaient de fait dégagé un horizon à partir duquel la situation s’améliorerait, et où il serait donc possible de reprogrammer. « Actuellement, il n’y a aucune perspective, on est dans un grand flou, la seule chose qu’on sait c’est que ça monte », poursuit le chirurgien.
« Suppressions de vacations »
« Toute cette semaine, j’ai programmé des patients dans un ou deux mois en leur disant qu’on naviguait à vue. Pour éviter de déprogrammer au dernier moment, on va étaler les interventions », abonde Grégoire Deroide, chirurgien digestif à l’hôpital franco-britannique, à Levallois-Perret (Hauts-de-Seine). Dans cet établissement de santé privé d’intérêt collectif, où l’afflux de patients atteints du Covid-19 ne se fait pas encore sentir, les déprogrammations démarreront lundi 15 mars. « Dès lundi, les établissements privés vont procéder de façon autoritaire à des suppressions de vacations, les praticiens n’auront pas le choix, tout le monde va s’y plier », poursuit Grégoire Deroide. Dans son hôpital, il n’est pas encore question de transformer les blocs opératoires en réanimations comme lors de la première vague : « Mais si tout d’un coup ce week-end ou la semaine prochaine il y avait un pic, tout le monde se remobilisera et on arrêtera 100 % d’activités du jour au lendemain. » Article réservé à nos abonnés Lire aussi « Pendant ce temps, on ne sait pas comment le cancer évolue » : les « déprogrammés » de la deuxième vague du Covid-19 entre colère et résignation
Tous les établissements ne sont cependant pas logés à la même enseigne. A l’hôpital Lariboisière, à Paris, « à ce jour, on ne nous a pas demandé de déprogrammer. En revanche on se tient prêt, la situation est réévaluée chaque jour et on ne sait pas à quelle sauce on va être mangé le lendemain », indique Rémy Nizard, chef du service de chirurgie orthopédique et traumatologique, qui ne réclame pas de réanimation postopératoire. Lors de la deuxième vague, entre 20 % et 25 % des malades avaient été déprogrammés. M. Nizard pointe en revanche une autre source de désorganisation des services, qu’il constate depuis quelques semaines : « A chaque fois que la situation se tend, on a des patients qui ont très peur de venir à l’hôpital et annulent leurs interventions, entraînant des déprogrammations un peu sauvages, quelquefois presque à la dernière minute. »
Dans le service d’Olivier Farges, chirurgien digestif à l’hôpital Beaujon, à Clichy (Hauts-de-Seine), 8 lits sont fermés depuis janvier, mais, depuis, aucun effort supplémentaire n’a été demandé. Il veut croire que son activité, essentiellement de cancérologie, ne sera « pas trop bousculée si l’effort porte sur quatre à six semaines », dit-il. Tout en restant stoïque : « Le cœur du métier d’un chirurgien, c’est de s’adapter à l’incertitude. »Notre sélection d’articles sur le Covid-19
Retrouvez tous nos articles sur le SARS-CoV-2 et le Covid-19 dans notre rubrique