« Il est urgent de structurer les médecines complémentaires et alternatives »
TRIBUNE
Collectif
Dans une tribune au « Monde », un collectif de parlementaires, d’anciens ministres, d’universitaires et de médecins appelle à la création d’une agence gouvernementale des médecines complémentaires et alternatives, afin d’en assurer le développement, mais aussi de contrôler les dérives thérapeutiques.
Publié aujourd’hui à 05h15 Temps de Lecture 5 min.
Tribune. La santé de demain intégrera toujours plus les médecines complémentaires. Plus de 68 % des Français croient aux bienfaits des médecines complémentaires et alternatives (MCA) : leur pratique est donc loin d’être marginale ! L’Organisation mondiale de la santé (OMS) dénombre quatre cents MCA et encourage leur intégration pour soutenir la prévention, la qualité de vie et le bien vieillir. Mais le champ des MCA rassemble indistinctement des méthodes validées et sécurisées, insuffisamment éprouvées ou douteuses, voire dangereuses.
L’enjeu de santé publique est donc de favoriser l’essor des pratiques bénéfiques, tout en luttant contre les dérives en santé. Face à l’engouement pour ces pratiques et à leur prolifération incontrôlée, l’enjeu est aussi d’asseoir les médecines complémentaires adaptées et de lutter contre les méthodes alternatives.
En France, certaines pratiques sont légalisées (acupuncture, ostéopathie, chiropraxie, homéopathie). D’autres, comme la sophrologie, l’hypnose, l’art-thérapie, sont déployées dans les hôpitaux, les établissements d’hébergement pour personnes âgées dépendantes (Ehpad) et par les associations nationales (Ligue contre le cancer, France Alzheimer…). Un rapport de l’Assistance publique-Hôpitaux de Paris (AP-HP, 2012) a montré que *l’hôpital public s’est, lui aussi, largement ouvert à certaines MCA.
Une agence des MCA (A-MCA), réunissant plus de quatre-vingts experts, des chercheurs, médecins, élus, anciens ministres, hauts dirigeants, mais aussi des patients et des soignants, a été créée pour contribuer à structurer ce champ. Soutenue par près de trente partenaires (Fondation de l’Académie de médecine, universités, France Alzheimer, etc.), l’A-MCA fédère l’écosystème en la matière.
Enseignement et formation
Elle vise à informer, conseiller, guider sur ces pratiques tout en développant la recherche dans le domaine. Il s’agit de consolider les connaissances sur ces pratiques, leurs effets et leur niveau d’efficacité. L’Agence entend aussi lutter contre les dérives en santé, en particulier les dérives thérapeutiques non sectaires, volontaires ou non, et dont les conséquences peuvent, elles aussi, être dramatiques.
La pratique des MCA ouvre à des risques de dérives thérapeutiques, tandis que les patients cachent souvent leurs usages à leurs médecins, et parfois même, abandonnent leurs traitements vitaux
L’A-MCA a également pour but d’aider à organiser l’enseignement et la formation des pratiques validées et de soutenir, sur le terrain, leur mise en œuvre, de façon cohérente, structurée et sécurisée. C’est dans ce cadre qu’elle accompagne différents acteurs (par exemple des groupes d’Ehpad). Si beaucoup de ces pratiques sont devenues incontournables, elles manquent paradoxalement d’encadrement, rendant l’offre peu lisible pour les patients et les confrontant à des risques.
En effet, la pratique des MCA ouvre à des risques de dérives thérapeutiques, tandis que les patients cachent souvent leurs usages à leurs médecins, et parfois même, abandonnent leurs traitements vitaux. Peu connues du grand public, les « dérives thérapeutiques » représentent un danger qu’il importe d’étudier et de prévenir en complément de l’action essentielle de la Miviludes centrée sur les dérives sectaires. Sectaires, ou non, les conséquences de ces dérives en santé peuvent être dramatiques.
Lire aussi #Nofakemed : pourquoi cette croisade de professionnels de santé contre l’homéopathie ?
Un colloque organisé par l’A-MCA, avec le soutien de la Mission interministérielle de vigilance et de lutte contre les dérives sectaires (Miviludes), et parrainé par la députée Laurence Vanceunebrock, s’est tenu le 22 février, avec plus de trois cents participants pour évoquer et alerter sur les dérives en santé (méthode Hamer, abus de faiblesse, thérapies de conversion, certificats de virginité…) et ouvrir des pistes de solutions.
En conclusion de ce colloque, la députée et pharmacienne Agnès Firmin Le Bodo, a appelé à renforcer l’action de l’A-MCA tout en encourageant la réunion vertueuse en son sein, des expertises (scientifiques, médicales, politiques, de terrain…) transdisciplinaires et transpartisanes.
Une double perspective
Cet engouement pour les médecines complémentaires concerne aussi des pratiques adaptées pour s’intégrer dans un circuit vertueux de prévention (hypnose, méditation, art-thérapie, etc.). Au risque parfois d’une automédication pouvant retarder les consultations médicales.Lire aussi cette tribune de Luc Perino de juin 2019 : « Déremboursons plus que l’homéopathie »
De nombreuses recherches montrent que certaines pratiques présentent des avantages évidents en termes de prévention, de mieux-être et de qualité de vie. Nous rejoignons donc la position de l’Académie de médecine selon laquelle l’intégration de certaines MCA présente un intérêt si elle permet « de préciser leurs effets, de clarifier leurs indications et d’établir de bonnes règles pour leur utilisation ».
Parce qu’il devient urgent de structurer ce champ et d’avertir nos concitoyens tant sur les indications que sur les risques de ces pratiques, nous appelons au développement d’une initiative constructive autour de la question. Il s’agit donc de débroussailler et d’aider à la structuration des MCA en apportant un cadre à des pratiques aux effets réels pour certaines, ou relevant, au contraire pour d’autres, de charlatanisme.
Une telle dynamique implique de s’inscrire dans une double perspective, d’intégration sécurisée de pratiques complémentaires adaptées et de lutte contre toutes les formes de dérives et d’approches alternatives.
Les signataires appellent à la transformation de l’A-MCA en agence gouvernementale, capable de piloter la réflexion sur les enjeux des médecines complémentaires et alternatives, de lutter contre les dérives thérapeutiques et de favoriser la mobilisation des pratiques reconnues au service de la prévention, de la santé et de la qualité de vie des citoyens. Une résolution sera portée en ce sens à l’Assemblée nationale dans les meilleurs délais. La création de cette agence serait un acte fondateur pour inventer la médecine de demain au sens d’une articulation efficiente du « cure » (soin) et du « care » (prendre soin).
Liste des signataires : Gilles Berrut, professeur en médecine, président Gérontopôle Pays de la Loire ; Antoine Bioy, professeur en psychologie, université Paris-VIII, conseiller scientifique à l’Unesco et responsable scientifique de l’agence des médecines complémentaires et alternatives (A-MCA) ; Alain Blanchet, professeur émérite en psychologie, président de l’Ecole des psychologues praticiens ; Denis Bernard, président de l’Union francophone des patients partenaires ; Philippe Denormandie, chirurgien et auteur de rapports ministériels portant sur le handicap ; Jeanine Dubié, députée (Liberté et Territoires) ; Valérie Egloff, conseillère régionale Normandie, présidente du Gérontopôle Normandie et infirmière ; Myriam El Khomri, ancienne ministre du travail ; Olivier Falorni, député (Liberté et Territoires) ; Agnès Firmin Le Bodo, députée (AGIR) et pharmacienne ; Jean Gatel, ancien ministre de l’économie sociale et solidaire ; Serge Guérin, professeur Inseec U. et sociologue, directeur scientifique du pôle santé Inseec Msc & MBA et président de l’A-MCA ; Joël Jaouen, président de France Alzheimer ; François-Michel Lambert, député (Liberté Ecologie Fraternité) ; Gaël Le Bohec,député (LRM) ; Julien Nizard, professeur en médecine et chef du centre fédératif douleur, soins palliatifs et de support, CHU de Nantes ; Véronique Suissa, docteur en psychologie clinique et directrice générale de l’A-MCA ; Alain Tolédano, médecin, ancien chef du pôle médecine et cancérologie Hôpital américain et président de l’Institut Rafaël ; Thierry Troussier, professeur en médecine, responsable chaire Unesco Santé sexuelle & Droits humains ; Laurence Vanceunebrock, députée (LRM) ; Richard Villet, professeur en médecine, secrétaire général de la Fondation de l’Académie de médecine.
Collectif
*Les médecines non conventionnelles s’invitent à l’hôpital
En 2015, 6 115 médecins français ont déclaré un titre ou une orientation de médecine alternative et complémentaire, selon l’ordre des médecins. Un sur cinq exerce à l’hôpital.
Par Juliette HarauPublié le 31 août 2016 à 18h50 – Mis à jour le 31 août 2016 à 18h50
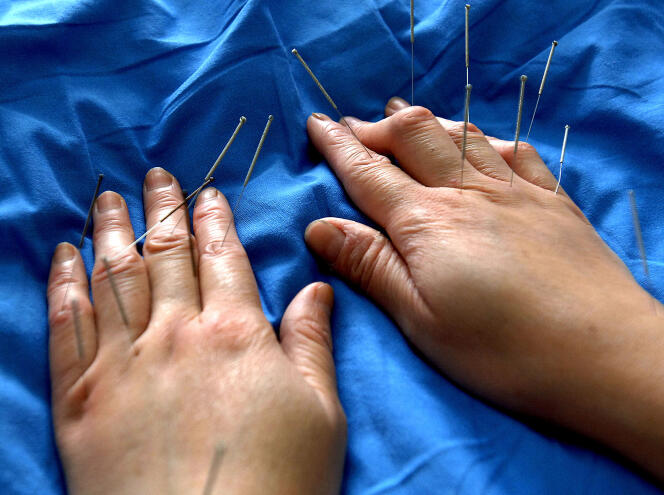
Du qi gong sur les pelouses, des huiles essentielles dans les couloirs et des « coupeurs de feu » au bout du fil : à l’hôpital, temple de la biomédecine, les médecines non conventionnelles sont présentes, avec plus ou moins de discrétion, à tous les étages. Ces soins « alternatifs », peu ou pas reconnus par les autorités de santé, mais qui font leurs preuves dans la pratique, entrent par la petite porte.
« C’est amusant, constate Alain Baumelou, néphrologue à l’hôpital de la Salpêtrière à Paris, si vous cherchez un acupuncteur dans le registre de l’hôpital, rien. Par contre, plusieurs médecins le pratiquent dans différents services. »
En 2015, 6 115 médecins français ont déclaré un titre ou une orientation de médecine alternative et complémentaire, selon l’ordre des médecins. Un sur cinq exerce à l’hôpital.
L’acupuncture est un bon cas d’école. Cette pratique consiste à stimuler des points d’énergie en piquant de fines aiguilles à la surface de la peau. Issue de la médecine traditionnelle chinoise, elle est utilisée notamment pour soulager les douleurs chroniques, lutter contre le stress ou encore les troubles du sommeil.
Enseignée dans plusieurs diplômes universitaires (DU) en France, elle a fait l’objet d’un rapport de l’Institut national de la santé et de la recherche médicale (Inserm). Mais l’étude ne se prononce pas sur son efficacité selon les critères scientifiques classiques : « L’évaluation des thérapeutiques dites “non conventionnelles” est en général rendue difficile voire impossible du fait d’un manque de données. »
Plusieurs soignants franchissent le pas malgré tout. « J’ai été fasciné par le fait de pouvoir faire quelque chose pour soulager les patients », témoigne par exemple Carmelo Maniaci, anesthésiste au CHU de Lyon. Il achève un DU à Paris et utilise déjà les aiguilles, notamment pour contrer l’anxiété préopératoire, ou encore pour pallier les pertes de sensibilité de ses patients : « C’est tellement efficace que j’aimerais m’y consacrer au moins la moitié du temps, car actuellement l’offre [dans mon service] n’est pas standardisée. »
« Si ça marche, tant mieux »
En matière de soins non conventionnels, le cas par cas persiste en effet, dépendant de l’approche d’un chef de service ou d’un changement de direction au sein de l’hôpital. Surtout, c’est la demande des patients qui pousse à envisager d’autres solutions.
Patrice Cohen, anthropologue et coauteur de Cancer et pluralisme thérapeutique, une enquête sur l’usage des soins non conventionnels, note aussi « l’influence des médias, des familles ou encore des soignants charismatiques », qui encouragent l’introduction de certains protocoles.
« L’expérience prend parfois le pas sur le savoir scientifique. On ne sait pas comment ça fonctionne, mais on voit que ça fonctionne »
Quitte à ce que ces soins ne s’appuient sur aucune preuve scientifique. « L’expérience prend parfois le pas sur le savoir scientifique, remarque Patrice Cohen. On ne sait pas “comment” ça fonctionne, mais on voit que ça fonctionne. »
Ainsi en est-il des coupeurs de feu, des personnes capables de soulager la douleur des brûlures. Des listes circulent dans certains services d’urgences ou de radiothérapie.
Le standard téléphonique, au service des urgences du centre hospitalier Alpes Léman (Haute-Savoie) :
– Aurélie* aux urgences, je vous écoute.
– Bonjour, on m’a dit que vous recommandiez des noms de coupeurs de feu…
– Oui, un instant, je vous passe l’infirmier qui a leurs contacts.
Simple comme un coup de fil. L’échange est décomplexé. Oui, l’hôpital a recours aux services externes et bénévoles de coupeurs de feu, depuis une dizaine d’années. Ils agissent à distance, par le biais d’un contact téléphonique avec la personne souffrante. « Il ne faut pas trouver des explications là où il n’y en a pas,relativise l’un de ces guérisseurs, Jean-Louis Poitoux. Moi, je n’ai que des constatations. »
« Si ça marche, tant mieux, évacue aussi le chef du service, Al Bourgal. Si non, le patient prend des antalgiques de toute façon. On n’a jamais hésité à appeler, pour le bienfait du patient. »
L’outil est pourtant fragile. Dépassé par une trop grande médiatisation, le service de radiothérapie de Rodez (Aveyron) a ainsi renoncé à divulguer « sa » liste il y a deux ans.
« Tour d’ivoire »

Le professeur Liu Bingkai, diplômé en médecine traditionnelle chinoise à l’université de Nankin, avec une de ses patientes en rémission d’un cancer, lors d’une séance de qi gong thérapeutique dans le cadre d’essais cliniques menés à l’hôpital de la Salpêtrière à Paris. KARIM EL HADJ / LE MONDE
Pourtant la demande persiste. « La maladie peut être un déclencheur de nouvelle relation à son corps et au monde médical, rappelle Patrice Cohen. C’est un moment où les individus sont en quête de sens. » Comblant l’espace parfois laissé vacant par les institutions médicales, certains sites proposent de répertorier les offres de « médecines douces » (sophrologie, reiki, art thérapie…) afin de dénicher un soignant comme on trouve un covoiturage.
Mais alors, il devient difficile pour le patient de faire le tri entre spécialistes compétents et charlatans. Contacté par Le Monde, le ministère de la santé s’inquiète des risques de dérives, « notamment sectaires », liés aux médecines alternatives, et reste prudent : « Il est impératif que ces pratiques ne soient officiellement reconnues que lorsque leur rapport bénéfice-risque est démontré grâce à des études validées. »
« Comme tous ceux de ma génération, je pensais et je disais que c’était des conneries. »
Au risque de figer la médecine conventionnelle dans une « tour d’ivoire », redoute le professeur Baumelou. Il a été chargé par l’Assistance publique-Hôpitaux de Paris (AP-HP) de développer le centre intégré de médecine traditionnelle chinoise qui mène des programmes de recherche. Quels sont les effets de massages traditionnels chinois pour améliorer l’agitation et l’anxiété des patients atteints de maladie d’Alzheimer ? Le qi gong thérapeutique peut-il soulager les douleurs liées aux chimiothérapies ?
Lire aussi** L’hôpital expérimente le qi gong pour soulager des effets secondaires du cancer
Pour évaluer ces pratiques, la petite équipe les met en application sur des patients demandeurs. « Mais c’est un sujet extrêmement sensible, raconte le professeur Baumelou. On est dans une zone grise réglementaire. On nous laisse agir parce qu’on est discrets, qu’on ne fait pas trop de bruit. » Faire bouger les lignes requiert pragmatisme et diplomatie.
A l’hôpital, il existe des « passeurs », explique Patrice Cohen, ces « professionnels de santé qui ont pu mesurer certaines difficultés » du monde médical conventionnel et se tournent vers des approches de soin alternatives.
« Rien ne me programmait à m’intéresser aux médecines chinoises, témoigne Alain Baumelou. Comme tous ceux de ma génération, je pensais et je disais que c’était des conneries. Mais le regard que je porte sur le soin a changé après quarante ans de pratique. Aujourd’hui je me dis que la bonne question à se poser, c’est celle de la satisfaction du patient : “Est-ce qu’on répond vraiment à son désir ?” »
Lire aussi Cinq chiffres pour comprendre les médecines complémentaires et alternatives
* Le prénom a été modifié.
L’hôpital expérimente le qi gong pour soulager des effets secondaires du cancer
Quelques patients de l’hôpital parisien de la Pitié-Salpêtrière sont suivis à titre expérimental par une équipe qui évalue les pratiques de la médecine traditionnelle chinoise.
Par Juliette HarauPublié le 31 août 2016 à 18h49 – Mis à jour le 31 août 2016 à 18h49

Sereine, imprégnée, Nathalie répète avec soin les gestes qu’elle a appris. Balayer l’air d’un mouvement large, prendre une grande inspiration, genoux légèrement pliés, regard vers l’horizon. Greffière, originaire de Choisy-le-Roi (Val-de-Marne), en proche banlieue parisienne, Nathalie a subi des traitements très lourds – plusieurs chimiothérapies, une radiothérapie et une curiethérapie – qui ont eu raison de sa tumeur. Parallèlement, elle s’est appuyée sur une gymnastique de santé chinoise, le qi gong, suivant les conseils du Pr Liu Bingkai, diplômé en médecine traditionnelle chinoise de l’université de Nankin, qui mène des essais cliniques à l’hôpital universitaire de la Pitié-Salpêtrière, à Paris.
« Je ne peux pas dire si mon état aurait été différent si je n’avais pas pratiqué le qi gong, je n’ai pas de point de comparaison. Mais ça me fait du bien », dit Nathalie. A plusieurs niveaux, son traitement lui a paru moins douloureux que prévu : « A part la perte de cheveux, je n’ai eu presque aucun des effets secondaires habituels – vomissements, maux de tête, ongles noircis… Les patients à côté desquels je recevais ma chimiothérapie me paraissaient dans un état plus pénible que le mien. »
Nathalie s’était vu prescrire une kyrielle de médicaments pour affronter les différents protocoles. « J’étais une pharmacie ambulante, se souvient-elle, alors que je ne suis pas très médicaments. » Mais exception faite d’un épisode particulièrement critique du traitement, pendant lequel elle recevait des injections pour augmenter son taux de globules blancs, les boîtes d’antidouleur sont restées intactes. En revanche, chaque jour pendant deux heures, cette mère de trois enfants se rendait dans un parc pour effectuer les mouvements de qi gong qui devaient lui procurer du mieux-être.
« L’impression de revivre »
Un profane qui observerait Nathalie de loin décrirait une marche étrangement cadencée. Elle pratique en réalité une forme de qi gong dite « méthode de Guo Lin », du nom de l’artiste chinoise qui l’a vulgarisée, après l’avoir elle-même appliquée lors de son combat contre le cancer. Comme une chorégraphie, cette synchronisation des pas et de la respiration lui est progressivement devenue naturelle.Le qi gong de Guo Lin, en pratique
Au même titre que le tai-chi, le qi gong est l’une des pratiques corps-esprit comprises dans l’arsenal de la médecine traditionnelle chinoise, aux côtés de la méditation ou de l’acupuncture. Cette gymnastique de santé est pratiquée de manière sportive dans de nombreux clubs en France. La méthode de Guo Lin, ou « Xi Xi Hu », présentée ici, comporte une visée thérapeutique.
« Le qi gong classique, qui ralentit le métabolisme et active l’énergie vitale (le “qi”) dans le but de prolonger la vie, ne serait pas adapté dans le cadre de la maladie, car il bénéficierait aussi aux cellules cancéreuses », explique le docteur Liu Bingkai, spécialiste de la médecine chinoise traditionnelle, qu’il enseigne à l’université Paris-VI.
Il détaille : « Le qi gong de Guo Lin s’appuie sur trois points : la marche, la respiration et les mouvements des mains que l’on appelle “tâtonnement”. »
- Les pas se décomposent en deux temps : poser d’abord le talon puis dérouler la plante du pied.
- Côté respiration : le premier pas est rythmé par une double inspiration (« Xi »), le suivant correspond à l’expiration (« Hu »), et ainsi de suite. L’hyperventilation provoquée permet d’augmenter la teneur en oxygène du sang.
- Chaque pas s’accompagne d’un léger pivot du corps vers le pied en action, mouvement entraîné par le « tâtonnement » des mains qui se placent successivement devant le nombril puis au niveau de la hanche.
Précédé de mouvements de relaxation, destinés à « entrer dans un état de calme », l’exercice doit le plus possible ressembler à une marche naturelle. Il se décline en plusieurs variantes jouant sur le rythme et sur les gestes et correspondant à différentes étapes du traitement.
« Cette méthode aide à manger mieux en regagnant de l’appétit, à dormir bien et à avoir plus de force », explique le Pr Liu Bingkai. En effet, Nathalie raconte avoir recouvré un sommeil « normal » dès la première semaine de pratique. Surtout, elle se réjouit d’avoir découvert une activité physique à sa portée, alors qu’elle était abattue par les traitements : « Je ne m’étais jamais vue comme ça, psychologiquement j’étais au plus bas. Avec le qi gong, j’ai eu l’impression de revivre. Je n’étais pas alitée toute la journée, j’arrivais à me lever et à sortir pour faire mes exercices. A l’inverse du sport, le qi gong ne fatigue pas et donne de l’énergie », raconte l’ancienne joggeuse.
C’est sa mère, sensibilisée à la médecine chinoise, qui a suggéré à Nathalie de pratiquer le qi gong. « Je n’y croyais pas au début, reconnaît l’intéressée, mais je n’avais rien à perdre. »

« Reprendre possession de son corps »
« La maladie est un moment où les individus sont en quête de sens, explique Patrice Cohen, anthropologue et coauteur de Cancer et pluralisme thérapeutique, une enquête sur l’usage des soins non conventionnels. Le patient peut alors entrer dans une recherche d’autonomisation par rapport au monde médical, trop imposant, et chercher à reprendre possession de son corps, de son devenir. » Et justement, les autosoins présentent l’avantage de responsabiliser le patient en le rendant acteur de sa guérison. « Avec les protocoles hospitaliers, on subit son traitement, alors qu’avec le qi gong, on est proactif, dit Nathalie. (…) C’était aussi un soulagement pour mes enfants de voir que je sortais, que je me prenais en main. »
Lors des séances hebdomadaires, le docteur Liu rectifie les gestes avec force images : « Ouvre les portes », « La lumière entre ». Il adapte les mouvements en fonction de l’évolution de la maladie et des effets recherchés. Plusieurs semaines après sa rémission, Nathalie continue ainsi à se prêter quotidiennement à l’exercice. « Ce n’est pas parce que la tumeur est éradiquée qu’on est immédiatement en forme », témoigne-t-elle.
« Zone grise réglementaire »
Patiente et soignant s’entendent pour dire – et répéter – que le qi gong ne soigne pas le cancer et qu’il ne dispense en rien d’un traitement médicamenteux. Il s’agit d’un accompagnement. Mais « la vision de Liu Bingkai est beaucoup plus curative, elle va au-delà de ce que nous considérons comme un soin de support », nuance le Pr Alain Baumelou, néphrologue à la Pitié-Salpêtrière.

C’est à lui que l’Assistance publique-Hôpitaux de Paris (AP-HP) a donné, en 2011, la responsabilité de développer le centre intégré de médecine traditionnelle chinoise, qui occupe un petit local dans le centre hospitalier du 13earrondissement de Paris. « J’en suis la caution scientifique », s’amuse-t-il, et le PrLiu diplômé en Chine, mais sans équivalence reconnue en France, est celui qui « détient les connaissances poussées » dans ce domaine.Lire aussi Cinq chiffres pour comprendre les médecines complémentaires et alternatives
Dans l’enceinte de l’hôpital, le qi gong, comme les autres pratiques non reconnues (massages chinois, méditation, tai chi, etc.), évolue toujours « dans une zone grise sur le plan réglementaire », reconnaît Alain Baumelou. Il rappelle que la feuille de route du centre de médecine traditionnelle consiste à « évaluer les pratiques de médecine chinoise ». La priorité est donc donnée aux essais cliniques, c’est-à-dire à l’évaluation des soins et non à leur généralisation.
Lire aussi Quand la médecine occidentale se penche enfin sur les liens entre le corps et l’esprit
« Offrir une expérience bénéfique »
« Il ne faudrait surtout pas laisser penser que nous sommes en mesure de proposer des séances de qi gong à tous les patients qui se battent contre un cancer, insiste le docteur Baumelou. Déjà parce que nous n’en avons pas les moyens numériques. »
Par la force des choses, le service fait donc office de rampe de lancement : « L’idée c’est que les gens aient une expérience bénéfique et qu’ils trouvent les moyens de pratiquer à l’extérieur de l’hôpital. »
Au royaume de la preuve et de la rationalité, les ancestrales pratiques chinoises se plient aux règles. La poignée de patients suivis par Liu Bingkai le sont ainsi à titre expérimental. Ils sont pris en charge gratuitement, à leur demande et avec l’accord du chef de service auquel ils sont rattachés.
Lors des séances de suivi, Liu Bingkai demande à ses patients de remplir un formulaire d’évaluation de leur état de santé correspondant à des normes internationales. Un moyen de contrôler l’évolution de leurs troubles mais aussi de mettre en évidence des « résultats ».
Pour convaincre les patients, la tâche est plus facile. « Je n’entre pas dans des explications détaillées du mécanisme dans un premier temps, dit le docteur Liu Bingkai. La méthode est efficace, c’est quand ils voient les effets sur leur organisme que les patients en retirent la conviction que cela fonctionne. »
Lire aussi Les médecines non conventionnelles s’invitent à l’hôpital