Covid-19 : les variants s’imposent en France, avec une grande hétérogénéité selon les territoires
Au niveau national, un nouveau cas sur deux de Covid-19 est dû au variant britannique, qui est désormais majoritaire dans plus d’un quart des départements.
Par Delphine Roucaute et Camille StromboniPublié aujourd’hui à 05h58, mis à jour à 17h37
Temps de Lecture 3 min.
Vingt départements vont être surveillés comme le lait sur le feu par le gouvernement dans les prochains jours. Le premier ministre Jean Castex a annoncé, jeudi 25 février, que l’Ile-de-France, la majeure partie des Hauts-de-France et de Provence-Alpes-Côte d’Azur (PACA), mais aussi le Rhône, la Drôme, la Moselle, la Meurthe-et-Moselle et l’Eure-et-Loir étaient dans une situation préoccupante.
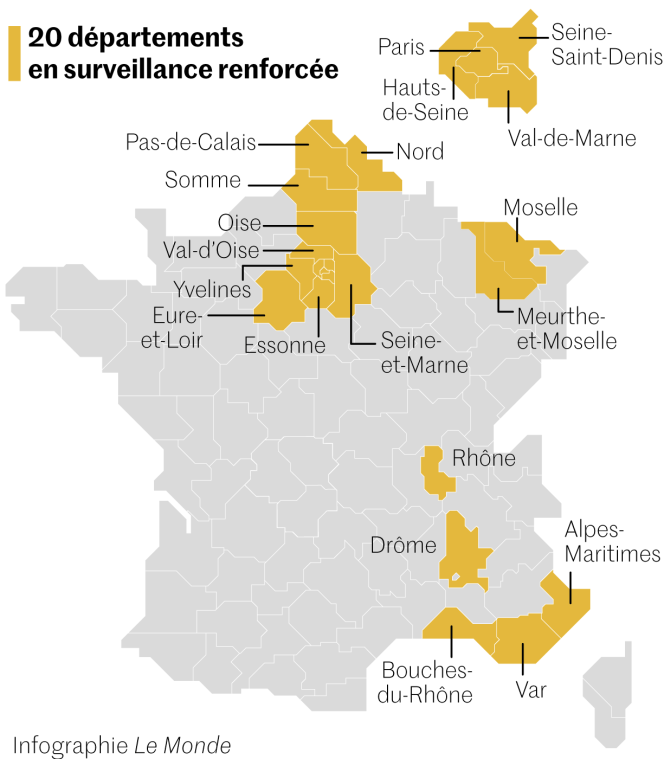
Si leurs indicateurs sanitaires venaient à empirer, des mesures restrictives similaires à celles mises en place dans les Alpes-Maritimes et dans l’agglomération de Dunkerque (Nord) [un confinement le week-end] pourraient être appliquées dès le week-end du 6 mars. Ces territoires ont en commun un taux d’incidence proche des 250 nouveaux cas pour 100 000 habitants par semaine et une présence du variant britannique supérieure à 50 % des cas.
Désormais, les nouveaux variants circulent partout en France, avec globalement près d’un nouveau cas sur deux dû au variant britannique, et 5,6 % aux variants sud-africain ou brésilien. Mais il existe une hétérogénéité entre les territoires, parfois au sein d’un même département. « On est dans l’infradépartemental », a souligné, jeudi 25 février, le ministre de la santé, Olivier Véran, pour qualifier la stratégie de territorialisation de l’exécutif, une approche à laquelle « les Français aspirent », selon lui.
Selon les dernières données provenant de la plate-forme Sidep (service intégré de dépistage et de prévention) en date du 20 février, le variant britannique est majoritaire dans plus d’un quart des départements, essentiellement en Ile-de-France, dans les Hauts-de-France et en Bretagne. Le cas breton suscite d’ailleurs les interrogations des spécialistes, puisqu’on y retrouve des départements comptant parmi ceux ayant la plus faible incidence du territoire.
Forte hausse des hospitalisations à craindre
Cette situation paradoxale « nous oblige à une observation attentive », a insisté M. Véran. Elle oblige aussi les épidémiologistes à se demander si la surcontagiosité associée au variant britannique est dépendante de l’environnement où se propage le virus. Les hypothèses à interroger seraient l’influence de la météo, des changements de comportements notamment liés aux menaces de reconfinement, ou encore la survenue d’événements superpropagateurs. D’après une étude menée conjointement par des chercheurs de l’université de Montpellier et le laboratoire Cerba sur 40 000 tests PCR de criblage, la contagiosité du variant britannique est de 37 % à 55 % supérieure à celle de la souche historique, « même si au niveau régional, il y a des chiffres plus inquiétants », explique Mircea Sofonea, l’un des auteurs de l’étude.
Lire aussi Covid-19 : comment le variant B.1.1.7, apparu en Angleterre, menace de relancer l’épidémie en France
Selon ces scénarios, les variants pourraient être majoritaires depuis la mi-février, et une forte hausse des hospitalisations serait à craindre dans les deux semaines à venir. « La stratégie territorialisée est pertinente mais on se demande pourquoi elle n’arrive que maintenant, interroge le maître de conférences en épidémiologie et évolution des maladies infectieuses à l’université de Montpellier. Les mesures mises en place dans les Alpes-Maritimes et à Dunkerque vont peut-être permettre d’endiguer le rebond, mais pas de faire régresser l’épidémie. »
C’est aussi la tension hospitalière, particulièrement forte sur certains territoires, que le ministre de la santé a mise en avant pour justifier cette approche territoriale différenciée. « Il ne s’agit pas de céder au catastrophisme, mais des mesures supplémentaires sont devenues indispensables dans certaines régions où les structures hospitalières sont saturées, et pourraient se retrouver bientôt en très grande difficulté, soutient le professeur François-René Pruvot, à la tête de la Conférence des présidents de commissions médicales d’établissement de CHU. Le peu que l’on peut gagner avec, on ne peut plus s’en passer. »
Lire aussi Covid-19 : comment la lutte contre les variants pourrait modifier les stratégies vaccinales
Dans les Alpes-Maritimes, où le confinement le week-end a été acté à compter de ce vendredi 26 février, la pression ne cesse de monter, au point que de premiers transferts extra-régionaux sont intervenus le 23 février, rapporte Sylvia Benzaken, vice-présidente de la commission médicale du CHU de Nice. « Nous avons dû transférer trois patients en réanimation vers Brest, explique l’immunologiste. Les nouvelles mesures doivent permettre une diminution de la circulation virale, mais il faut attendre pour en voir les effets à l’hôpital. Nous avons encore devant nous au moins deux semaines très difficiles. »La carte de l’épidémie en France
Source :Santé Publique FranceNotre sélection d’articles sur le Covid-19
Delphine Roucaute et Camille Stromboni
Covid-19 : avec ses services de réanimation quasiment saturés, l’Ile-de-France passe au rouge
La situation apparaît plus particulièrement préoccupante en Seine-Saint-Denis, dans le Val-de-Marne et à Paris, où les services de réanimation sont déjà presque saturés.
Par Elisabeth Pineau
Publié aujourd’hui à 05h45, mis à jour à 18h37

Pour Serge Carreira, chef du service de réanimation à l’hôpital Saint-Camille, à Bry-sur-Marne (Val-de-Marne), ces jours-ci, « c’est un peu la drôle de guerre ». « Ça monte doucement mais sûrement mais ça ne pète pas », résume le médecin, même si, en réanimation, la situation est déjà « très tendue », entraînant un jeu de chaises musicales.
« Dans le Val-de-Marne et en Seine-Saint-Denis, ce matin, il n’y avait plus de place. Un de nos malades a vu son état s’aggraver. Dans le même temps, on a reçu un appel du SAMU qui cherchait un lit pour un patient arrivé aux urgences de Saint-Denis. On a fini par le prendre, et le nôtre a été transféré à l’hôpital Saint-Louis [à Paris] », raconte-t-il.
Face à la remontée de l’épidémie de Covid-19, le premier ministre, Jean Castex, a décrété jeudi 25 février le placement en « surveillance renforcée » de 20 départements, dont toute l’Ile-de-France. Le taux d’incidence y est le troisième le plus élevé en métropole, derrière les régions Provence-Alpes-Côte d’Azur et Hauts-de-France, avec plus de 301 nouveaux cas de contamination pour 100 000 habitants, contre une moyenne nationale de 214.
Une hausse observée depuis la fin de la semaine dernière, « notamment chez les plus de 65 ans, précise Aurélien Rousseau, directeur général de l’agence régionale de santé (ARS) Ile-de-France. L’incidence augmente beaucoup à Paris, en Seine-Saint-Denis et dans le Val-de-Marne, moins dans les autres départements, sans qu’on sache expliquer pourquoi ». Environ 8,4 % des tests de dépistage se révèlent positifs, dans un contexte de progression des variants, plus contagieux. Ceux-ci sont identifiés dans la moitié des tests PCR positifs en Ile-de-France, le variant anglais représentant à lui seul 85 %.
Du mal à se projeter
Avant même que le variant « B.1.1.7 » (ou variant britannique) ne devienne majoritaire dans la région au risque de provoquer une « épidémie dans l’épidémie », la pression est déjà très forte, avec plus de 5 000 malades du Covid-19 actuellement hospitalisés, dont plus de 800 en réanimation. Le franchissement mardi de cette barre a conduit l’ARS à demander aux établissements publics et privés une montée en charge en passant, d’ici à la fin de la semaine, à 1 127 lits de réanimation pour accueillir des patients Covid-19.
Parallèlement, le dispositif de régulation a été activé afin de répartir les malades entre hôpitaux. En revanche, « le nombre de patients en hospitalisation conventionnelle bouge à ce stade beaucoup moins que les soins critiques, ce qui est une différence par rapport à la deuxième vague, note Aurélien Rousseau. C’est la raison pour laquelle on a du mal à projeter au jour près nos modèles d’anticipation à partir de ce qu’on a vu en deuxième vague ».
Lire aussi Covid-19 : comment le variant B.1.1.7, apparu en Angleterre, menace de relancer l’épidémie en France
A l’hôpital Avicenne, à Bobigny – devenu à la faveur de la première vague au printemps 2020 l’un des « baromètres » de l’épidémie dans la région –, depuis trois semaines, les lits de réanimation ont été multipliés par trois pour les malades du Covid-19. « Actuellement, nous avons tous les jours 16 patients Covid en réanimation sur nos 32 lits, l’autre moitié étant occupée par d’autres malades », indique Yves Cohen, chef du service de réanimation.
Cinq lits « intermédiaires » ont en outre été ouverts en fin de semaine dernière pour accueillir des patients nécessitant une surveillance rapprochée. « C’est vraiment la dernière possibilité sur notre groupe hospitalier, car on n’a absolument aucun renfort d’infirmières ni de personnel médical, contrairement aux vagues précédentes », explique le professeur Cohen, qui redoute que le variant anglais ne prenne le dessus sur la souche historique dès la semaine prochaine, « où [ils]seron[t] alors totalement dépassés ».
« Ma vraie crainte, c’est de devoir trier les patients »
Car qui dit variant plus contagieux dit plus de contaminations et donc d’hospitalisations ; mathématiquement, le chiffre des admissions en réanimation devrait lui aussi augmenter. « Ma vraie crainte, c’est de devoir trier les patients. Pour l’instant on arrive à ne pas refuser du monde en étant au maximum de nos possibilités, mais s’il y a une augmentation on ne pourra plus », s’inquiète le professeur Cohen.
Cette semaine, la plupart des établissements décrivent encore une situation d’entre-deux. A la Pitié-Salpêtrière, à Paris, qui affiche un taux d’occupation supérieur à 95 % depuis novembre 2020, les chiffres en hospitalisation conventionnelle traduisent « une augmentation réelle mais pas explosive pour l’instant », décrit Alain Combes, chef du service de réanimation. Même chose depuis trois semaines pour les admissions en réanimation, habituellement le dernier indicateur où s’observe une hausse exponentielle en cas d’explosion épidémique, en raison du décalage d’une dizaine, voire d’une quinzaine de jours avant d’y voir arriver les patients.
Lire aussi : ECMO : Avec les médecins de la dernière chance, à la Pitié-Salpêtrière
A la Pitié-Salpêtrière, la moitié des vingt-six lits du service est occupée par des malades du Covid-19 depuis début décembre 2020. « Ce qu’on voit à Dunkerque ou à Nice, c’est inquiétant, mais avec ce virus on a appris à être un peu prudents sur les prévisions…, nuance le professeur Combes. Il n’y a pas trop de raisons de penser que ça ne va pas arriver, mais il y a des facteurs qui peuvent un peu retarder [une envolée des hospitalisations], comme les vacances scolaires. »
Mais, dans tous les départements d’Ile-de-France, on se tient prêt à basculer à très court terme, y compris dans ceux où la vague arrive en général un peu plus tard.« On est sur le qui-vive en permanence, tant les équipes soignantes que les patients, qui, conscients de pouvoir être déprogrammés, sont prêts. L’idée, c’est de ne pas partir trop tôt, car ça ne servirait pas à grand-chose, ni trop tard, pour ne pas être dépassé. L’enjeu est clairement là », décrit Sébastien Beaune, chef des urgences à l’hôpital Ambroise-Paré, à Boulogne-Billancourt (Hauts-de-Seine), où le variant anglais « est devenu quasiment la routine ».
Déprogrammations et transferts
Avec un taux d’occupation aux alentours de 90 %, il reste une marge de manœuvre étroite. Mais pour combien de temps ? « On a déjà franchi un premier stade “inhabituel” en transformant depuis quinze jours quatre lits de soins continus en lits de réanimation. Un peu comme lors de la première vague, ce qui va être le plus complexe à gérer, ce sera les soins critiques, déjà extrêmement sollicités », anticipe l’urgentiste.
Les craintes de se retrouver rapidement dépassé sont d’autant plus fortes que, contrairement à la première vague, le reste de l’activité hors Covid est « quasiment à la normale ». Or, les services qui ont subi des déprogrammations au printemps ne sont plus disposés à en revivre les conséquences.
Au centre hospitalier intercommunal de Créteil, qui compte 60 % de patients Covid-19 en réanimation, la question de la déprogrammation, notamment d’activités chirurgicales, se pose chaque jour afin de pouvoir mobiliser du personnel.
« On essaie de retarder au maximum cette décision, car ça signifie des pertes de chances, mais on commencera probablement la semaine prochaine, indique Frédérique Schortgen, chef du service de réanimation, où 40 % environ des patients sont porteurs des variants britannique ou sud-africain. En cas de troisième vague, on partira d’un taux d’occupation déjà très élevé, on a du mal à imaginer ce que ça va donner si c’est une augmentation aussi brutale que la première vague. A l’époque, les services de réanimation étaient, au tout début, par chance, quasi vides, là ce ne sera pas du tout le cas. » Son établissement est contraint depuis dix jours de transférer des patients, « ce qui devient de plus en plus compliqué en Ile-de-France, car les services de réanimation sont en train de se saturer très vite ».
« Pour ouvrir les lits supplémentaires et avoir les ressources humaines nécessaires, il n’y a pas de secret, il faut en partie déprogrammer », souligne Aurélien Rousseau, de l’ARS Ile-de-France, qui estime qu’« il n’y aura pas un niveau uniforme de déprogrammation car les soignants vont se battre pour arriver à les limiter, mais tout cela est très dépendant des situations, hôpital par hôpital ». Surtout, face à cet horizon incertain, « il faut être prêt à prendre les décisions qui s’imposent en quelques heures ».
3 % des Franciliens vaccinés
Au 24 février, en Ile-de-France, 373 366 personnes avaient reçu au moins une dose de vaccin contre le Covid-19, soit une couverture vaccinale de 3 % de la population, contre 4 % au niveau national. Et seulement 1,6 % avait reçu les deux doses. « Sur les plus de 75 ans, on est un peu au-dessus de 25 % », précise Aurélien Rousseau, le directeur général de l’ARS Ile-de-France. Concernant les résidents en Ehpad et en unité de soins de longue durée, 81,9 % ont reçu au moins une dose, et 52,8 % les deux doses. « On constate, ces jours-ci, que le nombre d’Ehpad touchés par des contaminations baisse or, d’habitude, quand l’incidence et le taux de positivité montent, on l’observe directement dans ces structures. C’est sans doute un premier effet de la vaccination. On note aussi une légère baisse de l’âge moyen des patients en réanimation, passé de 67 ans à 65,5 ans : là aussi, on peut penser que la vaccination y contribue. » En mars sont prévues 200 000 primo-injections et 100 000 deuxièmes injections en Ile-de-France.
Martin Hirsch, directeur général de l’AP-HP : « On compte lit par lit. C’est de la fine dentelle »
Face à l’accélération de l’épidémie, M. Hirsch estime que « 850 à 950 patients Covid pourraient être pris en charge en réanimation contre 1 150 au pic de la première vague ».
Propos recueillis par Chloé Hecketsweiler et Elisabeth PineauPublié aujourd’hui à 11h00, mis à jour à 15h06
Temps de Lecture 5 min.

Face à l’accélération de l’épidémie de Covid-19, Martin Hirsch, directeur général de l’Assistance publique-Hôpitaux de Paris (AP-HP), estime que « 850 à 950 patients Covid pourraient être pris en charge en réanimation contre 1 150 au pic de la première vague ».
Sommes-nous arrivés à un tournant dans l’épidémie ?
Oui, car c’est le moment où les variants deviennent prédominants : en Ile-de-France, le variant britannique représentait déjà la semaine dernière environ 50 % des cas, et le variant sud-africain 5 %. Quand on regarde ce qui s’est passé en Angleterre, et ce que prédisent les modèles, notamment ceux de Vittoria Colizza, c’est à partir de ce seuil d’un cas sur deux que l’épidémie s’accélère. En Ile-de-France, nous avons eu 83 entrées en réanimation mardi 23 février, 74 mercredi, et 54 aujourd’hui [jeudi 25 février], contre 50 en moyenne au cours de la première quinzaine de février.
Lire aussi Covid-19 : comment le variant B.1.1.7, apparu en Angleterre, menace de relancer l’épidémie en France
Les modèles prédisaient une situation bien plus préoccupante fin février que ce qu’on observe. A quel point peut-on s’y fier ?
Les interpréter au pied de la lettre est une erreur. Les modèles n’ont pas pour objectif de prédire au jour près ce qui va se passer, mais d’anticiper la dynamique épidémique. La diffusion des variants et leur impact sur le nombre d’hospitalisations correspondent à ce qu’ils prédisaient. Ce qui peut expliquer les incertitudes et les controverses, c’est la difficulté à comparer la portée des mesures de restriction et des comportements entre pays. Les modèles ne mentent pas, n’ont pas menti, mais il faut les prendre avec leur marge d’incertitude.
Comment l’hôpital s’organise-t-il ?
Quand la seconde vague est arrivée, un peu moins de 200 lits de réanimation étaient occupés en Ile-de-France. Aujourd’hui, il y en a environ 800. La situation n’est donc pas comparable. Ce qui compte, c’est : est-ce qu’on peut protéger l’accès aux soins ? En ce moment, par exemple, les réanimations pédiatriques sont proches de la saturation avec de nombreuses infections respiratoires graves, alors qu’en 2020 certaines d’entre elles avaient pu prendre des patients adultes atteints de Covid.
Il n’est plus question d’avoir 250 lits d’avance pour accueillir des patients Covid. Chaque jour, nous regardons hôpital par hôpital, bloc par bloc, combien d’opérations doivent être déprogrammées. L’objectif est de continuer à opérer le plus possible, quitte à dire à la dernière minute « on ne vous opère pas ». On compte lit par lit. C’est de la fine dentelle.
Lire aussi Covid-19 : avec ses services de réanimation quasiment saturés, l’Ile-de-France passe au rouge
Quelles sont les perspectives pour les prochaines semaines ?
Dans les hôpitaux de l’AP-HP, 300 patients Covid sont déjà hospitalisés en réanimation pour 330 lits disponibles, et les modèles suggèrent que cela peut monter très vite. La semaine prochaine, l’objectif est de passer à 430 lits, au prix de nouvelles déprogrammations. A ce jour, entre 10 % et 15 % des salles de bloc ne sont plus « armées » pour libérer les soignants. L’objectif est bien sûr que cette situation dure le moins longtemps possible.
Il est difficile de se projeter au-delà d’une semaine, car il y a de nombreuses inconnues. Est-ce une phase d’amorçage pendant laquelle nous aurons encore pendant une semaine entre 50 et 80 entrées quotidiennes ou bien faut-il s’attendre à dépasser rapidement les 100 entrées par jour ? A quelle date des mesures de freinage seront-elles prises ? Quelle sera leur efficacité ?
Lire aussi Covid-19 : le gouvernement prépare un tour de vis local pour éviter un confinement national
Dans le pire scénario, combien de patients l’AP-HP pourrait-elle prendre en charge en réanimation ?
Même en déprogrammant quasiment autant d’opérations, la limite du printemps 2021 ne sera pas celle du printemps 2020. Entre 850 et 950 patients Covid pourraient être hospitalisés en réanimation contre 1 150 au pic de la première vague. Le facteur limitant n’est pas le nombre de lits mais le nombre de soignants. Notre situation est plus favorable qu’il y a un an, car nous avons embauché 250 infirmiers, mais nous ne pourrons pas compter sur les mêmes renforts extérieurs. Il faut que les cliniques prennent leur part.
Commencez-vous à observer les premiers effets de la vaccination, notamment chez les plus âgés ?
Il est encore trop tôt. Il y a à ce jour de l’ordre de 25 % des plus de 75 ans vaccinés en Ile-de-France. Dans les semaines à venir, cela jouera à la marge sur la part des entrées en réanimation. On constate un rajeunissement des entrées en réanimation avec une part plus importante des 40-50 ans, sans qu’on puisse l’interpréter. L’une des hypothèses est qu’effectivement ce rajeunissement serait la conséquence de la vaccination, une autre étant que le variant circulerait davantage dans ces classes d’âge. On espère en voir les effets d’abord sur nos personnels, dont un quart est aujourd’hui vacciné : 30 % chez les médecins, 16 % chez les paramédicaux.
Pour éviter l’aggravation des patients, le conseil scientifique suggère de déployer plus rapidement des traitements comme les anticorps monoclonaux. Est-ce envisagé ?
Oui, c’est en train de se mettre en place. L’ANSM [Agence nationale de sécurité sanitaire du médicament et des produits de santé ] a donné une ATU [autorisation temporaire d’utilisation] de cohorte à un anticorps monoclonal [le bamlanivimab], on est en train de s’organiser pour regarder dans quelles conditions cela peut être appliqué à court terme à un nombre limité de patients, à savoir des patients âgés ou bien présentant une fragilité immunologique.
L’hôpital est aux premières loges pour constater les effets sur les patients des arbitrages politiques. Pensez-vous qu’un confinement est souhaitable ?
Les débats sur les mesures à prendre, nous les avons entre nous, entre autorités, mais je ne les mets pas sur la place publique. Depuis un an, on assiste à un enfermement sur le débat confinement/non-confinement, comme s’il y avait deux camps caricaturaux. Voir les soignants comme des monomaniaques du confinement sous prétexte qu’ils ont peur du débordement est une grille de lecture biaisée. Les médecins sont des gens comme les autres, ont des familles qui subissent les contraintes… ils ont les mêmes appréhensions du confinement que tout le monde.
Lire le portrait : Martin Hirsch, « un paradoxe à lui tout seul »
Il n’y a pas que l’hôpital père Fouettard. Nous contribuons à élaborer ce qui permet de sortir de cette seule alternative. Nous l’avons fait en évaluant l’été dernier les tests rapides pour qu’ils puissent être utilisés dès l’automne, plus récemment en démontrant que le prélèvement salivaire pouvait être valide en dépistage et permettre notamment l’usage en milieu scolaire, et nous avons proposé de réaliser des protocoles expérimentaux pour utiliser de bonnes stratégies de dépistage pour sécuriser des activités sportives ou culturelles.
L’arrivée des variants et l’épidémie qui se prolonge vous incitent-elles à repenser l’organisation de l’hôpital ?
Je pense qu’on ne vivra pas toute l’année à ce rythme-là et qu’il s’agit plus d’un printemps difficile. Les deux principales données qui peuvent jouer pour espérer avoir un été plus serein sont d’une part la vaccination et d’autre part des stratégies de dépistage ciblées qui n’existaient pas l’année dernière. Cela redonne le sourire derrière les masques.