En Ile-de-France, la mortalité a quasiment doublé avec l’épidémie due au coronavirus
La hausse a été particulièrement forte dans le département le plus pauvre de la métropole, la Seine-Saint-Denis, et dans le plus riche, les Hauts-de-Seine.
Par Denis Cosnard Publié le 04 mai 2020 à 18h06 – Mis à jour le 05 mai 2020 à 10h33
Par Denis Cosnard Publié le 04 mai 2020 à 18h06 – Mis à jour le 05 mai 2020 à 10h33

Faut-il sortir l’Ile-de-France du confinement dès le 11 mai ? Pour l’heure, la première région française n’en a pas du tout fini avec l’épidémie. Paris comme les sept autres départements franciliens restent d’ailleurs en rouge sur la carte établie par le gouvernement, même si la décrue semble amorcée.
Sept semaines après le début du confinement, « tous les indicateurs témoignent d’une diminution des recours aux soins pour Covid-19 en ville comme à l’hôpital »,indique l’Agence régionale de santé dans son dernier point hebdomadaire. Le coronavirus représente désormais moins de 10 % de l’activité de SOS Médecins dans la région parisienne, contre plus de 30 % fin mars. Le nombre de victimes de l’épidémie en réanimation dans la région a reflué de 42 % par rapport au pic observé début avril. On compte cependant encore 1 550 patients en réanimation, soit nettement plus que les 1 200 lits disponibles dans les hôpitaux d’Ile-de-France avant le début de la crise. A elle seule, la région concentre 41 % des malades du Covid-19 en réanimation à l’échelle nationale.
Surtout, le nombre de morts reste élevé, même si les décès hospitaliers rapportés en sept jours ont diminué pour la première fois en Ile-de-France durant la dernière semaine d’avril. Les statistiques de la mortalité globale donnent une idée de la catastrophe. Entre le 1er mars et le 20 avril, 10 200 décès supplémentaires ont été recensés en Ile-de-France par rapport à la même période de 2019, soit un bond de 95 %, selon les chiffres diffusés lundi 4 mai par l’Insee. Un quasi-doublement qui tient avant tout à l’épidémie de coronavirus.
Les racines sociales de la surmortalité
L’Ile-de-France est, de loin, la région la plus touchée par le phénomène. Paris et les sept départements franciliens figurent tous parmi les dix départements français où la mortalité a progressé de plus de 70 % en un an, avec le Haut-Rhin et les Vosges.
Le nombre de décès s’est ainsi accru de 74 % dans la capitale. Mais les trois départements limitrophes ont encore plus souffert, avec des hausses de 104 % dans le Val-de-Marne, 122 % dans les Hauts-de-Seine et même 130 % en Seine-Saint-Denis.
Les habitants de Seine-Saint-Denis auraient pu espérer un bilan bien moins sombre. C’est le département le plus jeune de France. Seuls 15 % des hommes y ont plus de 60 ans, contre 37 % dans la Creuse ou le Lot, par exemple. Cet atout face à une maladie qui tue surtout les plus âgés n’a cependant pas suffi, loin de là. Car le « 93 » est aussi le département le plus pauvre de la métropole.
Lire aussi Dans les quartiers populaires, « si on remplit le frigo, on chope le corona »
Depuis un mois, les élus locaux insistent sur les racines sociales de la surmortalité qui frappe leur territoire : « Beaucoup d’habitants n’ont pas de médecin traitant » et « la précarité sociale rend plus complexe le confinement », a ainsi expliqué Stéphane Troussel, président socialiste de la Seine-Saint-Denis, dans un courrier envoyé le 30 avril pour appeler à l’aide le ministre de la santé. Le député communiste Stéphane Peu, lui, a souligné à plusieurs reprises que le département comptait énormément d’infirmières, de caissières, d’aides-soignantes, d’agents de sécurité, bref de professions qui ne peuvent pas se mettre en télétravail et continuent, malgré les risques, à se tasser dans le métro ou le RER pour « faire tenir la France debout ».
« La banlieue la plus dense d’Europe »
Surprise, toutefois : la surmortalité n’est guère plus faible dans les Hauts-de-Seine, le département voisin, qui est au contraire le plus riche de France. « En réalité, c’est toute la petite couronne, la zone dense, qui est touchée, en raison même de sa densité, avance Sylvie Charrière, députée (La République en marche) de Seine-Saint-Denis. A Saint-Denis comme à Issy-les-Moulineaux, on a du mal à ne pas croiser les gens quand on marche sur un trottoir. »
Lire aussi Coronavirus : visualisez la hausse de mortalité en France par tranche d’âge, sexe et département
Jean-Didier Berger partage l’analyse. « On est ici dans la banlieue la plus dense d’Europe, et dans une région qui constitue le grand carrefour national, deux facteurs propices à la circulation du virus, relève le maire (Les Républicains) de Clamart (Hauts-de-Seine). Et puis, dans les Hauts-de-Seine, tout le monde ne naît pas avec une cuillère en argent dans la bouche. » A côté de Neuilly-sur-Seine ou Marne-la-Coquette, des communes comme Gennevilliers, Clichy ou Nanterre partagent le même type de difficultés que celles de Seine-Saint-Denis.
« Au-delà de la mortalité, je suis très inquiète de la crise sociale qui monte, ajoute Sylvie Charrière. C’est là, peut-être, que l’enjeu est différent d’un département à l’autre, et que le 93 peut avoir plus de mal à rebondir. »Notre sélection d’articles sur le coronavirus
Retrouvez tous nos articles sur le coronavirus dans notre rubrique
Confinement : dans les quartiers populaires, des initiatives uniques « pour éviter le crash social »
Publié le 03 novembre 2020 à 05h29 – Mis à jour le 03 novembre 2020 à 12h04
REPORTAGE
Des initiatives, portées par des habitants, tentent de répondre aux besoins de la population en termes de santé ou d’alimentation alors que ces territoires urbains sont durement touchés par la pandémie.
Le confinement bouleverse une partie de leur organisation, mais il ne change rien à leur détermination. Un enfant de la cité au passé mouvementé issu du quartier populaire du Bois-l’Abbé, à Champigny-sur-Marne (Val-de-Marne) et un policier du commissariat de Bussy-Saint-Georges (Seine-et-Marne), Chippendale à ses heures perdues ; une diplômée en master de développement local urbain de l’université de la Sorbonne, à Paris, et une ancienne femme de chambre de Goussainville (Val-d’Oise) ; un infirmier libéral originaire de Melun (Seine-et-Marne) et un start-upper parisien…
Tandems improbables, lieux inédits et initiatives uniques… Pour lutter contre la deuxième vague de l’épidémie de Covid-19, les quartiers populaires, déjà durement touchés au printemps, déploient toute leur énergie pour « rendre la santé la plus accessible possible aux publics les plus fragiles », lance Mahamadou Coulibaly, acteur et entrepreneur du Bois-l’Abbé. Il faut « faire le maximum pour écourter le confinement afin d’éviter le crash social des habitants des quartiers », plaide, de son côté, Abdelaali El Badaoui, 36 ans, fondateur de l’association Banlieues Santé, à Melun.
« La peur d’aller dans les salles d’attente bondées »
La pandémie a mis en lumière la vulnérabilité des territoires urbains périphériques, qui ont enregistré, pour certains, des taux de surmortalité bien supérieurs aux autres départements classés en zone rouge pendant le confinement, comme en Seine-Saint-Denis. Précarité, métiers exposés, logements exigus et familles nombreuses, comorbidités (diabète, tension artérielle, obésité…) et déserts médicaux sont autant de réalités qui font des résidents des banlieues une population à risque.
« Une situation inacceptable », martèle Mahamadou Coulibaly, une armoire à glace de 1,98 m, amateur de boxe, qui refuse de dire son âge – coquetterie de comédien. L’homme est le patron de Smart Accessory, un « lieu de vie » de 250 mètres carrés inauguré en août 2019. A la fois magasin d’accessoires de téléphone, espace de coworking, atelier de réparation d’ordinateurs et cybercentre, c’est à ce titre – commerce de détail de matériel de télécommunications – qu’il figure sur la liste des lieux autorisés à rester ouverts pendant le confinement.
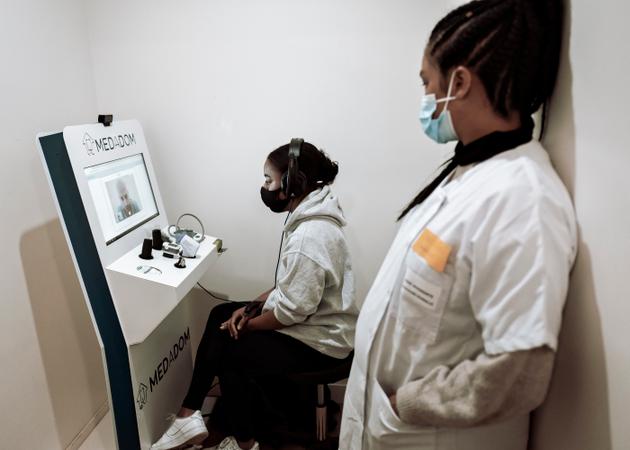
La découverte est inattendue. Au cœur du Bois-l’Abbé, parmi les modestes boutiques d’un petit centre commercial à ciel ouvert posé au pied des immeubles, au fond de ce magasin multifonction, se niche une petite pièce de 4 mètres carrés. A la porte, une infirmière en tenue. A l’intérieur, une borne de téléconsultation médicale, accessible à tous, gratuitement et sans rendez-vous.

Projet pilote en banlieue, la borne a été inaugurée en août. L’objectif ? Désengorger les cabinets médicaux et les urgences des hôpitaux et répondre aux besoins des résidents qui peinent à obtenir un rendez-vous chez le médecin. Imaginé par l’entreprise de télémédecine Medadom, l’appareil est déjà présent dans 600 pharmacies à travers la France, « mais aucun dans une cité jusqu’à présent ni hors d’une officine », regrette M. Coulibaly.
Au Bois-l’Abbé, après la mort, pendant le premier confinement, d’un médecin généraliste, ils ne sont plus que deux pour 12 000 habitants. « Débordés, ils consultent parfois jusqu’à 23 heures », témoigne Stéphanie Mendy, 30 ans, l’une des trois infirmières qui se relaient chaque jour de 10 heures à 20 heures chez Smart Accessory. « Ils ne peuvent pas recevoir tout le monde et beaucoup de personnes, notamment âgées, ont peur d’aller dans les salles d’attente bondées. Elles craignent le virus. »
Munie d’une sorte de tableau de bord avec thermomètre connecté, tensiomètre, stéthoscope, dermatoscope (observation de la peau), oxymètre de pouls, otoscope (instrument pour l’examen du conduit auditif), et surmontée d’un écran, la borne accueille vingt patients en moyenne chaque jour, le double le week-end.
Les gestes barrières dans plus de trente dialectes
C’est la troisième fois que Betty Dubuisson, animatrice socioculturelle en milieu scolaire de 57 ans, vient pour échanger, via la borne, avec l’un des deux cents médecins du réseau répartis dans toute la France. Elle n’a même pas pris la peine d’essayer d’obtenir un rendez-vous chez son généraliste, elle sait qu’il y a plusieurs jours d’attente. Face au docteur L., Mme Dubuisson dresse la liste de ses soucis de santé : « Je suis fatiguée, j’ai des courbatures et des maux de tête », explique-t-elle. Ce qu’elle ne dit pas tout de suite, c’est qu’elle craint que ce soit le Covid-19. Quelques minutes plus tard, elle ressort avec une ordonnance pour un test PCR et un arrêt de travail de trois jours.
Aux côtés de Mahamadou Coulibaly, Igor Lechardeur, 46 ans. Coupe en brosse et tatouage Spiderman sur l’avant-bras gauche, il est policier à Bussy-Saint-Georges, ancien Chippendale au sein de la troupe des Glamour Boys et un as de la machine à coudre, avec laquelle il confectionne ses propres costumes de super-héros. Des « créations » qu’il enfile pour rendre visite aux enfants malades de l’hôpital Necker, à Paris.
Lire aussi* En France, le Covid-19 a beaucoup tué dans les villes pauvres
Les deux hommes se sont rencontrés il y a vingt ans dans une salle de sport. Ensemble, ils œuvrent pour l’association créée par M. Coulibaly, Onco TV, une plate-forme d’information sur le cancer, qui chapeaute le projet pilote de la borne. Les deux hommes travaillent à créer des ponts entre les médecins de Necker et les patients du Bois-l’Abbé, grâce à la borne, et organisent des visites à domicile de patients isolés. « A cause du Covid-19, pendant le premier confinement, certains n’osaient pas sortir de chez eux, ne faisaient pas renouveler leur ordonnance, ne suivaient plus leur traitement, n’osaient pas appeler les services d’urgence, ne comprenaient pas les messages de prévention… », raconte le policier. Ces ruptures de soins ont été dévastatrices.

Le problème de la barrière de la langue a conduit Abdelaali El Badaoui, fondateur de Banlieues Santé – un réseau de 5 000 bénévoles professionnels de santé (médecins, infirmiers, sages-femmes, médiateurs en santé…) à travers la France –, à imaginer de courtes vidéos d’information sur la santé et les gestes barrières dans plus de trente dialectes, diffusées sur l’application En mode confiné, conçue par la start-up parisienne Contournement. M. El Badaoui a également entrepris de former 150 associations (en Ile-de-France et dans les Bouches-du-Rhône principalement) à la diffusion des gestes barrières, au respect des mesures d’hygiène mais aussi à l’apprentissage d’une meilleure alimentation.
« Désert alimentaire »
C’est le combat de Fatima Idhammou. A 33 ans, cette diplômée de la Sorbonne a créé l’association Réseau d’échange et de restauration (RER), à la fois incubateur culinaire et restaurant, installé dans le Val-d’Oise, à Goussainville et à Sarcelles, où elle a grandi. En longeant l’avenue du 8-Mai-1945 qui traverse sa ville natale, la jeune femme compte, accablée : « un kebab », « deux », « trois », « une pizzeria », « deux », « un tacos », « un poulet frit », « un second ».
« Au-delà du désert médical, les quartiers populaires sont des déserts alimentaires, il n’y a que des fast-foods, de la junk food… Les habitants ne mangent que ça, et se retrouvent avec des problèmes de diabète et d’obésité notamment, dont on sait qu’ils sont des facteurs aggravants », se désole la jeune femme, qui a décidé d’agir.
Lire aussi la tribune :Il n’y a pas de victoire possible contre le Covid-19 sans une lutte contre « les inégalités sociales et territoriales »
Le contraste est saisissant. A la gare de Garges-Sarcelles (Val-d’Oise), Fatima Idhammou a voulu apporter « du beau et du bon » au milieu du « béton, du gris et des kebabs ». Tables en bois, ampoules vintage à filament, sol en terrazzo, bibliothèque murale, cageots de carottes, citrons et gingembre en devanture, le petit restaurant de 40 mètres carrés, inauguré en juin 2019 et baptisé le « 19.59 » (en référence à la date d’inauguration de la gare), a tout du temple bobo. Ici, pas de soda mais des infusions d’hibiscus. Quant aux tarifs, ils sont alignés sur « l’indice kebab », sourit la patronne : pour 6,50 euros, le client peut déguster un kumpir, une spécialité turque revisitée et allégée, une pomme de terre garnie de légumes et de viande. Depuis l’annonce du reconfinement, le 19.59 mise tout sur la livraison et la vente à emporter.

En parallèle, au sein d’un incubateur culinaire installé dans une ancienne cantine centrale de 1 000 mètres carrés, à Goussainville, Fatima Idhammou a lancé, en septembre 2019, le premier cycle de formation de neuf entrepreneurs du territoire (sélectionnés parmi trente candidats) qui souhaitent s’aventurer dans la restauration ou une activité de traiteur « saine, durable et accessible », précise-t-elle. Les lieux continueront d’accueillir les apprentis cuisiniers pour les cours pratiques pendant le confinement. Le reste se fera à distance. « L’alimentation est un enjeu majeur, explique Mme Idhammou. Problèmes de temps, d’argent, de quantité, de culture aussi – dans certains pays d’origine, on cuisine très gras… Ce n’est pas simple d’adapter et son budget et ses habitudes. »
Chantal Tumba, 52 ans, se félicite de sa transformation. En quelques mois, cette ancienne femme de chambre, désormais cuisinière au 19.59, a banni l’huile de palme du saka-saka (plat africain à base de feuilles de manioc pilées), préparé des ratatouilles et des salades composées à ses enfants. Un succès. Plus question de revenir en arrière et de risquer « de mettre la santé de [s]es enfants en danger ».
Covid-19 : « Le tissu social doit devenir notre allié, plus encore que lors de la première vague »
Le directeur de la santé publique de l’agence régionale de santé d’Ile-de-France, Luc Ginot, évoque la surmortalité dans les villes pauvres de la région et les moyens mis en œuvre pour y faire face.
Propos recueillis par Béatrice Jérôme Publié le 03 novembre 2020 à 14h00
Luc Ginot est directeur de la santé publique à l’agence régionale de santé (ARS) d’Ile-de-France. ll explique comment la lutte contre la surmortalité liée au Covid-19 dans les quartiers défavorisés évolue face à la deuxième vague de l’épidémie.
Au sein de la Métropole du Grand Paris, l’épidémie, au printemps, a d’abord tué les personnes âgées des villes pauvres. Vous attendiez-vous à ce surcroît de décès dans les quartiers populaires ?
On a pris une claque ! Mais on n’a pas été surpris. On sait que les écarts de surmortalité ont des déterminants sociaux. En Ile-de-France, ces inégalités sont plus violentes qu’ailleurs, puisque des territoires très très riches en côtoient de très très pauvres. L’agence régionale de santé a, depuis dix ans, placé ces disparités au cœur de sa stratégie d’action. Mais ce qui nous a frappés, c’est la soudaineté de la surmortalité dans certains quartiers et son ampleur. Les statistiques ont quitté le champ théorique pour trouver une traduction concrète et immédiate. On l’a pris en pleine figure.
Lire aussi la chronique** : Dominique Méda : « Les plus forts taux de surmortalité concernent les “travailleurs essentiels” »
Vous avez commandé des études sur cette surmortalité. A quoi vous ont-elles servi ?
On a demandé deux études à l’observatoire régional de santé Ile-de-France parues en avril et en juillet, commandées en plein cœur de la crise. Les données sur les décès à l’échelle de chaque commune ont permis de mesurer le phénomène. Et de le vérifier. Elles ont montré que le Nord-Est – la Seine-Saint-Denis autour de Saint-Denis, Bobigny, Tremblay-en-France –, le sud de l’Essonne – Grigny – mais aussi le Val-de-Marne – Valenton, Créteil, ou bien encore certaines villes nouvelles – étaient les plus touchés. La traduction concrète de ces études a été pour nous immédiate. Notre choix a été de dire : « On va là où l’épidémie a frappé. » L’ARS a installé ses premiers barnums de dépistage à Clichy-sous-Bois, Gennevilliers, Saint-Denis, Sarcelles, Villiers-le-Bel et à Paris, dans le 19e arrondissement.
Comment expliquez-vous la polarisation sociale de l’épidémie ?
On a des facteurs de plausibilité, mais non de causalité. Le virus a plus circulé là où habitent les travailleurs dits « essentiels ». L’habitat surpeuplé et souvent dégradé a joué un rôle décisif. La forte prévalence du virus s’est conjuguée avec une plus grande fragilité de populations qui présentent plus de copathologies (diabète, obésité).Article réservé à nos abonnés Lire aussi En France, le Covid-19 a beaucoup tué dans les villes pauvres
Il n’y a pas eu d’entorses collectives aux gestes barrières, au confinement, mais la dureté de la vie dans ces quartiers fait que l’attention à soi est moindre, que l’enclavement a pu rendre plus difficile l’accès aux masques, à l’alimentation. On ne sait pas dire quelle est la part de responsabilité de la pénurie d’offres de soins. Mais l’organisation du système de santé est centrée sur le cœur de la région. Ce qui fait toute la difficulté. On a mis au point une régulation des hôpitaux à l’échelle régionale pour éviter un décalage de l’accès à la réanimation pour les non-Parisiens.
Le confinement n’a-il pas accru les risques de contamination dans ces quartiers ?
Au contraire. Le confinement était nécessaire. Si l’épidémie avait continué, les écarts de mortalité n’auraient pas été de 1 à 3 mais de 1 à 5. En revanche, on peut se dire qu’on aurait pu mieux accompagner les conséquences du confinement. Rester chez soi était beaucoup plus difficile à vivre pour les populations les plus défavorisées.
N’aurait-il pas fallu isoler davantage les personnes contaminées qui vivent dans des logements suroccupés ou dans des conditions précaires ?
Pour les personnes sans abri ou hébergées, on a mis en place un système de centres d’hébergement qui a accueilli plus de 1 400 malades du Covid-19. La réponse a été plutôt efficace. En revanche, l’isolement des personnes moins précaires – dans des chambres d’hôtel notamment – a été moins nécessaire et moins massif.
Allez-vous ajuster votre stratégie face à la deuxième vague ?
Oui. On a tiré les leçons et on travaille de manière différente. Le principe essentiel est d’enrôler davantage les représentants de la vie sociale : on souhaite par exemple travailler de plus près avec tous les bailleurs sociaux, les associations de locataires, pour qu’ils mènent des actions communes avec l’ARS vis-à-vis des habitants, pour les aider au respect des règles d’hygiène, pour savoir comment protéger les personnes âgées.
On souhaite aussi mieux mobiliser les responsables et syndicats des branches professionnelles à hauts risques (nettoyage, commerces). L’importance dans les quartiers populaires des travailleurs industriels ou des salariés des métiers indispensables nous incite à être encore plus attentifs à la prévention autour du milieu professionnel, dans ces quartiers. On essaye de soutenir les associations de proximité déjà engagées dans des opérations de prévention et d’incitation au port du masque et d’élargir leur cercle, y compris avec des soutiens financiers. Le tissu social doit devenir notre allié, plus encore que lors la première vague. On va aussi travailler plus étroitement avec les élus dans le cadre des contrats locaux de santé, pour mieux protéger les personnes vulnérables.
Qu’est-ce qui permet de penser que cette fois l’épidémie frappera moins durement les communes défavorisées ?
Je ne peux prendre aucun pari. Le maintien de la scolarité va permettre de limiter les effets négatifs observés lors du premier confinement. Pour les enfants, la vie est parfois plus facile quand ils ne restent pas à la maison. Même si les deux objectifs restent pour nous de faire que l’hôpital tienne et de protéger les Ehpad et les personnes âgées, la priorité sera toujours d’aller là où l’épidémie frappe plus fort. Et elle frappe plus fort là où il y a des difficultés sociales. L’ampleur de ce chantier des inégalités est considérable.Article réservé à nos abonnés Lire aussi Covid-19 : dans les Ehpad, une remontée des cas de contamination préoccupante
Les responsables politiques en ont-ils pris conscience ?
Pour beaucoup, la question était encore très théorique il y a six mois. Il me semble que le constat est partagé aujourd’hui. Le Ségur de la santé aborde ce thème. La Métropole du Grand Paris vient de lancer un diagnostic métropolitain sur les enjeux de santé. Mais l’ARS continuera de se battre bec et ongles pour que les rapports entre l’habitat, les transports, l’enclavement et la santé soient plus encore mis en avant dans le débat public, et pour mettre des moyens supplémentaires sur ces questions.
*En France, le Covid-19 a beaucoup tué dans les villes pauvres
Une étude française met en évidence un excès de mortalité particulièrement important dans les communes les plus modestes. En cause, le surpeuplement des logements et la nature des emplois occupés.
Par Nathaniel Herzberg Publié le 20 juillet 2020 à 19h52 – Mis à jour le 21 juillet 2020 à 13h47

Mieux vaut être riche et bien portant que pauvre et malade : la phrase de Francis Blanche, même prononcée avec le sourire, a pris des allures de dicton. Le comédien aurait-il pu imaginer que quelques décennies plus tard, un vilain virus donnerait à sa boutade le sérieux d’un résultat scientifique ? Quatre économistes français viennent en effet de montrer que le Covid-19 tue d’abord, et de façon particulièrement importante, les plus modestes. En croisant les données de mortalité, le revenu des communes et les zones de déconfinement, ils mettent en évidence, pour la première fois, par une étude systématique, l’excès de mortalité provoqué par l’épidémie dans les municipalités aux revenus les plus bas. Leur travail vient d’être rendu public, en prépublication, sur le site d’archives ouvertes HAL.
C’est en écoutant une chronique radio laissant entendre que le Covid-19 ressemblait fort à « une maladie de pauvres » que les quatre économistes du travail, issus de l’Ecole d’économie de Paris (PSE), du Centre d’étude de l’emploi et du travail et de la Norwegian School of Economics, ont été piqués au vif. « Il y avait eu des études dans plusieurs pays montrant la surreprésentation des minorités parmi les malades, mais rien de systématique sur les inégalités de richesse, souligne Simon Briole, chercheur à PSE et à la branche européenne du J-PAL, le laboratoire de la Prix Nobel Esther Duflo spécialisé dans la lutte contre la pauvreté. Or en France, l’Insee fournit des données statistiques exceptionnelles, uniques au monde, qui devaient pouvoir nous permettre d’apporter une preuve. »
Lire aussi Covid-19 : « Refuser de prendre en compte les inégalités sociales face à la maladie est suicidaire »
Encore fallait-il choisir les bonnes données. Pour étudier l’impact de la maladie, les résultats des tests – notoirement insuffisants en France – ne pouvaient convenir. Ni même les décès attribués au coronavirus, qui peuvent ignorer la présence du virus chez certains morts, notamment ceux qui ne sont pas passés par l’hôpital. L’Insee fournit en revanche, chaque semaine, les données brutes de mortalité à l’échelon municipal, et plus particulièrement la surmortalité en 2020 par rapport à 2018 et 2019. « C’est cette donnée-là que nous avons croisée avec le revenu médian de chaque commune située en zone urbaine », indique Simon Briole.
Lire aussi Coronavirus : « Les inégalités tuent aujourd’hui en Seine-Saint-Denis »
Différence éclatante
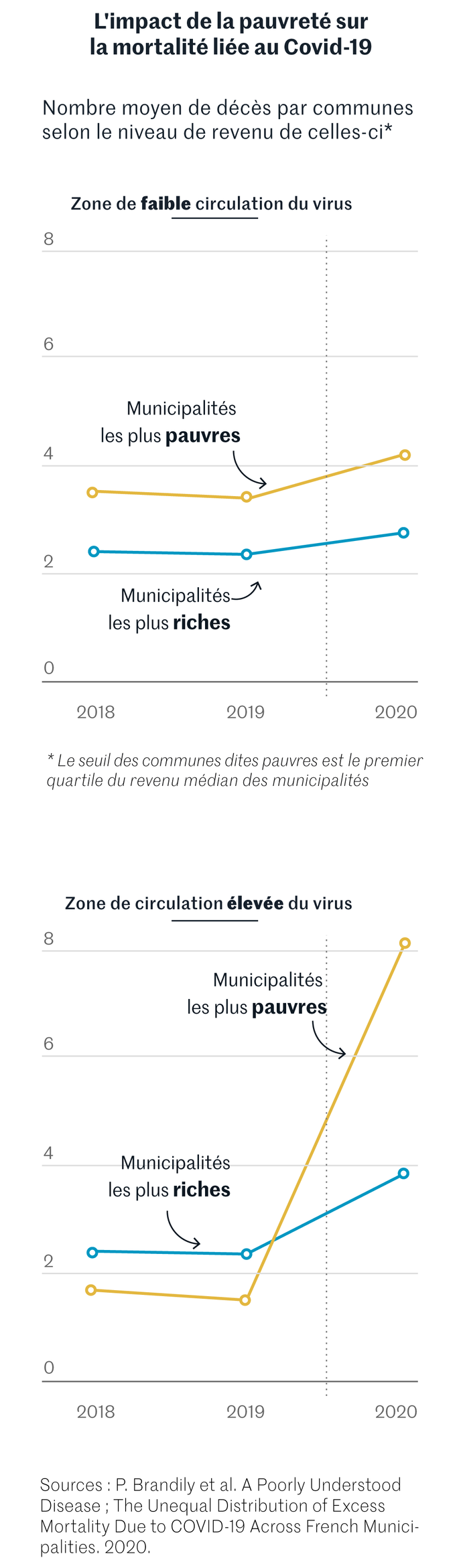
Leur résultat est spectaculaire. D’un côté, les trois quarts des communes du territoire français considérées comme les plus riches connaissent un excès moyen de mortalité, dû au Covid-19, de 50 % pour l’année 2020. De l’autre, dans le quart des communes les plus pauvres, il atteint 88 %. « On s’est demandé si la surmortalité ne pouvait pas venir d’autres causes, en particulier du confinement », raconte le chercheur. Lui et ses collègues ont donc comparé les résultats dans les territoires à faible circulation du virus – les fameuses zones vertes du déconfinement – et dans les zones les plus infectées (rouges). La différence est là encore apparue éclatante : dans les zones vertes, qui ont pourtant connu sept semaines de confinement strict, les communes riches et pauvres enregistrent une surmortalité limitée et proche. A l’inverse, dans les zones rouges, le tribut payé par les pauvres est incomparablement plus élevé.
Avec cette triple comparaison – communes riches contre communes pauvres, 2020 contre 2019/2018, zones très infectées contre zones peu infectées –, aucun doute ne semble plus permis : le Covid-19 apparaît non seulement comme une maladie dure avec les vieux, dure avec les faibles (qui ont des comorbidités), dure avec les minorités, mais aussi dure avec les plus démunis.A
Pour les quatre économistes, le travail n’était pourtant réalisé qu’à moitié. « Ce qui nous intéressait peut-être le plus, c’était les vecteurs de diffusion », admet Simon Briole. Autrement dit, comprendre les mécanismes qui faisaient des pauvres une cible privilégiée du virus. La littérature leur offrait deux « canaux potentiels » d’exposition : la surpopulation des logements et la nature des emplois occupés. Cette fois, outre les données de recensement, qui permettent de connaître la nature des habitations, ils ont profité de la déclaration annuelle de données sociales réalisée auprès des services fiscaux pour mesurer le poids des différents types d’emploi dans chaque commune.
Grande promiscuité
L’indice qu’ils ont ensuite construit laisse apparaître, là encore, des résultats indiscutables. Ces deux canaux expliqueraient jusqu’à 60 % de la surmortalité. L’économiste Eric Maurin, professeur à PSE et directeur d’études à l’Ecole des hautes études en sciences sociales (EHESS), y voit d’ailleurs un des « points forts »de l’étude :
« Ce n’est pas simplement que les personnes pauvres sont plus souvent en mauvaise santé qui les a exposées à la surmortalité due au Covid, c’est aussi et surtout leurs conditions de logement et leur métier. »
Lire aussi Aux Etats-Unis, la couleur du coronavirus
Des logements où règne une grande promiscuité – « le surpeuplement du logement est un facteur-clé dans beaucoup de domaines (l’éducation des enfants notamment) », insiste Eric Maurin – et des métiers à forte interaction avec le public. Caissiers, infirmiers, aides-soignants, agents de sécurité ou policiers, certains de ces métiers ont été exposés pendant le confinement. « Mais en réalité, c’est sans doute dans les semaines qui ont précédé le confinement que cette interaction avec le public a pesé le plus lourd », ajoute Simon Briole. Une époque où l’on manquait de tests, où l’on doutait des masques. C’était il y a quatre mois, une éternité.Notre sélection d’articles sur le coronavirus
Retrouvez tous nos articles sur le coronavirus dans notre rubrique
**Dominique Méda : « Les plus forts taux de surmortalité concernent les “travailleurs essentiels” »
CHRONIQUE
Dominique MédaProfesseure de sociologie
Une étude britannique montre que la surmortalité liée au Covid-19 touche d’abord les travailleurs des soins à la personne, du transport et de la vente, relate la sociologue dans sa chronique au « Monde ».
Publié le 23 mai 2020 à 06h30 – Mis à jour le 24 mai 2020 à 12h27 Temps de Lecture 4 min.
Chronique. On sait que l’âge joue un rôle aggravant dans l’exposition à l’épidémie de Covid-19. Mais dans quelle mesure les conditions de vie et d’emploi en jouent-elles un ? Les données de l’Insee sur la Seine-Saint-Denis ont montré que ce département, dont la population est plus jeune que la moyenne, présente néanmoins un record de surmortalité : on y a recensé 130 % de décès en plus entre le 1er mars et le 27 avril par rapport à la même période en 2019.
Lire aussi Coronavirus : une surmortalité très élevée en Seine-Saint-Denis
Cette population connaît également un taux de pauvreté élevé et une forte proportion de travailleurs qui, prenant tous les jours les transports en commun, exercent des métiers dits, depuis le début de la crise sanitaire, « de première ligne ». On sait aussi qu’il existe des liens étroits entre pauvreté, conditions de vie médiocres et mauvaises conditions d’emploi. Mais peut-on aller plus loin : certains métiers présentent-ils plus de risques d’être touchés par le Covid-19 que d’autres, et pourquoi ?
Aux Etats-Unis, le profil démographique des travailleurs « de première ligne » (vente, transports publics, chauffeurs, entrepôts, services postaux, entretien, métiers du soin, travailleurs sociaux) a permis de mettre en évidence la prédominance des femmes, notamment dans les métiers du soin, du social et de la vente, ou encore la surreprésentation des personnes de couleur et touchant des salaires bas (« A Basic Demographic Profile of Workers in Frontline Industries », Hye Jin Rho, Hayley Brown, Shawn Fremstad, Center for Economic and Policy Research, 7 avril 2020). Mais cette étude ne présente pas de données sur la contamination ou la mortalité par Covid-19.
Conditions socio-économiques et comorbidités
En revanche, l’équivalent britannique de l’Insee, l’Office for National Statistics (ONS), a exploité les données de mortalité par le Covid-19 (« Coronavirus (Covid-19) Roundup ») sous l’angle socioprofessionnel. L’une de ses études analyse les 2 494 décès impliquant le coronavirus intervenus entre le 9 mars et le 20 avril dans la population en âge de travailler (20-64 ans) en Angleterre et au Pays de Galles. La profession étant indiquée sur le certificat de décès, on peut comparer la composition socioprofessionnelle des personnes décédées du Covid-19 à celle de l’ensemble des personnes décédées du même âge et du même sexe.
Les plus forts taux de surmortalité concernent en premier lieu les travailleurs des métiers du soin à la personne (hors travailleurs de la santé, car les médecins et infirmières n’ont pas enregistré de surmortalité), suivis des chauffeurs de taxi et d’autobus, des chefs cuisiniers et des assistants de vente et de détail ; autrement dit, ceux que l’ONS décrits comme les « key workers », les « travailleurs essentiels ». L’ONS a aussi montré la plus forte probabilité pour les non-Blancs de décéder du coronavirus, en partie explicable par des facteurs socio-économiques.
« Ces études pourraient inciter à mieux protéger certaines professions, en matière d’équipements, mais aussi de statut d’emploi et de conditions de travail »
Ces études – qui ne peuvent pas pour l’instant être réalisées en France, car nos instituts statistiques n’ont pas légalement l’autorisation de relier origine ethnique, cause médicale de décès et profession – permettent de démontrer la plus grande vulnérabilité de certaines professions et pourraient inciter à mieux les protéger (notamment les personnes atteintes par ailleurs de maladies chroniques), en matière d’équipements – qui ont cruellement manqué en début de crise –, mais aussi de statut d’emploi et de conditions de travail.
En effet, les emplois des key workers sont aussi, constate l’ONS, ceux qui sont les moins bien payés, qui présentent les conditions de travail les plus difficiles et les statuts les plus précaires. Ces conditions socio-économiques sont aussi en cause dans la prévalence élevée de comorbidités (diabète, hypertension…), dont la présence accroît le risque de décès en cas de Covid-19.
Investir dans la qualité de l’emploi
Deux groupes méritent plus que jamais l’attention des pouvoirs publics. D’abord, ceux (ou plutôt celles) qui pratiquent les métiers du « care », notamment auprès des personnes âgées en perte d’autonomie, au domicile ou en établissement, et dont les études ont montré qu’elles avaient été particulièrement frappées par le virus. En France, le rapport de Dominique Libault (« Concertation grand âge et autonomie », mars 2019), a rappelé combien les salaires de ces plus de 830 000 travailleuses (en équivalent temps plein) du « care » étaient bas et leurs conditions de travail difficiles.
Lire aussi Infirmières, soignantes, caissières : « C’est une bande de femmes qui fait tenir la société »
Leur taux d’accidents du travail et de maladies professionnelles est trois plus élevé que dans les autres professions, et le secteur connaît de grosses difficultés de recrutement, alors même que les besoins de main-d’œuvre sont d’autant plus élevés que la population française continue de vieillir. Une augmentation des salaires, une amélioration des conditions de travail et, plus généralement, une réorganisation profonde du secteur, de préférence dans le cadre de la mise en place d’un cinquième risque au sein de la Sécurité sociale, s’imposent.
Ensuite, la population des travailleurs des plates-formes, livreurs et chauffeurs, a également été mise à rude épreuve. Une proposition de loi relative au statut des travailleurs des plates-formes numériques va être prochainement discutée au Sénat, qui vise à faire rentrer ces travailleurs sous la protection du code du travail, en les assimilant à des salariés. Il serait ainsi mis fin au statut d’autoentrepreneur que les plates-formes obligent ces travailleurs à adopter, les privant ainsi de toute protection, mais que la Cour de cassation a encore récemment désigné comme « fictif ». Investir massivement dans la qualité de l’emploi apparaît bien comme une véritable urgence.
Lire aussi Une partie de la majorité veut répondre aux « premiers de corvée »
Dominique Méda est professeure de sociologie, directrice de l’Institut de recherches interdisciplinaires (université Paris-Dauphine-PSL).